
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
تمدد الأوعية الدموية الخلقي
خبير طبي في المقال
آخر مراجعة: 29.06.2025
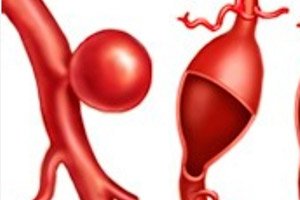
يتم تشخيص الضعف المرضي والانتفاخ الموضعي اللاحق لجدار أحد الأوعية الدموية الشريانية أو بطين القلب أو الحاجز بين الأذينين والذي يحدث بسبب عيب خلقي أو مرض وراثي على أنه تمدد الأوعية الدموية الخلقي.
علم الأوبئة
تشكل تمددات الأوعية الدموية المتلازمية ما نسبته 10-15% من الحالات، بينما تحدث تمددات الأوعية الدموية الأبهري الصدري والتشريح في 80% من المرضى المصابين بمتلازمة مارفان.
تشير الدراسات إلى أن نسبة انتشار تمدد الشريان الرئوي في أمراض القلب الخلقية تبلغ حوالي 6% من الحالات، بينما لا تتجاوز نسبة انتشار تمدد البطين الأيسر الخلقي لدى البالغين 0.7%. وتُصيب تمددات الحاجز الأذيني 1% من الأطفال و1-2% من البالغين.
ويقدر معدل الإصابة بتمدد الأوعية الدموية الأبهري بنحو 0.09% من عامة السكان، ويمثل 3.5% من جميع عيوب القلب الخلقية.
تحدث تمددات الأوعية الدموية الدماغية لدى حوالي 50% من المرضى المصابين بتشوهات خلقية في الشرايين والأوردة الدماغية، لكنها تُمثل أقل من 5% من حالات الأطفال دون سن 12 عامًا. ووفقًا للإحصاءات السريرية، فإن 85% من جميع تمددات الأوعية الدموية داخل الجمجمة تحدث في أوعية دائرة ويليس في الدماغ.
الأسباب تمدد الأوعية الدموية الخلقي
عند ملاحظة أسباب تمدد الأوعية الدموية الخلقي، يضع الخبراء الأمراض الوراثية التي تصيب النسيج الضام في المقام الأول:
- متلازمة مارفان ؛
- متلازمة إهلرز دانلوس (النوع الوعائي)؛
- متلازمة لويس ديتز.
تتشكل تمددات الأوعية الدموية الشريانية بسهولة أكبر في المرضى الذين يعانون من متلازمة ويليامز (ويليامز-بويران)، والتي تنتج عن حذف جين ELN، الذي يشفر بروتين تروبوالاستين، وهو مقدمة للإيلاستين (عنصر هيكلي مهم في المصفوفة خارج الخلية لأنسجة جدار الأوعية الدموية).
كما تم تعريف تمدد الأوعية الدموية الأبهري الصدري الوراثي غير المتلازمة (العائلي)، وتم بالفعل تحديد الطفرات في بعض الجينات (MYH11، ACTA2، وما إلى ذلك).
يمكن أن تتكون تمددات الأوعية الدموية ذات المنشأ الخلقي في وجود خلل إنزيمي وراثي - أنواع مختلفة من داء عديدات السكاريد المخاطية عند الأطفال ، والتي تنشأ من طفرات في الجينات التي تشفر الإنزيمات اللازمة لاستقلاب الجليكوز أمينوغليكان (عديدات السكاريد المخاطية).
لا ترتبط تمددات الأوعية الدموية الدماغية عند الولادة بمتلازمة الكولاجينوز فحسب. بل تُلاحظ هذه الانتفاخات البؤرية في جدران الأوعية الدموية الدماغية في دائرة الشرايين الدماغية، المعروفة باسم دائرة ويليسيا، في:
- التشوهات الشريانية الوريدية - وهي مرض خلقي في الأوعية الدموية، يتمثل جوهره في انتهاك بنية الأوعية الشريانية والوريدية، مما يؤدي إلى تغييرات في تدفق الدم الطبيعي؛
- مرض الكلى المتعدد الكيسات السائد.
يمكن أن يكون تكوين تمدد الأوعية الدموية الخلقي في الشريان الأورطي البطني أو الشرايين الكلوية من النوع الأول من مرض الورم العصبي الليفي ، وهو اضطراب وراثي ينتج عن طفرة تلقائية في ما يقرب من نصف المرضى.
تعتبر أسباب تمدد الأوعية الدموية الوريدية (والتي تعد نادرة في الممارسة السريرية) عبارة عن تشوهات وعائية تتكون أثناء التطور داخل الرحم (على سبيل المثال، في متلازمة سيرفيل مارتوريل)، وكذلك خلل التنسج الوعائي الوريدي من نوع تمدد الوريد في متلازمة كليبل ترينوناي، والتي وجد أن لها أساس وراثي.
اقرأ أيضاً:
عوامل الخطر
هناك خطر متزايد لتكوين تمدد الأوعية الدموية القلبية الخلقي في وجود عيوب خلقية في القلب ، وانتفاخ جدار البطين الأيسر للقلب في وجود تضخم خلقي. [ 1 ]
تزداد احتمالية الإصابة بتمدد الأوعية الدموية الأبهري الصدري في حالة وجود عيب خلقي في الصمام الأبهري ثنائي الشرف. لكن خطر الإصابة بتمدد الأوعية الدموية الرئوي يكون أعلى بكثير في حالة وجود نافذة بيضاوية مفتوحة لدى حديثي الولادة ، وخاصةً الخدج. [ 2 ]
تتشكل تمددات الأوعية الدموية داخل الجمجمة بشكل أكثر تكرارًا من غيرها عند الأطفال المصابين بتضيق خلقي في الشريان الأورطي ، وكذلك مع اعتلالات الأوعية الدموية الدستورية، وخاصة تشوهات أوعية دائرة ويليس (التي يعتبر نقص تنسج الشرايين الأكثر شيوعًا منها). [ 3 ]، [ 4 ]
وفي أغلب الحالات، تلعب عوامل الخطر الوراثية ووجود تاريخ عائلي للإصابة بتمدد الأوعية الدموية، والذي يشير إلى الاستعداد لتكوينها، دورا حاسما.
طريقة تطور المرض
السبب الرئيسي لتمدد الأوعية الدموية الرئيسية في متلازمة مارفان هو طفرة في جين FBN1 وخلل في إنتاج بروتين المصفوفة خارج الخلية لجدار الأوعية الدموية، فيبريلين-1. يؤدي هذا إلى تغيير في بنية وخصائص الطبقة الوسطى (الغلالة الوسطى) للأوعية الدموية الشريانية. بالإضافة إلى تمددات الجزء الصاعد من الشريان الأورطي، يعاني مرضى هذه المتلازمة من قصور الصمام الأبهري.
تُفسَّر آلية تكوّن تمدد الأوعية الدموية (بما في ذلك الشريان الطحالي) الناتج عن النوع الوعائي لمتلازمة إهلرز-دانلوس، بطفرات جينية معينة تُؤدي إلى هشاشة الكولاجين من النوعين الأول والثالث، وهما بروتينان ليفيان من المادة بين الخلايا في نسيج جدار الأوعية الدموية. تُضعف هذه التغيرات أيضًا جدار الأوعية الدموية، وتحت تأثير قوى تدفق الدم الديناميكية في أضعف مكان أو في منطقة "الإجهاد الديناميكي الدموي" المتزايد، يتمدد وينتفخ تدريجيًا.
يعتقد الخبراء أن نشوء تمدد الأوعية الدموية الشرياني في متلازمة لويس-ديتز يرتبط بطفرات في جينات مستقبل عامل النمو المحول (TGF-β). ويؤدي ذلك إلى تفتت وفقدان الإيلاستين، الذي تُوفر أليافه مرونة عكسية لجدران الأوعية الدموية الكبيرة. ويؤدي تلف هذه الألياف إلى انخفاض انقباض جدار الوعاء. وفي الوقت نفسه، تتراكم جزيئات البروتيوغليكان في المصفوفة بين الخلايا الوسطى، مما يُضعف استقرار الكولاجين من النوع الأول، الذي يحافظ على قوة جدران الأوعية الدموية.
في داء عديد السكاريد المخاطي، يحدث تراكم للجليكوز أمينوغليكان، وهو عديد سكاريد خطي كبير (كربوهيدرات) يعمل على تعطيل ترتيب ألياف الكولاجين، في الخلايا البطانية والوسطية لجدار الأوعية الدموية.
بالإضافة إلى تكوين الأكياس الكلوية التقدمية، يُعتقد أن طفرات PKD1/PKD2 في مرض الكلى المتعدد التكيسات تسبب عيوبًا في الكولاجين، ويعاني المرضى المصابون بهذا المرض الوراثي من تشريح الشريان الأورطي ورأس العنق وتكوين تمدد الأوعية الدموية - الشرايين التاجية والحاجز بين الأذينين والأوعية الدموية داخل الجمجمة.
وكما أظهرت الدراسات النسيجية في السنوات الأخيرة، ففي حالات الورم العصبي الليفي من النوع الأول، قد يكون سبب تكوين تمدد الأوعية الدموية في الشريان الأورطي البطني أو الشرايين الكلوية هو انتشار خلايا شوان في الجهاز العصبي المحيطي، والتي تنتشر إلى أغلفة جدار الأوعية الدموية.
في عيوب الأوعية الدموية الشريانية الدماغية، ترتبط آلية تكوين تمدد الأوعية الدموية الدماغية باضطرابات في توزيع تدفق الدم: السباتي (أي تدفق الدم في الشرايين السباتية الداخلية - arterie carotis interna) والقاعدي - في الشريان الرئيسي للجزء الخلفي من الدماغ (arteries basilaris) وفروعه.
الأعراض تمدد الأوعية الدموية الخلقي
وفقًا لشكلها، هناك أنواع من تمدد الأوعية الدموية مثل الكيسي والمغزلي (المغزلي)، ووفقًا لموقعها يتم تقسيمها إلى أنواع: دماغية (تمدد الأوعية الدموية الدماغية)، تمدد الأوعية الدموية في الشريان الأورطي الصدري أو البطني، تمدد الأوعية الدموية في الشرايين الطرفية وغيرها.
تمدد الأوعية الدموية الأبهري الخلقي
تمدد الأوعية الدموية الذي يصيب أي جزء من الشريان الأورطي من الصمام الأورطي إلى الشرايين الحرقفية. [ 5 ] وترد أعراضها بالتفصيل في المنشورات:
- تمدد الأوعية الدموية الأبهري الصدري
- تمدد الأوعية الدموية في الأبهر الصاعد.
- تمدد الأوعية الدموية الأبهري
- تمدد الأوعية الدموية في فرع الأبهر
تمدد الأوعية الدموية الأبهري الخلقي
الجيب الأبهري أو جيب فالسالفا هو أحد التوسعات التشريحية للأبهر الصاعد مباشرة فوق الصمام الأبهري. يتم تحديد موضع تمدد الجيب الأبهري بين حلقة الصمام الأبهري ومنطقة الأبهر الصاعد حيث يصبح تكوين الوعاء أنبوبيًا مرة أخرى (ما يسمى بالوصلة الجيبية الأنبوبية). يتكون مثل هذا التمدد بسبب ضعف الصفيحة المرنة لجدار الوعاء ويشكل رتجًا أعمى. عادةً ما يكون تمدد الجيب الأبهري غير الممزق بدون أعراض، ولكن إذا كان كبيرًا بما يكفي، فقد يتجلى في عدم انتظام ضربات القلب وقصور الأبهر والرجفان الأذيني ويؤدي إلى متلازمة الشريان التاجي الحادة. [ 6 ]، [ 7 ]
تمدد الأوعية الدموية الدماغية الخلقي
قد لا يُسبب تمدد الأوعية الدموية الصغير أي أعراض، ولكن أولى علامات التضخم هي ظهور مفاجئ لصداع شديد وغثيان وقيء. أما تمدد الأوعية الدموية الكبير فقد يضغط على هياكل الدماغ، ويتجلى ذلك باتساع حدقة العين وازدواج الرؤية، وتدلي الجفن، وألم فوق إحدى العينين وخلفها، وخدر في جانب واحد من الوجه، ونوبات صرع. [ 8 ]، [ 9 ]
مزيد من المعلومات في المادة - تمدد الأوعية الدموية الشريانية في الأوعية الدماغية
تمدد الأوعية الدموية القلبية الخلقي
جميع التفاصيل في المنشور - تمدد الأوعية الدموية القلبية الحاد والمزمن: البطيني، الحاجزي، ما بعد الاحتشاء، الخلقي
تمدد الأوعية الدموية الأذيني الحاجزي الخلقي
تمدد الأوعية الدموية الأذيني الحاجزي هو تشوه خلقي في الحاجز الأذيني، وهو تشوه موضعي يشبه الكيس ينشأ عادة في الحفرة البيضاوية وغالبًا ما ينتفخ في أحد الأذينين أو كليهما أثناء الدورة القلبية. [ 10 ]
قد يكون المرض مرتبطًا بعيوب خلقية في القلب، وخاصة نافذة البيضاوي المفتوحة، وهبوط الصمام، والقناة الشريانية المفتوحة، ولكن في ثلث الحالات يتجلى على شكل شذوذ معزول.
ومن بين الأعراض الرئيسية التي لوحظت: ضيق التنفس، وخاصة مع المجهود البدني؛ التعب؛ تورم الأطراف السفلية والبطن؛ عدم انتظام ضربات القلب والخفقان؛ نفخات القلب (عند الاستماع). [ 11 ]
تمدد الأوعية الدموية الوريدية الخلقية
هذه تشوهات نادرة - شذوذ وعائي قد يحدث في معظم الأوردة الكبيرة؛ وأكثر مواقعها شيوعًا هي الأطراف السفلية (أكثر من 75% من الحالات)، والأطراف العلوية (حتى 10% من الحالات). تُمثل تمددات الأوعية الدموية في الوريد الوداجي الداخلي (غالبًا ما تكون مغزلية الشكل) 13% من الحالات، وثلثا المرضى من الأطفال والمراهقين. [ 12 ]
يتجلى تمدد الأوعية الدموية السطحي على شكل كتلة ناعمة تحت الجلد (عادةً ما تكون غير مؤلمة) تتضخم عند الدفع أو السعال أو البكاء. [ 13 ]
المضاعفات والنتائج
جدران تمدد الأوعية الدموية هي جدران أوعية متغيرة بشكل مرضي فقدت خصائصها البيوميكانيكية الطبيعية، وقابلية تمدد موقع انتفاخها محدودة، وبالتالي فإن العواقب والمضاعفات الرئيسية لأي تمدد في الأوعية الدموية هي التمزق.
جميع التفاصيل في المنشور - تمزق تمدد الأوعية الدموية الأبهري الصدري والبطني
في هذه الحالة، يصاحب تمزق تمدد الأوعية الدموية الدماغية الخلقي نزيف تحت العنكبوتية ، مما يؤدي إلى معدل وفيات الأطفال يزيد عن 10%.
يُعد تمزق تمدد الجيب الأبهري من المضاعفات الخطيرة: إذ يؤدي تمزق الجيوب اليمنى وغير التاجية عادةً إلى اتصال بين الشريان الأورطي والأذين الأيمن أو مجرى تدفق البطين الأيمن، مما يؤدي إلى تفريغ الدم من اليسار إلى اليمين. وقد يؤدي هذا إلى زيادة الحمل على البطين الأيمن وقصور القلب الأيمن.
من مضاعفات تمدد الأوعية الدموية الخلقي في القلب، وخاصةً في البطين الأيسر أو الحاجز الأذيني، حدوث تخثر خارجي (بسبب ركود الدم)؛ حيث قد تنفصل الجلطة، مع احتمال حدوث انسداد شرياني محيطي وسكتة دماغية مجهولة السبب. وعندما يتمزق هذا التمدد، يحدث انصباب قلبي.
التشخيص تمدد الأوعية الدموية الخلقي
لتشخيص تمدد الأوعية الدموية الخلقي، يلزم إجراء فحص شامل، ويعتمد على التشخيص الآلي، والذي يشمل: تخطيط القلب وتخطيط صدى القلب؛ الموجات فوق الصوتية والتصوير المقطعي المحوسب للصدر؛ الموجات فوق الصوتية لشرايين الأعضاء الداخلية لتجويف البطن؛ تصوير الأوعية التاجية؛ وتصوير الأبهر؛ تصوير البطينين بالتباين؛ تصوير الأوعية المقطعي المحوسب متعدد الحلزونات وتصوير الأوعية بالرنين المغناطيسي؛ التصوير المقطعي المحوسب لقاعدة الجمجمة؛ تصوير دوبلر عبر الجمجمة، إلخ.
تشخيص متباين
قد يكون التشخيص التفريقي صعبًا. على سبيل المثال، يجب التمييز بين تمدد الأوعية الدموية في الحاجز البطيني وعيوب الحاجز الكبيرة، وتضخم البطين، ورباعي فالو، ومتلازمة آيزنمنغر. كما يجب التمييز بين تمدد الأوعية الدموية الوريدية ودوالي الأوردة وتشوهات الأوردة الجذعيّة، والورم الوعائي الدموي، وفتق الحنجرة، والكيس المعوي.
علاج او معاملة تمدد الأوعية الدموية الخلقي
يبدأ العلاج عادةً بدواء يُساعد على خفض ضغط الدم أو إرخاء الأوعية الدموية لمنع تمزق تمدد الأوعية الدموية. كما تُستخدم مضادات التخثر لمنع تكوّن جلطات الدم.
يقرأ:
في حالات تمدد الأوعية الدموية الخلقي المصحوب بأعراض، يُجرى العلاج الجراحي باستخدام تقنيات مختلفة (بما في ذلك الجراحة داخل الأوعية الدموية) حسب موقع وحجم تمدد الأوعية الدموية. اقرأ المزيد في المقال - جراحة تمدد الأوعية الدموية الشريانية.
الوقاية
ومن بين الإجراءات الوقائية المتاحة اليوم، يشير الخبراء إلى: الاستشارة الطبية والوراثية، والتحليل الجيني أثناء الحمل ، وكذلك التشخيص قبل الولادة للأمراض الخلقية.
توقعات
للأسف، لا يمكن التنبؤ بتوقعات إيجابية لجميع حالات تمدد الأوعية الدموية الخلقي. على سبيل المثال، كم يعيش المرضى المصابون بمتلازمات وراثية مرتبطة بأمراض النسيج الضام؟ بشكل عام، يبلغ متوسط معدل البقاء على قيد الحياة لمتلازمة مارفان حوالي 70 عامًا، ولمتلازمة إهلرز-دانلوس حوالي 50 عامًا، ولمتلازمة لوس-ديتز أكثر بقليل من 35 عامًا. وفي معظم الحالات، تحدث الوفاة نتيجة تمزق تمدد الأوعية الدموية، أو النزيف الدماغي، أو تشريح الأبهر الصدري/البطني.
عادةً ما يموت المرضى الذين يعانون من تمدد الأوعية الدموية الأبهري الممزق في غضون عام واحد من التشخيص - بسبب قصور القلب الاحتقاني، وفقًا للأطباء.

