
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
البزل القطني
خبير طبي في المقال
آخر مراجعة: 04.07.2025
البزل القطني (البزل القطني، ثقب الحيز تحت العنكبوتية في النخاع الشوكي، البزل الشوكي، البزل القطني) هو إدخال إبرة في الحيز تحت العنكبوتية في النخاع الشوكي لأغراض تشخيصية أو علاجية.
يُعدّ البزل القطني من أكثر طرق الفحص شيوعًا في طب الأعصاب. في بعض الحالات (مثل الأمراض المعدية في الجهاز العصبي المركزي، والنزيف تحت العنكبوتية)، يعتمد التشخيص كليًا على نتائج البزل القطني. تُكمّل بياناته الصورة السريرية وتؤكد التشخيص في حالات اعتلال الأعصاب المتعدد، والتصلب اللويحي، وسرطان الدم العصبي. تجدر الإشارة إلى أن انتشار تقنيات التصوير العصبي قد قلّل بشكل كبير من عدد عمليات البزل القطني التشخيصية. يمكن استخدام البزل القطني أحيانًا لأغراض علاجية، مثل إعطاء المضادات الحيوية والأدوية الكيميائية عن طريق القراب الشوكي، وكذلك لخفض الضغط داخل الجمجمة في حالات ارتفاع ضغط الدم الحميد داخل الجمجمة واستسقاء الرأس الطبيعي.
يبلغ الحجم الإجمالي للسائل الدماغي الشوكي لدى البالغين حوالي 120 مل. وعند الحديث عن استخراج كميات صغيرة منه (من 10 إلى 20 مل) لأغراض التشخيص، يجب مراعاة أن حجم الإفراز اليومي يبلغ 500 مل. وبالتالي، يتم تجديد السائل الدماغي الشوكي بالكامل خمس مرات يوميًا.
مؤشرات لهذا الإجراء
يتم إجراء البزل القطني لأغراض تشخيصية أو علاجية.
- لأغراض التشخيص، يُجرى ثقب لفحص السائل النخاعي. عند تحليل السائل ، يُحدد لونه وشفافيته وتركيبه الخلوي. كما يُمكن دراسة تركيبه الكيميائي الحيوي ، وإجراء فحوصات ميكروبيولوجية، بما في ذلك بذره على أوساط خاصة. أثناء البزل القطني، يُقاس ضغط السائل النخاعي، وتُفحص سالكية الحيز تحت العنكبوتية في النخاع الشوكي باستخدام اختبارات الضغط.
- لأغراض علاجية، يتم إجراء البزل القطني لإزالة السائل النخاعي وتطبيع دوران السائل النخاعي، والسيطرة على الحالات المرتبطة باستسقاء الرأس المتصل ، وكذلك لتطهير السائل النخاعي في التهاب السحايا من مسببات مختلفة وإعطاء الأدوية (المضادات الحيوية، المطهرات، المواد الكيميائية الخلوية).
هناك مؤشرات مطلقة ونسبية للبزل القطني.
- دواعي الاستعمال المطلقة: الاشتباه في إصابة الجهاز العصبي المركزي ( التهاب السحايا ، التهاب الدماغ ، التهاب البطينين)، الآفات الأورامية في أغشية الدماغ والحبل الشوكي، استسقاء الرأس الطبيعي؛ تشخيص تسرب السائل النخاعي واكتشاف ناسور السائل النخاعي عن طريق إدخال الأصباغ والمواد الفلورية والظلامية في الحيز تحت العنكبوتية؛ تشخيص النزيف تحت العنكبوتية عندما لا يكون التصوير المقطعي المحوسب ممكنًا.
- المؤشرات النسبية: حمى ذات منشأ غير معروف عند الأطفال أقل من سنتين، الانسداد الوعائي الإنتاني، عمليات إزالة الميالين، الاعتلالات العصبية الالتهابية، المتلازمات البارانوبلاستيكية ، الذئبة الحمامية الجهازية ، إلخ.
تقنية البزل القطني
يمكن إجراء البزل القطني والمريض مستلقٍ أو جالس. نادرًا ما يُستخدم هذا الوضع الأخير اليوم. عادةً ما يُجرى البزل والمريض مستلقٍ على جانبه مع إمالة الرأس للأمام وثني الساقين عند مفصلي الورك والركبة. يقع مخروط النخاع الشوكي لدى البالغين الأصحاء عادةً بين القسمين الأوسطين من الفقرتين القطنيتين الأولى والثانية. ينتهي الكيس الجافية عادةً عند مستوى الفقرة القطنية الثانية. يتقاطع الخط الواصل بين العرف الحرقفي مع الناتئ الشوكي للفقرة القطنية الرابعة، أو المسافة بين الناتئين الشوكيين للفقرتين القطنيتين الرابعة والخامسة( خط جاكوبي).
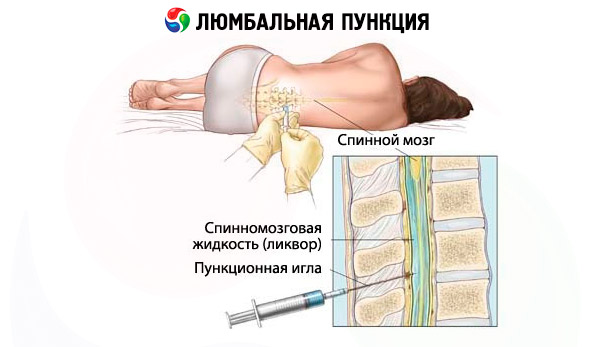
عند البالغين، يُجرى البزل القطني عادةً في الفراغ L3-L4 ؛أما عند الأطفال ، فيجب إجراء العملية من خلال الفراغ L4-L5 . يُعالَج الجلد في منطقة البزل بمحلول مطهر، ثم يُخَدَّر موضعيًا عن طريق إعطاء مخدر داخل الأدمة، وتحت الجلد، وعلى طول البزل. تُستخدم إبرة خاصة مزودة بقضيب لثقب الفراغ تحت العنكبوتية في المستوى السهمي الموازي للنواتئ الشوكية (بزاوية طفيفة). يجب توجيه حافة الإبرة موازية للمحور الطويل للجسم. عادةً ما يحدث انسداد عظمي عند الانحراف عن خط الوسط. غالبًا، عندما تمر الإبرة عبر الأربطة الصفراء والأم الجافية، يُلاحَظ شعور بالفشل. في حالة عدم وجود مثل هذه العلامة، يمكن التحقق من موضع الإبرة من خلال ظهور السائل النخاعي في جناح الإبرة؛ ولهذا، يجب إزالة القضيب بشكل دوري. إذا حدث ألم جذري نموذجي أثناء إدخال الإبرة، فيجب إيقاف الإجراء على الفور وإزالة الإبرة إلى مسافة كافية ويجب إجراء الوخز بالإبرة مع إمالة طفيفة نحو الساق المقابلة. إذا استقرت الإبرة على جسم الفقرة، فيجب سحبها لأعلى بمقدار 0.5-1 سم. في بعض الأحيان يمكن أن يغطي تجويف الإبرة جذر النخاع الشوكي، وفي هذه الحالة يمكن أن يساعد الدوران الطفيف للإبرة حول محورها وسحبها لأعلى بمقدار 2-3 مم. في بعض الأحيان، حتى إذا دخلت الإبرة في الكيس الجافية، فلا يمكن الحصول على السائل النخاعي بسبب انخفاض ضغط الدم الشديد في السائل النخاعي. في هذه الحالة، يساعد رفع نهاية الرأس، ويمكن أن يُطلب من المريض السعال، ويمكن استخدام اختبارات الضغط. مع الوخز المتعدد (خاصة بعد العلاج الكيميائي )، تتطور عملية لاصقة خشنة في موقع الوخز. إذا لم يكن من الممكن، رغم اتباع جميع القواعد، الحصول على عينة من السائل النخاعي، يُنصح بمحاولة إجراء بزل قطني على مستوى آخر. من الأسباب النادرة لاستحالة إجراء بزل قطني وجود ورم في القناة الشوكية أو نتوء صديدي متقدم.
قياس ضغط السائل النخاعي واختبارات الضغط
بعد ظهور السائل الدماغي الشوكي في تجويف الإبرة مباشرةً، يُمكن قياس الضغط في الحيز تحت العنكبوتية بتوصيل أنبوب بلاستيكي أو جهاز خاص بالإبرة. يجب أن يكون المريض مسترخيًا قدر الإمكان أثناء قياس الضغط. يبلغ ضغط السائل الطبيعي في وضعية الجلوس 300 مم ماء، وفي وضعية الاستلقاء 100-200 مم ماء. وبشكل غير مباشر، يُمكن تقدير مستوى الضغط من خلال معدل تدفق السائل الدماغي الشوكي (60 قطرة في الدقيقة تُعادل الضغط الطبيعي). يزداد الضغط مع التهاب السحايا والضفائر الوعائية، ويضعف تدفق السائل بسبب زيادة الضغط في الجهاز الوريدي (احتقان وريدي). تُستخدم اختبارات السوائل الديناميكية لتحديد سالكية الحيز تحت العنكبوتية.
- اختبار كويكنشتيدت. بعد تحديد ضغط السائل الدماغي الشوكي الأولي، تُضغط الأوردة الوداجية لمدة لا تزيد عن عشر ثوانٍ. في هذه الحالة، يرتفع الضغط عادةً بمعدل ١٠-٢٠ سم مكعب من الماء، ويعود إلى وضعه الطبيعي بعد عشر ثوانٍ من توقف الضغط.
- خلال اختبار ستوكي، يُضغط البطن بقبضة اليد على منطقة السرة لمدة عشر ثوانٍ، مما يُسبب احتقانًا في الوريد الأجوف السفلي، حيث يتدفق الدم من القسمين الصدري والقطني العجزي من الحبل الشوكي، والأوردة فوق الجافية. عادةً، يزداد الضغط أيضًا، ولكن بشكل أبطأ وأقل حدة مما هو عليه الحال في اختبار كويكنشتيدت.
الدم في السائل النخاعي
يُعد وجود الدم في السائل النخاعي أكثر الأعراض شيوعًا لنزيف تحت العنكبوتية. في بعض الحالات، قد يتضرر أحد الأوعية الدموية أثناء البزل القطني، ويظهر خليط من "الدم المتحرك" في السائل النخاعي. في حالة النزيف الشديد وتعذر الحصول على السائل النخاعي، من الضروري تغيير اتجاهه أو ثقب مستوى آخر. عند الحصول على السائل النخاعي مع الدم، يجب إجراء تشخيص تفريقي بين نزيف تحت العنكبوتية ومزيج "الدم المتحرك". لهذا الغرض، يُجمع السائل النخاعي في ثلاثة أنابيب اختبار. في حالة نزيف تحت العنكبوتية، يكون لون السائل النخاعي في جميع الأنابيب الثلاثة متشابهًا تقريبًا. في حالة البزل الرضحي، يصبح السائل النخاعي من الأنبوب الأول إلى الثالث صافيًا تدريجيًا. هناك طريقة أخرى لتقييم لون السائل النخاعي: يُعدّ اصفرار السائل النخاعي (الزانثوكرومي) علامةً أكيدة على النزيف. يظهر اصفرار اللون خلال ساعتين إلى أربع ساعات من النزيف تحت العنكبوتية (نتيجةً لتحلل الهيموغلوبين الناتج عن تكسر خلايا الدم الحمراء). قد يصعب التمييز بصريًا بين النزيف تحت العنكبوتية الصغير والتغيرات الالتهابية، وفي هذه الحالة، يجب انتظار نتائج الفحوصات المخبرية. نادرًا ما يكون اصفرار اللون نتيجةً لفرط بيليروبين الدم.
موانع لهذا الإجراء
في حال وجود تكوّن حجمي في الدماغ، واستسقاء رأسي انسدادي، وعلامات وذمة دماغية شديدة ، وارتفاع ضغط دم داخل الجمجمة، يكون هناك خطر حدوث انحشار محوري أثناء البزل القطني، ويزداد احتمال حدوثه عند استخدام إبر سميكة وإزالة كمية كبيرة من السائل الدماغي الشوكي. في هذه الحالات، لا يُجرى البزل القطني إلا في حالات الضرورة القصوى، ويجب أن تكون كمية السائل الدماغي الشوكي المُزالة ضئيلة. في حال ظهور أعراض الانحشار أثناء البزل (وهي حالة نادرة للغاية حاليًا)، يُنصح بإعطاء الكمية المطلوبة من السائل عبر الجزء القطني بشكل عاجل. لا تُعتبر موانع البزل القطني الأخرى قاطعة. وتشمل هذه العمليات المعدية في المنطقة القطنية العجزية، واضطرابات تخثر الدم، وتناول مضادات التخثر ومضادات الصفائح الدموية (خطر حدوث نزيف فوق الجافية أو تحت الجافية مع ضغط ثانوي على الحبل الشوكي). من الضروري توخي الحذر عند إجراء البزل القطني (إزالة كمية ضئيلة من السائل النخاعي) إذا كان هناك اشتباه في حدوث نزيف من تمدد الأوعية الدموية الدماغية الممزق (خطر التمزق المتكرر) وحصار الحيز تحت العنكبوتية في النخاع الشوكي (خطر ظهور أو تفاقم العجز العصبي).
 [ 9 ]
[ 9 ]
الأداء الطبيعي
لإجراء دراسة قياسية، يتم أخذ السائل النخاعي إلى ثلاثة أنابيب اختبار: للتحليل العام، والكيميائي الحيوي، والميكروبيولوجي.
يشمل التحليل السريري القياسي للسائل النخاعي تقييم كثافة السائل النخاعي ودرجة حموضته ولونه وشفافيته قبل الطرد المركزي وبعده، وتقييم التعداد الخلوي الكلي (عادةً لا يزيد عن 5 خلايا لكل ميكرولتر واحد)، وتحديد محتوى البروتين. وحسب حاجة المختبر وإمكانياته، يُفحص أيضًا عدد الخلايا الليمفاوية، والحمضات، والعدلات، والبلعميات، والخلايا المتغيرة، والأرومات المتعددة، والخلايا البلازمية، والخلايا العنكبوتية البطانية، والخلايا البشروية، والكرات الحبيبية، والخلايا السرطانية.
تتراوح الكثافة النسبية للسائل النخاعي عادةً بين 1.005 و1.008، وتزداد في حالات الالتهاب، وتنخفض في حالات زيادة تكوين السوائل. يتراوح الرقم الهيدروجيني عادةً بين 7.35 و7.8، وينخفض في حالات التهاب السحايا، والتهاب الدماغ، والشلل، ويزداد في حالات الشلل (قبل العلاج)، ومرض الزهري الدماغي، والصرع ،وإدمان الكحول المزمن.
من الممكن أن يكون لون السائل النخاعي أصفر مع ارتفاع نسبة البروتين، في حالة وجود نزيف تحت العنكبوتية سابق وفرط بيليروبين الدم. في حالة نقائل الورم الميلانينيواليرقان، قد يكون السائل النخاعي داكنًا. يُعدّ كثرة العدلات الخلوية الملحوظة سمةً مميزةً للعدوى البكتيرية، بينما يُعدّ كثرة الخلايا الليمفاوية سمةً مميزةً للأمراض الفيروسية والمزمنة. أما الحمضات فهي سمة مميزة للأمراض الطفيلية. مع وجود 200-300 خلية بيضاء في 1 ميكرولتر، يصبح السائل النخاعي عكرًا. للتمييز بين كثرة الكريات البيضاء الناتجة عن نزيف تحت العنكبوتية، من الضروري عدّ الكريات البيضاء، مع الأخذ في الاعتبار أن الدم يحتوي على خلية بيضاء واحدة تقريبًا لكل 700 خلية حمراء. لا يتجاوز محتوى البروتين عادةً 0.45 غ/ل، ويزداد في حالات التهاب السحايا، والتهاب الدماغ، وأورام النخاع الشوكي والدماغ، ومختلف أشكال استسقاء الرأس، وانسداد الحيز تحت العنكبوتية في النخاع الشوكي، والسرطان، والزهري العصبي، ومتلازمة جيلان باريه، والأمراض الالتهابية. كما تلعب التفاعلات الغروانية دورًا هامًا - مثل تفاعل لانج ("التفاعل الذهبي")، وتفاعل المصطكي الغرواني، وتفاعل تاكاتا-آرا، وغيرها.
أثناء التحليل الكيميائي الحيوي للسائل النخاعي، يُقيَّم محتوى الجلوكوز (عادةً ما بين 2.2 و3.9 مليمول/لتر) واللاكتات (عادةً ما بين 1.1 و2.4 مليمول/لتر). يجب إجراء هذا التقييم مع مراعاة أن محتوى الجلوكوز في السائل النخاعي يعتمد على تركيز جلوكوز الدم (40-60% من هذه القيمة). يُعد انخفاض مستوى الجلوكوز عرضًا شائعًا لالتهاب السحايا ذي الأسباب المختلفة (عادةً ما يكون بكتيريًا، بما في ذلك السل)، كما يُمكن زيادة تركيز الجلوكوز في السائل النخاعي في حالات السكتة الدماغيةالإقفارية والنزفية.
يعد انخفاض محتوى الكلوريد في السائل الدماغي الشوكي من السمات المميزة لالتهاب السحايا، وخاصة مرض السل، والزهري العصبي، وداء البروسيلات ، كما أن الزيادة من السمات المميزة لأورام المخ، وخراجات المخ، وداء شوكيات الدماغ.
في مختبر الأحياء الدقيقة، يُمكن صبغ عينة أو رواسب من السائل النخاعي بناءً على المسبب المُشتبه به للعامل المُمرض: باستخدام صبغة غرام - في حالة الاشتباه في الإصابة بعدوى بكتيرية، وللكائنات الدقيقة المقاومة للحموضة - في حالة الاشتباه في الإصابة بالسل، وباستخدام حبر الهند - في حالة الاشتباه في الإصابة بعدوى فطرية. تُجرى مزارع السائل النخاعي على أوساط خاصة، بما في ذلك أوساط تمتص المضادات الحيوية (في حالة العلاج المكثف بالمضادات الحيوية).
هناك عدد كبير من الاختبارات لتحديد أمراض محددة، مثل تفاعل واسرمان ، وRIF وRIBT لاستبعاد الزهري العصبي، واختبارات المستضدات المختلفة لتحديد مستضدات الورم، وتحديد الأجسام المضادة للفيروسات المختلفة، وما إلى ذلك. أثناء الفحص البكتريولوجي، من الممكن تحديد المكورات السحائية، والمكورات الرئوية، والمستدمية النزلية، والمكورات العقدية، والمكورات العنقودية، والليستيريا، والمتفطرة السلية. تهدف الدراسات البكتريولوجية للسائل الدماغي الشوكي إلى تحديد مسببات الأمراض لمختلف أنواع العدوى: المكورات العنقودية (المكورات السحائية، والرئوية، والعنقودية، والعقدية) في التهاب السحايا وخراجات الدماغ ، واللولبيات الشاحبة في الزهري العصبي، والمتفطرة السلية في التهاب السحايا السلي، والتوكسوبلازما في داء المقوسات ، وحويصلات الكيسات المذنبة في داء الكيسات المذنبة. كما تهدف الدراسات الفيروسية للسائل الدماغي الشوكي إلى تحديد المسببات الفيروسية للمرض (بعض أشكال التهاب الدماغ).
مضاعفات بعد العملية
يُقدَّر إجمالي خطر حدوث المضاعفات بنسبة ٠٫١-٠٫٥٪. وتشمل المضاعفات المحتملة ما يلي:
- الإزاحة المحورية:
- انحشار حاد أثناء ثقب الجمجمة في حالات ارتفاع ضغط الدم داخل الجمجمة؛
- الانحناء المزمن نتيجة للبزل القطني المتكرر؛
- التهاب السحايا.
- المضاعفات المعدية.
- عادة ما يختفي الصداع عند الاستلقاء.
- المضاعفات النزفية، والتي عادة ما ترتبط باضطرابات تخثر الدم.
- الأكياس البشروية نتيجة استخدام إبر رديئة الجودة أو إبر بدون ماندرين.
- تلف الجذور (احتمال تطور متلازمة الألم المستمر).
- تلف القرص الفقري مع تشكل انفتاق القرص.
قد يُسبب إدخال مواد التباين، والمخدرات، والعلاج الكيميائي، والمضادات الحيوية في الحيز تحت العنكبوتية تفاعلًا سحائيًا. يتميز هذا التفاعل بزيادة في عدد الخلايا إلى 1000 خلية خلال اليوم الأول، وزيادة في محتوى البروتين مع مستوى طبيعي من الجلوكوز، وتكوين بذر معقم. عادةً ما يتراجع هذا التفاعل بسرعة، ولكنه قد يؤدي في حالات نادرة إلى التهاب العنكبوتية، أو التهاب جذور الأعصاب، أو التهاب النخاع.
 [ 15 ]
[ 15 ]

