خبير طبي في المقال
منشورات جديدة
التهاب الزائدة الدودية
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
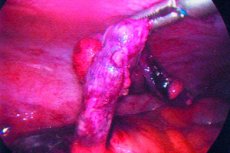
التهاب الزائدة الدودية هو التهاب حاد في الزائدة الدودية، وعادة ما يتميز بألم في البطن وفقدان الشهية وحساسية البطن.
يتم تحديد التشخيص سريريًا، وغالبًا ما يتم استكماله بالتصوير المقطعي المحوسب أو الموجات فوق الصوتية. [ 1 ]
يتضمن علاج التهاب الزائدة الدودية الإزالة الجراحية للزائدة. [ 2 ]، [ 3 ]
تشريح الزائدة الدودية
الاسم الرسمي للزائدة الدودية هو "الزائدة الدودية الشكل". الزائدة الدودية هي رتج حقيقي ينشأ من الحافة الخلفية الإنسية للأعور، ويقع بالقرب من الصمام اللفائفي الأعوري. يمكن تحديد موقع قاعدة الزائدة الدودية بدقة بالقرب من نقطة التقاء الشريطيات القولونية عند قمة الأعور. مصطلح "الزائدة الدودية" هو مصطلح لاتيني يعني "على شكل دودة" [4]، ويُفسر ببنيته الأنبوبية الطويلة. على عكس الرتج المكتسب، فهي رتج حقيقي للقولون، يحتوي على جميع طبقاته: الغشاء المخاطي، والغشاء تحت المخاطي ، والطبقة العضلية الطولية والدائرية، والطبقة المصلية. يعتمد التمييز النسيجي بين القولون والزائدة الدودية على وجود الخلايا اللمفاوية البائية والتائية في الغشاء المخاطي والغشائي تحت المخاطي للزائدة الدودية. [ 5 ]
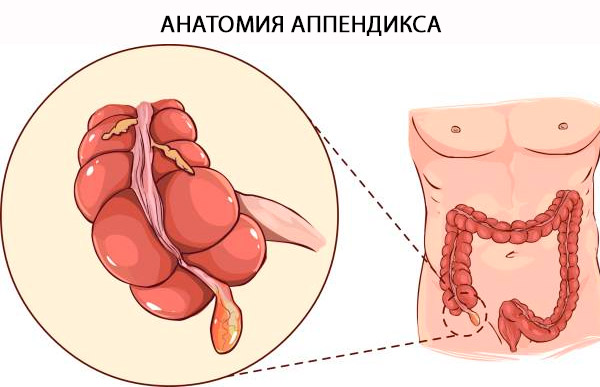
الهيكل والوظائف
يمكن أن يتراوح طول الزائدة الدودية بين 5 و35 سم، بمتوسط 9 سم. [ 6 ] لطالما كانت وظيفة الزائدة الدودية موضع جدل. تُنتج الخلايا العصبية الصماء في الغشاء المخاطي الأمينات والهرمونات التي تساعد في تنفيذ آليات التحكم البيولوجي المختلفة، بينما يشارك النسيج اللمفاوي في نضوج الخلايا الليمفاوية البائية وإنتاج أجسام مضادة للغلوبولين المناعي أ. لا يوجد دليل واضح على وظيفتها لدى البشر. أدى وجود النسيج اللمفاوي المرتبط بالأمعاء في الصفيحة المخصوصة إلى الاعتقاد بأن لها وظيفة مناعية، على الرغم من أن طبيعتها الدقيقة لم تُحدد أبدًا. ونتيجة لذلك، احتفظ العضو إلى حد كبير بسمعته كعضو أثري. ومع ذلك، ومع تحسن فهم المناعة المعوية في السنوات الأخيرة، ظهرت نظرية مفادها أن الزائدة الدودية هي "ملاذ" للميكروبات المعوية التكافلية. [ 7 ] قد تُستبدل نوبات الإسهال الشديدة، التي تُخلّص الأمعاء من البكتيريا المُتعايشة، بالأدوية الموجودة في الزائدة الدودية. يُشير هذا إلى ميزة تطورية في الحفاظ على الزائدة الدودية، ويُضعف نظرية كون هذا العضو أثريًا. [ 8 ]
المتغيرات الفسيولوجية
على الرغم من أن موقع فتحة الزائدة الدودية عند قاعدة الأعور هو سمة تشريحية مستقرة، إلا أن موضع طرفها ليس كذلك. تشمل الاختلافات في الموضع خلف الأعور (ولكن داخل الصفاق)، وتحت الأعور، وأمام وخلف اللفائفي، والحوض، وحتى الجيب الكبدي الكلوي. بالإضافة إلى ذلك، قد تؤثر عوامل مثل الوضعية والتنفس وانتفاخ الأمعاء المجاورة على موضع الزائدة الدودية. الموضع خلف الأعور هو الأكثر شيوعًا. قد يسبب هذا ارتباكًا سريريًا في تشخيص التهاب الزائدة الدودية، لأن التغييرات في الموضع قد تسبب أعراضًا مختلفة. نادرًا ما يتم وصف عدم تكوين الزائدة الدودية، وكذلك الازدواج أو الازدواج الثلاثي، في الأدبيات. مع تقدم الحمل، يزيح الرحم المتضخم الزائدة الدودية في الجمجمة بحيث بحلول نهاية الثلث الثالث من الحمل، قد يتم الشعور بالألم المصاحب لالتهاب الزائدة الدودية في الربع العلوي الأيمن.
الأهمية السريرية
تُشبه آلية التهاب الزائدة الدودية الحاد آليةَ الأعضاء المجوفة اللزجة الأخرى، ويُعتقد أنها غالبًا ما تكون ناجمة عن انسداد. تُغلق حصوة المرارة، أو أحيانًا حصوة المرارة أو الورم أو الدودة، فتحة الزائدة الدودية، مما يُسبب زيادة الضغط داخل التجويف وضعف التدفق الوريدي. في البالغين الشباب، غالبًا ما يكون الانسداد ناتجًا عن تضخم الغدد الليمفاوية. تتلقى الزائدة الدودية إمدادها الدموي من الشريان الزائدي، وهو الشريان الطرفي. عندما يتجاوز الضغط داخل التجويف ضغط التروية، تحدث إصابة إقفارية، مما يُعزز فرط نمو البكتيريا ويُسبب استجابة التهابية. يتطلب هذا رعاية جراحية طارئة، حيث قد يؤدي ثقب الزائدة الملتهبة إلى تسرب محتويات البكتيريا إلى التجويف البريتوني.[ 9 ]
عندما يلتهب جدار الزائدة الدودية، تُحفَّز الألياف الحسية الواردة. تدخل هذه الألياف إلى النخاع الشوكي من الفقرة T8 إلى T10، مسببةً الألم المنتشر الكلاسيكي حول السرة والغثيان الذي يُلاحظ في التهاب الزائدة الدودية المبكر. مع تفاقم الالتهاب، يُهيَّج الصفاق الجداري، مما يُحفِّز الألياف العصبية الجسدية ويُسبِّب ألمًا موضعيًا أكثر. يعتمد موقع الألم على موضع قمة الزائدة الدودية. على سبيل المثال، قد تُسبِّب الزائدة الدودية خلف الأعور ألمًا في الخاصرة اليمنى. قد يُسبِّب بسط ورك المريض الأيمن هذا الألم. يُعرف الألم الذي يحدث عند شد عضلة الحرقفة القطنية عن طريق بسط الورك في وضعية الاستلقاء الجانبي الأيسر باسم "علامة العضلة القطنية". ومن العلامات الكلاسيكية الأخرى لالتهاب الزائدة الدودية الحاد علامة ماكبيرني. يُستدل على ذلك بجس جدار البطن عند نقطة ماكبيرني (على بُعد ثلثي المسافة من السرة إلى الشوكة الحرقفية الأمامية العلوية اليمنى) عند حدوث الألم. للأسف، لا تظهر هذه العلامات والأعراض دائمًا، مما يُصعّب التشخيص السريري. غالبًا ما تشمل الأعراض السريرية الغثيان والقيء والحمى الخفيفة وارتفاعًا طفيفًا في عدد خلايا الدم البيضاء.
علم الأوبئة
يشكل ألم البطن الحاد ما بين 7 إلى 10% من جميع زيارات قسم الطوارئ.[ 10 ] التهاب الزائدة الدودية الحاد هو أحد الأسباب الأكثر شيوعًا لألم أسفل البطن الذي يلجأ المرضى بسببه إلى قسم الطوارئ وهو التشخيص الأكثر شيوعًا للمرضى الصغار الذين يدخلون المستشفى بسبب ألم البطن الحاد.
انخفض معدل الإصابة بالتهاب الزائدة الدودية الحاد بشكل مطرد منذ أواخر أربعينيات القرن العشرين. في الدول المتقدمة، يتراوح معدل الإصابة بالتهاب الزائدة الدودية الحاد بين 5.7 و50 مريضًا لكل 100,000 نسمة سنويًا، وتبلغ ذروتها بين سن 10 و30 عامًا.[ 11 ]،[ 12 ]
وقد تم الإبلاغ عن اختلافات جغرافية، حيث يبلغ خطر الإصابة بالتهاب الزائدة الدودية الحاد مدى الحياة 9% في الولايات المتحدة، و8% في أوروبا، و2% في أفريقيا.[ 13 ] وعلاوة على ذلك، هناك اختلافات كبيرة في العرض، وشدّة المرض، والفحص الإشعاعي، والإدارة الجراحية للمرضى المصابين بالتهاب الزائدة الدودية الحاد، وهو ما يرتبط بدخل الدولة.[ 14 ]
يتراوح معدل حدوث الثقوب من 16% إلى 40%، مع حدوث معدلات أعلى في الفئات العمرية الأصغر (40-57%) وفي المرضى الذين تزيد أعمارهم عن 50 عامًا (55-70%).[ 15 ]
يذكر بعض المؤلفين وجود استعداد جنسي في جميع الأعمار، وأعلى قليلاً بين الرجال، مع معدل حدوث مدى الحياة بنسبة 8.6% للرجال و6.7% للنساء.[ 16 ] ومع ذلك، تميل النساء إلى أن يكون لديهن معدل أعلى من استئصال الزائدة الدودية بسبب الأمراض النسائية المختلفة التي تحاكي التهاب الزائدة الدودية.[ 17 ]
وفقًا للإحصاءات العرقية القائمة على السكان، فإن التهاب الزائدة الدودية أكثر شيوعًا بين المجموعات البيضاء وغير الإسبانية والإسبانية وأقل شيوعًا بين السود وغيرهم من المجموعات العرقية. [ 18 ] ومع ذلك، تُظهر البيانات أن المجموعات الأقلية معرضة لخطر أكبر للإصابة بالثقب والمضاعفات. [ 19 ]، [ 20 ]
الأسباب التهاب الزائدة الدودية
يُعتقد أن التهاب الزائدة الدودية ينشأ نتيجة انسداد تجويفها، عادةً نتيجة تضخم الأنسجة اللمفاوية، ولكن أحيانًا بسبب حصوات البراز ، أو الأجسام الغريبة، أو حتى الديدان الطفيلية. يؤدي الانسداد إلى توسع الزائدة الدودية، والتطور السريع للعدوى، ونقص التروية، والالتهاب.
في حال عدم العلاج، يحدث نخر، وغرغرينا، وثقب. إذا كان الثقب مغطىً بالثرب، يتكون خراج زائدي.
في الولايات المتحدة، يعد التهاب الزائدة الدودية الحاد السبب الأكثر شيوعًا لألم البطن الحاد الذي يتطلب العلاج الجراحي.
أورام الزائدة الدودية، مثل الأورام الكارسينويدية ، وسرطان الزائدة الدودية الغدي، والطفيليات المعوية، وتضخم الأنسجة اللمفاوية، هي أسباب معروفة لانسداد الزائدة الدودية والتهابها. قد تُصاب الزائدة الدودية أيضًا بمرض كرون أو التهاب القولون التقرحي المصاحب لالتهاب القولون التقرحي.
من أكثر المفاهيم الخاطئة شيوعًا قصة وفاة هاري هوديني. فبعد ضربة غير متوقعة على البطن، يُشاع أن الزائدة الدودية قد تمزقت، مما أدى إلى تعفن الدم والوفاة على الفور. والحقيقة هي أن هوديني مات بالفعل بسبب تعفن الدم والتهاب الصفاق بسبب تمزق الزائدة الدودية، ولكن لم يكن لذلك علاقة بالضربة على البطن. بل كان له علاقة أكبر بالتهاب الصفاق المنتشر ومحدودية توافر المضادات الحيوية الفعالة. [ 21 ]، [ 22 ] تحتوي الزائدة الدودية على بكتيريا هوائية ولاهوائية، بما في ذلك الإشريكية القولونية والبكتيريا العصوية. ومع ذلك، فقد حددت الدراسات الحديثة باستخدام تسلسل الجيل التالي أنواعًا بكتيرية أكثر بكثير في المرضى الذين يعانون من التهاب الزائدة الدودية المثقب المعقد.
تشمل الأسباب الأخرى الحصوات والبذور والطفيليات مثل Enterobius vermcularis (الديدان الدبوسية) وبعض الأورام النادرة، سواء الحميدة (الأورام المخاطية) أو الخبيثة (سرطان الغدة الدرقية، أورام الغدد الصماء العصبية). [ 23 ]
عوامل الخطر
الأبحاث المتعلقة بعوامل الخطر المرتبطة بالتهاب الزائدة الدودية الحاد محدودة. ومع ذلك، فإن بعض العوامل التي قد تؤثر على احتمالية الإصابة بهذا المرض تشمل العوامل الديموغرافية مثل العمر والجنس والتاريخ العائلي والعوامل البيئية والغذائية. تشير الأبحاث إلى أن التهاب الزائدة الدودية الحاد يمكن أن يصيب الأشخاص من جميع الأعمار، على الرغم من أنه يبدو أكثر شيوعًا بين المراهقين والشباب، مع ارتفاع معدل الإصابة لدى الرجال. [ 24 ]، [ 25 ] وكما هو الحال مع العديد من الأمراض الأخرى، يلعب التاريخ العائلي دورًا مهمًا في التهاب الزائدة الدودية الحاد؛ تشير الأدلة إلى أن الأشخاص الذين لديهم تاريخ عائلي إيجابي لالتهاب الزائدة الدودية الحاد معرضون لخطر متزايد للإصابة بالمرض. [ 26 ] وقد ارتبطت العديد من عوامل الخطر الغذائية بالتهاب الزائدة الدودية، مثل اتباع نظام غذائي منخفض الألياف وزيادة تناول السكر وانخفاض تناول الماء. [ 27 ] تشمل العوامل البيئية المشاركة في تطور التهاب الزائدة الدودية التعرض لتلوث الهواء ومسببات الحساسية ودخان السجائر والتهابات الجهاز الهضمي. [ 28 ]، [ 29 ]، [ 30 ]
تشير الأدلة الجديدة إلى وجود علاقة محتملة بين ارتفاع درجة الحرارة والتهاب الزائدة الدودية الحاد، مما يشير إلى أن ارتفاع درجات الحرارة قد يزيد من احتمالية الإصابة بهذه الحالة بسبب الجفاف.[ 31 ]
وقد أظهرت الدراسات أيضًا أن المرضى الذين يعانون من اضطرابات عقلية والذين يصف لهم الطبيب جرعات عالية من الأدوية المضادة للذهان يوميًا معرضون لخطر متزايد للإصابة بالتهاب الزائدة الدودية المعقد.[ 32 ]
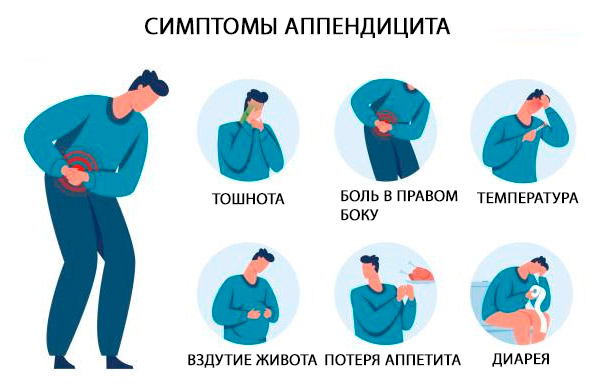
الأعراض التهاب الزائدة الدودية
الأعراض الكلاسيكية لالتهاب الزائدة الدودية الحاد هي ألم في المنطقة فوق المعدة أو حول السرة، مصحوبًا بغثيان وقيء وفقدان الشهية لفترة قصيرة. بعد بضع ساعات، ينتقل الألم إلى الربع السفلي الأيمن من البطن. يتفاقم الألم بالسعال والحركة. [ 33 ]
تتركز العلامات الكلاسيكية لالتهاب الزائدة الدودية مباشرة في الربع السفلي الأيمن من البطن وفي نقطة ماكبيرني (نقطة تقع إلى الخارج على 1/3 من الخط الذي يربط السرة والشوكة الحرقفية العلوية الأمامية)، حيث يتم اكتشاف الألم مع انخفاض مفاجئ في الضغط أثناء الجس (على سبيل المثال، أعراض شيتكين بلومبرج). [ 34 ]
تشمل العلامات الإضافية ألمًا في الربع السفلي الأيمن من البطن عند جس الربع السفلي الأيسر (علامة روفسينج)، أو زيادة الألم عند ثني مفصل الورك الأيمن بشكل سلبي، مما يؤدي إلى انقباض عضلة العضلة القطنية الحرقفية (علامة العضلة القطنية)، أو ألمًا عند الدوران الداخلي السلبي للورك المثني (علامة السدادة). الحمى الخفيفة شائعة [درجة حرارة المستقيم 37.7-38.3 درجة مئوية (100-101 درجة فهرنهايت)]. [ 35 ]
للأسف، تُلاحظ هذه الأعراض التقليدية لدى أكثر من ٥٠٪ من المرضى بقليل. وتختلف الأعراض والعلامات باختلاف المرض.
قد لا يكون ألم التهاب الزائدة الدودية موضعيًا، خاصةً عند الرضع والأطفال. قد يكون الألم منتشرًا أو نادرًا ما يكون غائبًا. عادةً ما يكون البراز نادرًا أو غائبًا؛ في حال حدوث إسهال، يجب الاشتباه في وجود الزائدة خلف الأعور. قد توجد خلايا دم حمراء أو بيضاء في البول. الأعراض غير النمطية شائعة لدى المرضى كبار السن والنساء الحوامل؛ وبشكل خاص، قد يكون الألم والألم الموضعي خفيفين.[ 36 ]
الجوانب التشريحية لأعراض التهاب الزائدة الدودية الحاد
الزائدة الدودية بنية أنبوبية تتصل بقاعدة الأعور عند نقطة دخول الشريطيات القولونية. يبلغ طولها لدى البالغين حوالي 8-10 سم، وتمثل الطرف البعيد غير المكتمل النمو للأعور الكبير الذي يُرى لدى الحيوانات الأخرى. أما لدى البشر، فتُعتبر عضوًا أثريًا، ويُسمى الالتهاب الحاد لهذا العضو التهاب الزائدة الدودية الحاد.
خلف الأعور/خلف القولون (75%) - غالبًا ما يُصاحبه ألم في أسفل الظهر الأيمن، وحساسية عند الفحص. غالبًا ما يغيب تيبس العضلات وحساسية الجس العميق بسبب حماية الأعور. في هذه الوضعية، قد تُهيّج عضلة القطنية، مما يُسبب ثني الورك وزيادة الألم عند مدّه (علامة على إجهاد العضلة).
تحت الأعور ومنطقة الحوض (20%) - قد يغلب ألم فوق العانة وتكرار التبول. قد ينتج الإسهال عن تهيج المستقيم. قد لا يكون هناك ألم في البطن، ولكن قد يكون هناك ألم في المستقيم أو المهبل على الجانب الأيمن. قد يُلاحظ وجود بيلة دموية مجهرية وكريات بيضاء في تحليل البول.
قبل وبعد اللفائفي (٥٪) - قد لا تظهر أي أعراض أو علامات. قد يكون القيء أكثر شدة، وقد ينتج الإسهال عن تهيج اللفائفي البعيد.
أعراض التهاب الزائدة الدودية عند الأطفال
عند الأطفال، يختلف التهاب الزائدة الدودية في الأعراض حسب الفئات العمرية. [ 37 ] وهو نادر ويصعب تشخيصه عند حديثي الولادة والرضع. [ 38 ] وعادةً ما يظهرون بانتفاخ البطن والقيء والإسهال وكتلة بطنية ملموسة والتهيج. [ 39 ] وعند الفحص البدني، غالبًا ما يكشفون عن الجفاف وانخفاض حرارة الجسم وضيق التنفس، مما يجعل تشخيص التهاب الزائدة الدودية غير محتمل للطبيب. عادةً ما يظهر الأطفال في سن ما قبل المدرسة وحتى سن 3 سنوات بالتقيؤ وآلام البطن والحمى المنتشرة بشكل رئيسي والإسهال وصعوبة المشي وتيبس الفخذ الأيمن. [ 40 ] قد يكشف التقييم عن انتفاخ البطن أو الصلابة أو وجود كتلة عند الفحص المستقيمي. [ 41 ] من المرجح أن تظهر على الأطفال الذين تبلغ أعمارهم 5 سنوات فأكثر أعراض كلاسيكية، بما في ذلك آلام البطن المهاجرة وفقدان الشهية والغثيان والقيء. يكشف التقييم السريري عن حمى وتسارع في دقات القلب، وانخفاض في أصوات الأمعاء، وألم في الربع السفلي الأيمن من البطن، مما يزيد من احتمالية التشخيص في هذه الفئة العمرية.[ 42 ] عادةً ما يكون ظهور التهاب الزائدة الدودية الحاد لدى الأطفال الصغار غير نمطي، مع تداخل أعراضه التي تحاكي أمراضًا جهازية أخرى، مما يؤدي غالبًا إلى تشخيص خاطئ ومضاعفات تؤدي إلى اعتلال الصحة. علاوة على ذلك، يُعد صغر السن عامل خطر معروف للنتائج السلبية الناتجة عن التهاب الزائدة الدودية المعقد.[ 43 ]
يتضمن العرض النموذجي لالتهاب الزائدة الدودية عند البالغين ألمًا مهاجرًا في الحفرة الحرقفية اليمنى، وفقدان الشهية، والغثيان مع أو بدون قيء، والحمى، والتصلب الموضعي/التصلب العام.[ 44 ]،[ 45 ] وتتضمن تسلسل الأعراض الكلاسيكية ألمًا غامضًا في السرة، وفقدان الشهية/الغثيان/القيء المؤقت، والألم المهاجر في الربع السفلي الأيمن، والحمى منخفضة الدرجة.
العلامات والأعراض غير النمطية لالتهاب الزائدة الدودية
بالإضافة إلى الأعراض النموذجية لالتهاب الزائدة الدودية، قد تُلاحظ أيضًا علامات وأعراض غير نمطية. قد تشمل هذه الأعراض ألمًا في الجانب الأيسر من البطن، مُركزًا في الربع العلوي الأيسر. على الرغم من أن التهاب الزائدة الدودية الأيسر نادر نسبيًا، إذ يُصيب حوالي 0.02% من البالغين، إلا أنه أكثر شيوعًا لدى الأشخاص الذين يعانون من سوء دوران الأمعاء أو الأمعاء المقلوبة.[ 46 ] يرتبط التهاب الزائدة الدودية أيضًا بالإسهال كعرض غير نمطي في التهاب الزائدة الدودية المنتشر، وخاصةً لدى المرضى الذين يعانون من خراجات بين الأمعاء.[ 47 ]
عند الأطفال، تكون الأعراض غامضة بشكل عام، مما يجعل التشخيص صعبًا بناءً على التاريخ والفحص. قد يشمل العرض غير النمطي لالتهاب الزائدة الدودية عند الأطفال ألمًا وحساسية في جميع أنحاء الخاصرة اليمنى، ويمتد من الربع العلوي الأيمن إلى الحفرة الحرقفية اليمنى. قد ينتج هذا عن توقف نزول الزائدة الدودية، مع وجود الأعور في وضع تحت الكبد. [ 48 ] قد يعاني الذكور البالغون من أعراض غير نمطية لالتهاب الزائدة الدودية، مثل الألم الشقي الأيمن الشديد، والذي يصبح لاحقًا ألمًا خفيفًا منتشرًا في البطن. في المقابل، قد تعاني الإناث من شكاوى في الجهاز البولي التناسلي، مثل حساسية الفخذ مع وجود كتلة وإسهال. [ 49 ]، [ 50 ] عند كبار السن، قد يظهر التهاب الزائدة الدودية بشكل غير نمطي على شكل فتق إربي محبوس بأعراض غير محددة. [ 51 ]
من المرجح أن تظهر على المريضات الحوامل شكاوى غير نمطية مثل الارتجاع المعدي المريئي، والشعور بالضيق، وآلام الحوض، وعدم الراحة في المنطقة فوق المعدة، وعسر الهضم، وانتفاخ البطن، وعسر التبول، وتغير في عادات الأمعاء. [ 52 ] وعلاوة على ذلك، فإن نتائج الفحص البدني صعبة وغير طبيعية لأن البطن متمدد، مما يزيد المسافة بين الزائدة الملتهبة والصفاق، مما يؤدي إلى إخفاء الصلابة وانخفاض الرقة. في أواخر الحمل، قد تتحرك الزائدة الدودية من الناحية القحفية إلى الجزء العلوي من البطن بسبب تضخم الرحم، مما يؤدي إلى ألم RUQ. [ 53 ] ومع ذلك، وبغض النظر عن عمر الحمل، يظل ألم RLQ هو المظهر السريري الأكثر شيوعًا لالتهاب الزائدة الدودية الحاد أثناء الحمل. [ 54 ] قد لا تكون كثرة الكريات البيضاء مؤشرًا موثوقًا به لالتهاب الزائدة الدودية الحاد لدى النساء الحوامل بسبب كثرة الكريات البيضاء الفسيولوجية أثناء الحمل. أظهرت الدراسات أن النساء الحوامل أقل عرضة للإصابة بالتهاب الزائدة الدودية مقارنةً بالنساء غير الحوامل. ومع ذلك، هناك خطر أعلى للإصابة بالتهاب الزائدة الدودية الحاد في الثلث الثاني من الحمل. [ 55 ]
المضاعفات والنتائج
البكتيريا الميكروبية السائدة المرتبطة بالتهاب الزائدة الدودية الحاد هي الإشريكية القولونية، والكليبسيلة، والبروتيوس، والباكتيرويديز (Altemeier 1938 [ 56 ]؛ Leigh 1974 [ 57 ]؛ Bennion 1990 [ 58 ]؛ Blewett 1995 [ 59 ]). قد تسبب هذه الميكروبات عدوى ما بعد الجراحة اعتمادًا على درجة التهاب الزائدة الدودية، والتقنية الجراحية، ومدة الجراحة. [ 60 ]
ثقب الزائدة الدودية
يرتبط ثقب الزائدة الدودية بزيادة معدلات الاعتلال والوفيات مقارنةً بالتهاب الزائدة الدودية الحاد غير المثقب. يقل خطر الوفاة في التهاب الزائدة الدودية الحاد غير المثقب عن 0.1%، بينما يرتفع الخطر إلى 0.6% في التهاب الزائدة الدودية الحاد المثقب. من ناحية أخرى، يبلغ معدل الوفيات في التهاب الزائدة الدودية الحاد المثقب حوالي 5%. تتزايد الأدلة التي تشير إلى أن الثقب ليس بالضرورة نتيجة حتمية لانسداد الزائدة الدودية، كما تشير مجموعة متزايدة من الأدلة إلى أن ليس جميع مرضى التهاب الزائدة الدودية الحاد سيتطور لديهم الثقب، بل إن الشفاء منه قد يكون شائعًا.[ 61 ]
عدوى الجروح بعد الجراحة
يُحدَّد معدل الإصابة بعدوى الجروح بعد الجراحة بناءً على تلوث الجروح أثناء الجراحة. يتراوح معدل الإصابة بين أقل من 5% في حالات التهاب الزائدة الدودية البسيط و20% في حالات الثقب والغرغرينا. وقد ثَبُتَ أن استخدام المضادات الحيوية أثناء الجراحة يُقلِّل من معدل الإصابة بعدوى الجروح بعد الجراحة.
الخراجات داخل البطن أو الحوض
قد تتكون خراجات داخل البطن أو الحوض في فترة ما بعد الجراحة عندما يكون التجويف البريتوني ملوثًا بشدة. يُصاب المريض بالحمى، ويمكن تأكيد التشخيص بالموجات فوق الصوتية أو التصوير المقطعي المحوسب. يمكن علاج الخراجات شعاعيًا باستخدام تصريف ضفيرة، مع أن خراجات الحوض قد تتطلب تصريفًا مفتوحًا أو شرجيًا. وقد ثبت أن استخدام المضادات الحيوية أثناء الجراحة يقلل من حدوث الخراجات.
التهاب الصفاق
إذا انفجرت الزائدة الدودية، تُصاب بطانة البطن (الصفاق) بالبكتيريا. تُسمى هذه الحالة التهاب الصفاق.
قد تشمل أعراض التهاب الصفاق ما يلي:
- ألم شديد ومستمر في البطن؛
- الشعور بالمرض أو المرض؛
- درجة حرارة عالية؛
- زيادة معدل ضربات القلب؛
- ضيق في التنفس مع التنفس السريع؛
- الانتفاخ.
إذا لم يتم علاج التهاب الصفاق على الفور، فإنه يمكن أن يسبب مشاكل طويلة الأمد وحتى أن يكون قاتلاً.
التشخيص التهاب الزائدة الدودية
يمكن استخدام مقياس ألفارادو لتصنيف المرضى الذين يعانون من أعراض تُشير إلى التهاب الزائدة الدودية؛ إلا أن موثوقية هذا المقياس في مجموعات محددة من المرضى وفي نقاط مختلفة لا تزال غير واضحة. يُعد مقياس ألفارادو مقياسًا تشخيصيًا مفيدًا لاستبعاد الحالات، مع حد أدنى 5 لجميع مجموعات المرضى. وهو مُعاير جيدًا لدى الرجال، وغير ثابت لدى الأطفال، ويُبالغ في توقع احتمالية الإصابة بالتهاب الزائدة الدودية لدى النساء في جميع فئات الخطر.[ 62 ]
تسمح درجة ألفارادو بتقسيم المخاطر لدى المرضى الذين يعانون من آلام في البطن من خلال ربط احتمالية الإصابة بالتهاب الزائدة الدودية بتوصيات الخروج أو المراقبة أو الجراحة.[ 63 ] يوصى بإجراء المزيد من التحقيقات مثل الموجات فوق الصوتية والتصوير المقطعي المحوسب (CT) عندما يكون احتمال الإصابة بالتهاب الزائدة الدودية في النطاق المتوسط.[ 64 ] ومع ذلك، فإن الفارق الزمني والتكلفة العالية والتوافر المتغير لإجراءات التصوير يعني أن درجة ألفارادو قد تكون مساعدة تشخيصية قيمة عندما يُشتبه في أن التهاب الزائدة الدودية هو السبب الأساسي للبطن الحاد، وخاصة في البيئات ذات الموارد المنخفضة حيث لا يتوفر التصوير.
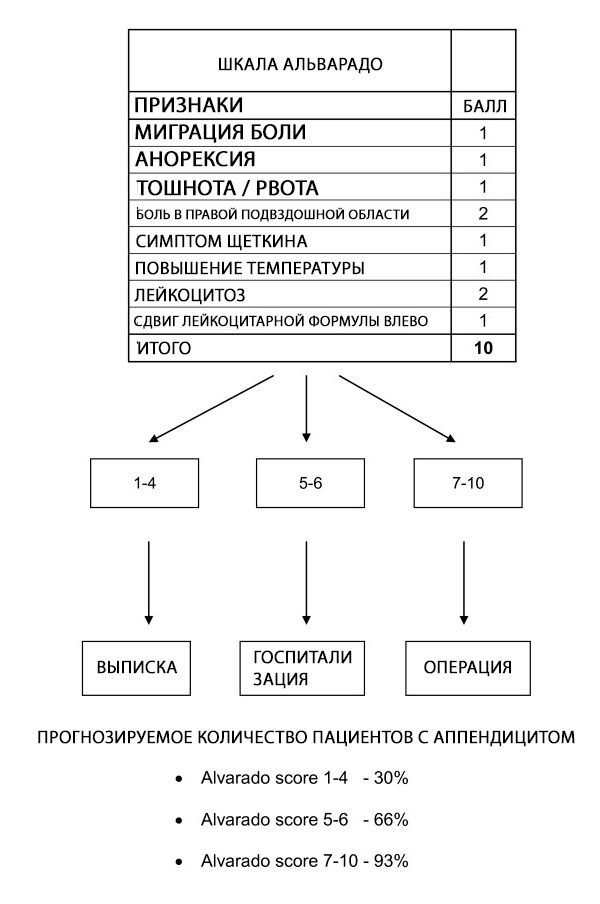
على الرغم من أن درجة ألفارادو تفتقر إلى الدقة في تشخيص التهاب الزائدة الدودية الحاد، فإن درجة القطع <5 حساسة بما يكفي لاستبعاد التهاب الزائدة الدودية الحاد (حساسية 99%). وبالتالي، يمكن استخدام درجة ألفارادو لتقليل مدة الإقامة في قسم الطوارئ والتعرض للإشعاع لدى المرضى الذين يُشتبه في إصابتهم بالتهاب الزائدة الدودية الحاد. ويدعم ذلك دراسة جماعية كبيرة بأثر رجعي وجدت أن 100% من الرجال الذين حصلوا على درجة ألفارادو 9 أو أكثر و100% من النساء اللاتي حصلن على درجة ألفارادو 10 كان لديهم التهاب الزائدة الدودية الحاد الذي تم تأكيده من خلال علم الأمراض الجراحي. وعلى العكس من ذلك، تم تشخيص 5% أو أقل من المريضات اللاتي حصلن على درجة ألفارادو 2 أو أقل و0% من المرضى الذكور الذين حصلوا على درجة ألفارادو 1 أو أقل بالتهاب الزائدة الدودية الحاد وقت الجراحة.[ 65 ]
ومع ذلك، لا يفرق مقياس ألفارادو بين التهاب الزائدة الدودية الحاد المعقد وغير المعقد في المرضى المسنين ويبدو أنه أقل حساسية في المرضى المصابين بفيروس نقص المناعة البشرية.[ 66 ]،[ 67 ]
أظهرت درجة RIPASA (Raja Isteri Pengiran Anak Saleh appendicitis) حساسيةً وخصوصيةً أفضل من درجة Alvarado في السكان الآسيويين والشرق أوسطيين. نشر مالك وآخرون مؤخرًا أول دراسة تُقيّم فائدة درجة RIPASA في التنبؤ بالتهاب الزائدة الدودية الحاد في السكان الغربيين. بقيمة 7.5 (وهي درجة تشير إلى التهاب الزائدة الدودية الحاد في السكان الشرقيين)، أظهر RIPASA حساسيةً وخصوصيةً معقولتين (85.39%) وقيمةً تنبؤيةً إيجابيةً (84.06%) وقيمةً تنبؤيةً سلبيةً (72.86%) ودقةً تشخيصيةً (80%) لدى المرضى الأيرلنديين المشتبه بإصابتهم بالتهاب الزائدة الدودية، وكان أكثر دقةً من درجة Alvarado.[ 68 ]
يُصنّف مقياس التهاب الزائدة الدودية لدى البالغين (AAS) المرضى إلى ثلاث فئات: عالية، ومتوسطة، ومنخفضة الخطورة للإصابة بالتهاب الزائدة الدودية الحاد. وقد ثبت أن هذا المقياس أداة موثوقة لتصنيف المرضى للتصوير الانتقائي، مما يُؤدي إلى انخفاض معدل استئصال الزائدة الدودية السلبي. في دراسة استباقية شملت 829 بالغًا يُشتبه سريريًا بإصابتهم بالتهاب الزائدة الدودية الحاد، كان لدى 58% من المرضى الذين تم تأكيد إصابتهم بالتهاب الزائدة الدودية الحاد نسيجيًا درجة لا تقل عن 16، وصُنفوا كمجموعة ذات احتمالية عالية بنسبة خصوصية 93%. أما المرضى الذين تقل درجاتهم عن 11، فقد صُنفوا على أنهم ذوو احتمالية منخفضة للإصابة بالتهاب الزائدة الدودية الحاد. ولم يُعانِ أيٌّ منهم من مضاعفات التهاب الزائدة الدودية الحاد. على النقيض من ذلك، كان لدى 54% من المرضى غير المصابين بمتلازمة AA درجة أقل من 11. كانت المنطقة تحت منحنى ROC أكبر بشكل ملحوظ مع الدرجة الجديدة التي بلغت 0.882 مقارنة بدرجة ألفارادو AUC التي بلغت 0.790 وAIR التي بلغت 0.810.[ 69 ]
قد تكون درجة ألفارادو أعلى لدى النساء الحوامل نظرًا لارتفاع قيم خلايا الدم البيضاء ومعدل حدوث الغثيان والقيء، خاصةً في الأشهر الثلاثة الأولى من الحمل، مما يؤدي إلى انخفاض دقتها مقارنةً بالنساء غير الحوامل. تشير الدراسات إلى أن حساسية درجة ألفارادو (الحد الأدنى 7 نقاط) تبلغ 78.9% وخصوصيتها 80.0% لدى النساء الحوامل.[ 70 ]،[ 71 ] أما خصوصية درجة ريباسا (الحد الأدنى 7.5 نقاط) فتبلغ 96%، ولكن يلزم التحقق منها في دراسات أوسع. لا توجد دراسات حول درجة ألفارادو يمكنها التمييز بين AA غير المعقدة والمعقدة أثناء الحمل.
في حال وجود أعراض وعلامات تقليدية، يُشخَّص سريريًا. في مثل هؤلاء المرضى، يؤدي تأجيل فتح البطن بسبب دراسات إضافية إلى زيادة احتمالية حدوث ثقب ومضاعفات لاحقة. أما في المرضى الذين تظهر بياناتهم غير نمطية أو مشكوكًا فيها، فيجب إجراء دراسات إضافية دون تأخير.
يتميز التصوير المقطعي المحوسب المُعزز بالتباين بدقة معقولة في تشخيص التهاب الزائدة الدودية، ويمكنه أيضًا التحقق من أسباب أخرى لآلام البطن الحادة. عادةً ما يكون إجراء الموجات فوق الصوتية الانضغاطية المتدرجة أسرع من التصوير المقطعي المحوسب، إلا أن الدراسة قد تكون محدودة أحيانًا بسبب وجود غازات في الأمعاء، وتكون أقل إفادة في التشخيص التفريقي لأسباب الألم غير المرتبط بالزائدة الدودية. وقد أدى استخدام هذه الدراسات إلى خفض نسبة عمليات فتح البطن السلبية.
يمكن استخدام تنظير البطن للتشخيص؛ وهذه الدراسة مفيدة بشكل خاص لدى النساء اللواتي يعانين من آلام أسفل البطن غير المبررة. عادةً ما تُظهر الدراسات المخبرية كثرة الكريات البيضاء (12,000-15,000/ميكرولتر)، إلا أن هذه النتائج متفاوتة للغاية؛ لذا لا ينبغي استخدام عدد الكريات البيضاء كمعيار لاستبعاد التهاب الزائدة الدودية.
ينبغي على طبيب الطوارئ الامتناع عن وصف أي مسكنات للألم للمريض حتى يُعرض على جراح. فقد تُخفي المسكنات أعراض التهاب الصفاق، مما قد يؤدي إلى تأخير التشخيص أو حتى تمزق الزائدة الدودية.
اختبارات المعمل
القياسات المعملية، بما في ذلك إجمالي عدد خلايا الدم البيضاء (WBC)، ونسبة العدلات، وتركيز البروتين التفاعلي-سي (CRP)، ضرورية لمواصلة التشخيص في المرضى الذين يشتبه في إصابتهم بالتهاب الزائدة الدودية الحاد. [ 72 ] بشكل كلاسيكي، يوجد عدد مرتفع من خلايا الدم البيضاء (WBC) مع أو بدون انزياح إلى اليسار أو تورم، ولكن ما يصل إلى ثلث المرضى الذين يعانون من التهاب الزائدة الدودية الحاد لديهم عدد طبيعي من خلايا الدم البيضاء. يتم الكشف عن الكيتونات بشكل شائع في البول، وقد تكون مستويات البروتين التفاعلي-سي مرتفعة. إن الجمع بين نتائج WBC وCRP الطبيعية له خصوصية 98٪ لاستبعاد التهاب الزائدة الدودية الحاد. علاوة على ذلك، فإن نتائج WBC وCRP لها قيمة تنبؤية إيجابية للتمييز بين التهاب الزائدة الدودية غير الملتهب وغير المعقد والمعقد. يرتبط كلا الارتفاعين في مستويات CRP وWBC بزيادة كبيرة في احتمالية الإصابة بالتهاب الزائدة الدودية المعقد. إن احتمالية الإصابة بالتهاب الزائدة الدودية لدى مريض ذي قيم WBC وCRP طبيعية منخفضة للغاية. [ 73 ] يُعدّ تعداد خلايا الدم البيضاء البالغ 10,000 خلية/ملم^3 أمرًا متوقعًا لدى مرضى التهاب الزائدة الدودية الحاد؛ إلا أن هذا المستوى يرتفع لدى مرضى التهاب الزائدة الدودية المعقد. وبناءً على ذلك، يرتبط تعداد خلايا الدم البيضاء الذي يساوي 17,000 خلية/ملم^3 أو أكثر بمضاعفات التهاب الزائدة الدودية الحاد، بما في ذلك التهاب الزائدة الدودية المثقوب أو المُصاب بالغرغرينا.
التصور
يُعد التهاب الزائدة الدودية تشخيصًا سريريًا تقليديًا. ومع ذلك، تُستخدم العديد من تقنيات التصوير لتوجيه خطوات التشخيص، بما في ذلك التصوير المقطعي المحوسب للبطن، والموجات فوق الصوتية، والتصوير بالرنين المغناطيسي.
التصوير المقطعي المحوسب
تبلغ دقة التصوير المقطعي المحوسب للبطن أكثر من 95% لتشخيص التهاب الزائدة الدودية ويُستخدم بشكل متزايد. تشمل معايير التصوير المقطعي المحوسب لالتهاب الزائدة الدودية تضخم الزائدة الدودية (قطرها> 6 مم) وجدار الزائدة الدودية السميك (> 2 مم) وتراكم الدهون حول الزائدة الدودية وزيادة حجم جدار الزائدة الدودية ووجود حصوة الزائدة الدودية (في حوالي 25% من المرضى). من غير المعتاد رؤية الهواء أو التباين في التجويف في التهاب الزائدة الدودية بسبب اتساع التجويف والانسداد المحتمل في معظم حالات التهاب الزائدة الدودية. لا يستبعد عدم تصوير الزائدة الدودية التهاب الزائدة الدودية. الموجات فوق الصوتية أقل حساسية وخصوصية من التصوير المقطعي المحوسب ولكنها قد تكون مفيدة لتجنب الإشعاع المؤين عند الأطفال والنساء الحوامل. قد يكون التصوير بالرنين المغناطيسي مفيدًا أيضًا للنساء الحوامل المصابات بالتهاب الزائدة الدودية المشتبه به ونتيجة الموجات فوق الصوتية غير المحددة. بشكل كلاسيكي، أفضل طريقة لتشخيص التهاب الزائدة الدودية الحاد هي الحصول على تاريخ جيد وفحص بدني شامل من قبل جراح متمرس؛ مع ذلك، من السهل جدًا إجراء فحص بالأشعة المقطعية في قسم الطوارئ. وقد أصبح من الشائع الاعتماد بشكل أساسي على الأشعة المقطعية لتشخيص التهاب الزائدة الدودية الحاد. في بعض الأحيان، تُكتشف الزائدة الدودية بالصدفة أثناء فحوصات الأشعة السينية أو الأشعة المقطعية الروتينية.
يظهر التصوير المقطعي المحوسب وجود كتلة التهابية في الحفرة الحرقفية اليمنى ناجمة عن التهاب الزائدة الدودية الحاد.
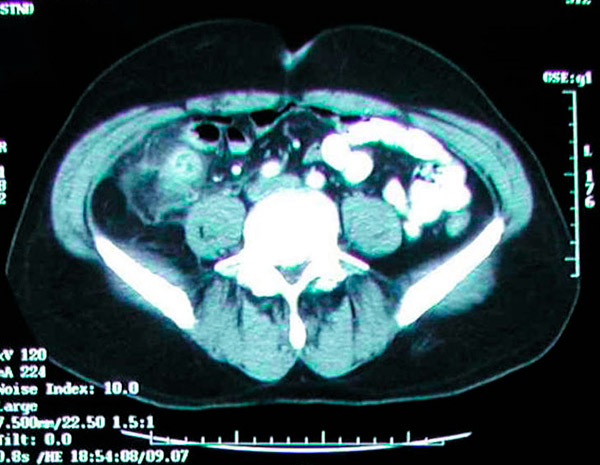
إن الاهتمام الرئيسي بتصوير البطن والحوض المقطعي المحوسب هو التعرض للإشعاع؛ ومع ذلك، فإن متوسط التعرض للإشعاع من فحص التصوير المقطعي المحوسب النموذجي لن يتجاوز 4 ملي سيفرت، وهو أعلى قليلاً من الإشعاع الخلفي الذي يقارب 3 ملي سيفرت. وعلى الرغم من الدقة العالية لصور التصوير المقطعي المحوسب التي يتم الحصول عليها بجرعة إشعاع قصوى تبلغ 4 ملي سيفرت، فإن الجرعات المنخفضة لن تؤثر على النتائج السريرية. بالإضافة إلى ذلك، يجب أن يقتصر تصوير البطن والحوض المقطعي المحوسب مع التباين الوريدي لدى المرضى الذين يُشتبه في إصابتهم بالتهاب الزائدة الدودية الحاد على معدل ترشيح كبيبي مقبول (GFR) يبلغ 30 مل/دقيقة أو أكثر. هؤلاء المرضى أكثر عرضة للإصابة بالتهاب الزائدة الدودية من عامة السكان. يجب النظر في استئصال الزائدة الدودية الوقائي لهؤلاء المرضى. وقد أظهرت الدراسات أيضًا أن معدل حدوث حصوات الزائدة الدودية في عينات استئصال الزائدة الدودية التي تُجرى لالتهاب الزائدة الدودية الحاد يتراوح بين 10% و30%. [ 74 ]، [ 75 ]، [ 76 ]
تخطيط صدى الصوت بالموجات فوق الصوتية
يُعدّ فحص البطن بالموجات فوق الصوتية تقييمًا أوليًا شائع الاستخدام وبأسعار معقولة للمرضى الذين يعانون من آلام بطنية حادة. يُستخدم مؤشر انضغاط محدد يقل قطره عن 5 مم لاستبعاد التهاب الزائدة الدودية. في المقابل، تشير بعض النتائج، بما في ذلك قطر أمامي خلفي أكبر من 6 مم، وحصى الزائدة الدودية، وزيادة غير طبيعية في صدى النسيج المحيط بالزائدة، إلى التهاب الزائدة الدودية الحاد. تشمل المخاوف الرئيسية المتعلقة باستخدام فحص البطن بالموجات فوق الصوتية لتقييم التشخيص المحتمل لالتهاب الزائدة الدودية الحاد القيود الكامنة في التصوير بالموجات فوق الصوتية لدى المرضى الذين يعانون من السمنة، واعتماد الطبيب على الكشف عن السمات المُوحية. علاوة على ذلك، يصعب تحمّل الضغط التدريجي لدى المرضى الذين يعانون من مضاعفات التهاب الصفاق.[ 77 ]
التصوير بالرنين المغناطيسي
على الرغم من حساسية وخصوصية التصوير بالرنين المغناطيسي العالية في سياق الكشف عن التهاب الزائدة الدودية الحاد، إلا أن إجراء تصوير البطن بالرنين المغناطيسي ينطوي على مشاكل كبيرة. فهو ليس مكلفًا فحسب، بل يتطلب أيضًا خبرة عالية لتفسير النتائج. لذلك، تقتصر دواعي استخدامه إلى حد كبير على فئات خاصة من المرضى، بما في ذلك النساء الحوامل، المعرضات لخطر غير مقبول من التعرض للإشعاع. [ 78 ]
ما الذي يجب فحصه؟
تشخيص متباين
يشمل التشخيص التفريقي التهاب اللفائفي لداء كرون، والتهاب الغدد المساريقية، والتهاب الرتج الأعوري، ومتلازمة ميتلشمرز، والتهاب البوق، وتمزق كيس المبيض، والحمل خارج الرحم، وخراج قناة فالوب والمبيض، واضطرابات الجهاز العضلي الهيكلي، وبطانة الرحم المهاجرة، ومرض التهاب الحوض، والتهاب المعدة والأمعاء، والتهاب القولون الأيمن، والمغص الكلوي، وحصوات الكلى، ومتلازمة القولون العصبي، والالتواء الخصوي، والالتواء المبيضي، ومتلازمة الرباط المستدير، والتهاب البربخ، وغيرها من مشاكل الجهاز الهضمي غير المحددة. يُعدّ التاريخ الطبي المفصل والفحص البدني الموجه نحو المشكلة ضروريين لاستبعاد التشخيص التفريقي. وبناءً على ذلك، تشير العدوى الفيروسية الحديثة عمومًا إلى التهاب الغدد المساريقية الحاد وتفاقم الألم الشديد مع حركة عنق الرحم أثناء الفحص المهبلي، وهو أمر شائع في مرض التهاب الحوض. يُعدّ مرض كرون الحاد أحد التشخيصات التفريقية الصعبة. على الرغم من أن وجود تاريخ مرضي سابق لمرض كرون قد يمنع إجراء عمليات جراحية غير ضرورية، إلا أن مرض كرون قد يظهر بشكل حاد لأول مرة، محاكيًا التهاب الزائدة الدودية الحاد. وجود التهاب في اللفائفي وقت الجراحة من شأنه أن يثير الشك في الإصابة بمرض كرون، إلى جانب أسباب بكتيرية أخرى لالتهاب اللفائفي الحاد، بما في ذلك التهاب اللفائفي الناتج عن بكتيريا يرسينيا أو كامبيلوباكتر. يُعد استئصال الزائدة الدودية الخيار الأمثل، حتى في غياب أعراض التهاب الزائدة الدودية الحاد. ومع ذلك، يُمنع استئصال الزائدة الدودية لدى المرضى الذين يعانون من أعراض التهاب اللفائفي مع التهاب الأعور، لأنه سيزيد من تعقيد العملية. [ 79 ]
من الاتصال؟
علاج او معاملة التهاب الزائدة الدودية
الهدف من العلاج غير الجراحي (NOM) هو السماح للمرضى بتجنب الجراحة باستخدام المضادات الحيوية. [ 80 ] أفادت الدراسات المبكرة في الخمسينيات من القرن الماضي عن نجاح علاج التهاب الزائدة الدودية الحاد بالمضادات الحيوية وحدها وأوصت بعلاج التهاب الزائدة الدودية الذي تستمر أعراضه أقل من 24 ساعة. [ 81 ]، [ 82 ] في السنوات الأخيرة، كان هناك اهتمام متجدد بالعلاج غير الجراحي لالتهاب الزائدة الدودية الحاد غير المعقد، حيث أفادت العديد من الدراسات عن نجاح علاج ما يقرب من 65٪ من الحالات باستخدام المضادات الحيوية وحدها. ومع ذلك، أظهرت دراسات مثل APPAC وACTUAA والتحليلات التلوية نتائج مختلطة، حيث تراوحت معدلات فشل العلاج غير الجراحي على المدى القصير والطويل من 11.9٪ إلى 39.1٪. [ 83 ] علاوة على ذلك، فإن الدراسات حول استخدام العلاج غير الجراحي في التهاب الزائدة الدودية المعقد محدودة ولكنها أظهرت أنه على الرغم من أنه قد يكون ناجحًا، إلا أنه يرتبط بزيادة معدلات إعادة القبول وإطالة مدة الإقامة في المستشفى. [ 84 ]، [ 85 ]
يتكون علاج التهاب الزائدة الدودية الحاد من استئصال الزائدة الملتهبة. ونظرًا لارتفاع معدل الوفيات مع تأخر العلاج، فإن نسبة استئصال الزائدة الدودية السلبية البالغة 10% تُعتبر مقبولة. عادةً ما يُزيل الجراح الزائدة الدودية حتى لو كانت مثقوبة. يصعب أحيانًا تحديد موقع الزائدة الدودية: ففي هذه الحالات، عادةً ما تقع خلف الأعور أو اللفائفي، أو مساريقا الخاصرة اليمنى للقولون.
من موانع استئصال الزائدة الدودية التهاب الأمعاء الذي يصيب الأعور. مع ذلك، في حالات التهاب اللفائفي النهائي مع وجود أعور سليم، يجب استئصال الزائدة الدودية.
يجب أن يسبق استئصال الزائدة الدودية إعطاء مضادات حيوية وريدية. يُفضل استخدام السيفالوسبورينات من الجيل الثالث. في حالات التهاب الزائدة الدودية غير المعقدة، لا حاجة لمزيد من المضادات الحيوية. في حال حدوث ثقب، يجب مواصلة العلاج بالمضادات الحيوية حتى تعود درجة حرارة المريض وعدد خلايا الدم البيضاء إلى المعدل الطبيعي (حوالي 5 أيام). إذا تعذر إجراء الجراحة، فإن المضادات الحيوية، وإن لم تكن علاجًا، تُحسّن بشكل ملحوظ فرص البقاء على قيد الحياة. بدون جراحة أو علاج بالمضادات الحيوية، تصل نسبة الوفيات إلى أكثر من 50%.
في قسم الطوارئ، يجب منع المريض من تناول السوائل الفموية (NPO) وإعطائه السوائل البلورية عن طريق الوريد، وإعطائه المضادات الحيوية عن طريق الوريد وفقًا لتوجيهات الجراح. تقع مسؤولية الحصول على الموافقة على عاتق الجراح. يُعد استئصال الزائدة الدودية العلاج الأمثل لالتهاب الزائدة الدودية الحاد. يُفضل استئصال الزائدة الدودية بالمنظار على الجراحة المفتوحة. تُجرى معظم عمليات استئصال الزائدة الدودية غير المعقدة بالمنظار. قارنت العديد من الدراسات نتائج مجموعة استئصال الزائدة الدودية بالمنظار مع المرضى الذين خضعوا لاستئصال الزائدة الدودية المفتوح. أظهرت النتائج انخفاض معدل إصابة الجرح، وانخفاض الحاجة إلى مسكنات الألم بعد الجراحة، وقصر مدة الإقامة في المستشفى بعد الجراحة في المجموعة الأولى. العيب الرئيسي لاستئصال الزائدة الدودية بالمنظار هو طول مدة الجراحة.[ 86 ]
وقت التشغيل
لم تجد دراسة استرجاعية حديثة أي فرق كبير في المضاعفات بين استئصال الزائدة الدودية المبكر (<12 ساعة بعد العرض) والمتأخر (12-24 ساعة).[ 87 ] ومع ذلك، لا يأخذ هذا في الاعتبار الوقت الفعلي من ظهور الأعراض إلى العرض، والذي قد يؤثر على معدل الثقب.[ 88 ] بعد أول 36 ساعة من ظهور الأعراض، يكون متوسط معدل الثقب 16% إلى 36%، ويبلغ خطر الثقب 5% لكل 12 ساعة لاحقة.[ 89 ] لذلك، بمجرد إجراء التشخيص، يجب إجراء استئصال الزائدة الدودية دون تأخير غير ضروري.
استئصال الزائدة الدودية بالمنظار
في حالات الخراج أو العدوى المتقدمة، قد يكون من الضروري إجراء جراحات مفتوحة. يوفر النهج المنظاري ألمًا أقل، وتعافيًا أسرع، وإمكانية استكشاف جزء أكبر من البطن من خلال شقوق صغيرة. قد تتطلب الحالات التي يوجد فيها خراج معروف في الزائدة الدودية المثقوبة إجراء تصريف جلدي، يُجريه عادةً أخصائي الأشعة التداخلية. يُسهم هذا في استقرار حالة المريض ويمنحه وقتًا لزوال الالتهاب، مما يسمح بإجراء عملية استئصال زائدة دودية بالمنظار أقل تعقيدًا في وقت لاحق. يصف الأطباء أيضًا مضادات حيوية واسعة الطيف للمرضى. هناك بعض الجدل حول استخدام المضادات الحيوية قبل الجراحة في حالات التهاب الزائدة الدودية غير المعقدة. يعتقد بعض الجراحين أن الاستخدام الروتيني للمضادات الحيوية غير مناسب في هذه الحالات، بينما يصفها آخرون بشكل روتيني.
في حالة المرضى المصابين بخراج الزائدة الدودية، يواصل بعض الجراحين تناول المضادات الحيوية لعدة أسابيع، ثم يُجرون عملية استئصال الزائدة الدودية اختياريًا. في حالة تمزق الزائدة الدودية، يمكن إجراء العملية بالمنظار، ولكن يلزم غسل البطن والحوض جيدًا. بالإضافة إلى ذلك، قد يلزم ترك مواقع البزل مفتوحة. يمكن علاج عدد كبير من المرضى المشتبه بإصابتهم بالتهاب الزائدة الدودية الحاد دون مضاعفات باستخدام الطريقة التنظيرية. ومع ذلك، هناك عدة عوامل تُنبئ بضرورة التحويل إلى الطريقة المفتوحة. العامل المستقل الوحيد قبل الجراحة الذي يُنبئ بالتحويل إلى استئصال الزائدة الدودية بالمنظار هو وجود أمراض مصاحبة. علاوة على ذلك، فإن العديد من النتائج أثناء الجراحة، بما في ذلك وجود خراج حول الزائدة الدودية والتهاب الصفاق المنتشر، تُنبئ بشكل مستقل ليس فقط بارتفاع معدل التحويل، ولكن أيضًا بزيادة كبيرة في مضاعفات ما بعد الجراحة.[ 90 ]
استئصال الزائدة الدودية المفتوحة
على الرغم من أن استئصال الزائدة الدودية بالمنظار يستخدم على نطاق واسع كعلاج جراحي مفضل لالتهاب الزائدة الدودية الحاد في العديد من المراكز، إلا أنه لا يزال من الممكن اختيار استئصال الزائدة الدودية المفتوح كخيار عملي، وخاصة في علاج التهاب الزائدة الدودية المعقد مع التهاب النسيج الخلوي وفي المرضى الذين خضعوا للتحويل الجراحي من النهج المنظاري بشكل رئيسي بسبب المشاكل المحتملة المرتبطة بضعف الرؤية.
الأساليب الجراحية البديلة
في الآونة الأخيرة، تم تقديم العديد من الأساليب الجراحية البديلة الأخرى بما في ذلك جراحة التنظير الداخلي عبر الفتحة الطبيعية (NOTES) وجراحة التنظير البطني بشق واحد (SILS). تُعد فكرة استخدام منظار داخلي مرن للدخول إلى الجهاز الهضمي أو المهبل ثم قطع العضو المذكور للدخول إلى تجويف البطن بديلاً مثيرًا للاهتمام للمرضى الذين لديهم حساسية للجوانب التجميلية للإجراءات. وقد تم اختباره لاحقًا في عملية استئصال الزائدة الدودية الناجحة عبر المعدة لمجموعة من عشرة مرضى هنود. تتمثل المزايا الرئيسية المحتملة لاستئصال الزائدة الدودية بواسطة NOTES في عدم وجود ندبات والحد من الألم بعد الجراحة. ونظرًا للعدد المحدود من المرضى الذين يخضعون لاستئصال الزائدة الدودية بواسطة NOTES، فإن المقارنة التفصيلية لنتائج ما بعد الجراحة غير ممكنة حتى الآن. لذلك، فإن العيب الرئيسي لاستخدام هذه التقنية هو الحاجة إلى دمجها مع نهج تنظير البطن لضمان التراجع المناسب أثناء العملية والتأكد من إغلاق موقع الدخول. [ 91 ]، [ 92 ]، [ 93 ] كتقنية جراحية، تُجرى عملية استئصال الزائدة الدودية باستخدام المنظار الجراحي (SILS) من خلال شق سرة البطن أو ندبة بطنية سابقة. تشمل فوائدها المحتملة تقليل الألم بعد الجراحة، ومضاعفات الجروح بعد العملية، وتقصير فترات الإجازات المرضية. [ 94 ] ومع ذلك، يلجأ ما يصل إلى 40% من المرضى إلى تنظير البطن التقليدي في مرحلة ما أثناء العملية. يتمثل العيب الرئيسي لعملية استئصال الزائدة الدودية باستخدام المنظار الجراحي (SILS) في المضاعفات طويلة الأمد المرتبطة بالفتق الجراحي.
في حالة اكتشاف آفة التهابية كبيرة تشغل حيزًا يشمل الزائدة الدودية والجزء البعيد من الأمعاء الدقيقة والأعور، فمن الأفضل استئصال الآفة بأكملها وفتحة اللفائفي.
في الحالات المتقدمة، عندما يكون الخراج حول القولون قد تكوّن، يُصرف هذا الأخير بأنبوب يُدخل عبر الجلد تحت مراقبة الموجات فوق الصوتية أو بجراحة مفتوحة (مع استئصال متأخر للزائدة الدودية). يُزال رتج ميكل بالتوازي مع استئصال الزائدة الدودية، ولكن فقط إذا لم يُعيق الالتهاب المحيط بالزائدة هذا الإجراء.
مزيد من المعلومات عن العلاج
توقعات
مع التدخل الجراحي في الوقت المناسب، تقل نسبة الوفيات عن 1%، ويكون التعافي عادةً سريعًا وكاملًا. أما في حالة حدوث مضاعفات (مثل ثقب وتكوين خراج أو التهاب الصفاق)، فإن التشخيص يكون أسوأ: إذ من المحتمل تكرار العمليات وإطالة فترة التعافي.

