خبير طبي في المقال
منشورات جديدة
انخماص الرئة: انخماص الرئة: الفص الأيمن والأيسر والأعلى والأسفل والأوسط
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
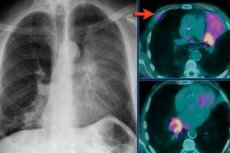
في طب الرئة السريري، يُطلق على مجموعة الأعراض المصاحبة لضغط مناطق نسيج الرئة وغياب الهواء في منطقة تبادل الغازات (الحويصلات الهوائية والقنوات السنخية) اسم انخماص الرئة، أي التوسع غير الكامل لفصوصها أو أجزائها الفردية مع فقدان وظيفة الحويصلات الهوائية.
يؤدي انخماص الرئة إلى انخفاض كبير في حجم الجهاز التنفسي وتهوية الرئتين، وفي حالة التلف الكامل للأنسجة الحاملة للهواء في الرئتين، يؤدي إلى فشل الجهاز التنفسي مع نتيجة مميتة.
وفقًا للتصنيف الدولي للأمراض ICD-10، تحمل هذه الحالة المرضية الرمز J98.1.
علم الأوبئة
وفقًا للمجلة الأمريكية لطب الجهاز التنفسي والعناية الحرجة، يُصيب انخماص الرئة بعد التخدير الاستنشاقي 87% من مرضى الجراحة الأمريكيين، و54-67% من المرضى الكنديين. ويبلغ معدل حدوث هذه المضاعفات الرئوية بعد جراحة القلب المفتوح في الدول المتقدمة حاليًا 15%، مع معدل وفيات يبلغ 18.5%، أي ما يعادل 2.79% من إجمالي الوفيات الناجمة عن مضاعفات التدخلات الجراحية.
على مدار العشرين عامًا الماضية، شهد عدد المواليد الخُدّج تزايدًا مطردًا في جميع أنحاء العالم، وفقًا لمنظمة الصحة العالمية. وتمثل الولادات المبكرة (التي تحدث قبل الأسبوع السابع والثلاثين من الحمل) 9.6% من 12.6 مليون ولادة سنويًا. ومع ذلك، يتفاوت هذا الرقم باختلاف المناطق، حيث تُسجَّل أعلى نسبة للولادات المبكرة في أفريقيا (11.8%) وأدنى نسبة في أوروبا (6.3%).
في الولايات المتحدة، يعد متلازمة الضائقة التنفسية الوليدية أحد الأسباب الخمسة الأولى لوفاة الرضع، حيث تمثل 5.6% من الوفيات.
ويعتبر الانخماص الخلقي سببًا لـ 3.4% من وفيات الأطفال حديثي الولادة.
يعتبر الانخماص الرئوي شائعًا أيضًا عند الأطفال الصغار لأن مجاري الهواء لديهم أضيق والعديد من الهياكل لا تزال تتشكل.
الأسباب انخماص رئوي
لا يوجد سبب واحد لانخماص الرئة لجميع أنواع هذا المرض. لذا، قد تختلف أنواع الانخماص في حجم المنطقة المصابة - الانخماص الجزئي (البؤري، المعزول، أو القطعي) والانخماص الكلي أو انهيار الرئة - لأسباب مختلفة.
لشرح آلية انخماص الرئة، تجدر الإشارة إلى أن الحويصلات الهوائية القصبية الرئوية تبدو كفقاعات مفصولة بحواجز من النسيج الضام، وتخترقها شبكة من الشعيرات الدموية التي يتأكسج فيها الدم الشرياني (أي يمتص الأكسجين المستنشق)، ويطلق فيها الدم الوريدي ثاني أكسيد الكربون. في حالة انخماص الرئة، تتعطل تهوية جزء من الرئتين، وينخفض الضغط الجزئي للأكسجين في الهواء الذي يملأ الحويصلات الهوائية، مما يؤدي إلى اضطراب تبادل الغازات في الدورة الدموية الرئوية.
يُحدد أطباء أمراض الرئة أنواع انخماص الرئة إما بناءً على خصائص موقعه في الهياكل الحاملة للهواء - انخماص الرئة اليمنى، انخماص الرئة اليسرى، انخماص الفص الرئوي (السفلي، الأوسط، أو العلوي)، أو بناءً على آلية حدوثه. وهكذا، يحدث انخماص الرئة الأولي، المعروف أيضًا باسم انخماص الرئة الخلقي، لدى حديثي الولادة الذين يعانون من تشوهات في فتحات الرئة (خاصةً في حالات الولادة المبكرة)؛ وسيتم مناقشة المزيد عنه لاحقًا في قسم انخماص الرئة لدى حديثي الولادة.
وتعتبر جميع الحالات الأخرى حالات ثانوية أو مكتسبة، ومن بينها الانخماص الرئوي الانسدادي أو الانخماص الرئوي غير الانسدادي (بما في ذلك الانخماص الرئوي الانضغاطي والتمددي).
وبما أن الفص الأوسط الأيمن من الرئة هو الأضيق ويحيط به حجم كبير من الأنسجة الليمفاوية، فإن انخماص الفص الأوسط من الرئة يعتبر الأكثر شيوعًا.
يتم تشخيص الانخماص الانسدادي (في معظم الحالات جزئيًا) عندما يحدث انهيار الرئة بسبب شفط الجهاز التنفسي بواسطة جسم غريب (يمنع مرور الهواء) أو دخول الكتل أثناء مرض الارتجاع المعدي المريئي ؛ انسداد الشعب الهوائية بواسطة الإفرازات المخاطية أثناء التهاب الشعب الهوائية الانسدادي ، التهاب القصبة الهوائية والقصبات الحاد ، انتفاخ الرئة ، توسع القصبات ، الالتهاب الرئوي اليوزيني الحاد والمزمن والالتهاب الرئوي الخلالي ، الربو ، إلخ.
على سبيل المثال، يحدث انخماص الرئة في مرض السل (عادةً القطعي) في أغلب الأحيان عندما يتم انسداد الشعب الهوائية بواسطة جلطات الدم أو الكتل الجبنية من الكهوف؛ كما يمكن للأنسجة الحبيبية المتضخمة في مرض السل أن تضغط على أنسجة القصيبات الهوائية.
تتطور مراحل الانخماص الانسدادي الكلي، بغض النظر عن الموقع، من مرحلة إلى أخرى مع تدهور سريع في حالة المريض - حيث يتم امتصاص الأكسجين وثاني أكسيد الكربون والنيتروجين في الحويصلات الهوائية "المسدودة" ويتغير التركيب العام لغازات الدم.
ينتج خلل وظائف أنسجة الرئة الناتج عن انخماص الرئة الانضغاطي عن انضغاطها داخل الصدر أو خارجه، نتيجةً لتضخم الغدد الليمفاوية، أو تضخم الأورام الليفية، أو الأورام الكبيرة، أو الانصباب الجنبي، وغيرها، مما يؤدي إلى انهيار الحويصلات الهوائية. ويلاحظ المتخصصون غالبًا انخماص الرئة في حالات سرطان الرئة، أو أورام الغدة الزعترية، أو الأورام اللمفاوية الموضعية في المنصف، أو سرطان القصبات الهوائية، وغيرها.
في حالة تلف أنسجة الرئة بالكامل، يُمكن تشخيص انخماص الرئة الكامل وانهيارها. عندما يُكسر ضيق الصدر بسبب صدمة صدرية مع دخول الهواء إلى التجويف الجنبي، يُصاب الشخص باسترواح الصدر الضاغط مع انخماص الرئة (مع أن انخماص الرئة ليس مرادفًا لاسترواح الصدر).
إن ما يسمى بالانخماص القرصي أو الصفائحي هو انخماص انضغاطي، وقد حصل على اسمه من صورة الظل على صورة الأشعة السينية - في شكل خطوط عرضية ممدودة.
انخماص الرئة التمددي أو الوظيفي (غالبًا ما يكون قطعيًا وتحت قطعي، وموضعيًا في الفصوص السفلية) يرتبط سببيًا بقمع نشاط الخلايا العصبية في المركز التنفسي للنخاع المستطيل (في إصابات وأورام الدماغ، مع التخدير العام بالاستنشاق، الذي يُعطى من خلال قناع أو أنبوب داخل الرغامي)؛ مع انخفاض وظائف الحجاب الحاجز لدى المرضى طريحي الفراش؛ مع زيادة الضغط في تجويف البطن بسبب الاستسقاء وزيادة تكوين الغازات في الأمعاء. في الحالة الأولى، توجد أسباب طبية لانخماص الرئة: مع التخدير داخل الرغامي، يتغير ضغط وامتصاص الغازات في أنسجة الرئة، مما يتسبب في انهيار الحويصلات الهوائية. وكما يشير الجراحون، فإن انخماص الرئة هو أحد المضاعفات الشائعة لمختلف جراحات البطن.
وتميز بعض المصادر الانخماص الانقباضي (الانقباضي)، الذي يحدث بسبب انخفاض حجم الحويصلات الهوائية وزيادة التوتر السطحي أثناء التشنجات القصبية والإصابات والتدخلات الجراحية وما إلى ذلك.
يمكن أن يكون انخماص الرئة أحد أعراض عدد من أمراض الرئة الخلالية التي تضر الأنسجة المحيطة بالحويصلات الهوائية: التهاب الحويصلات الهوائية التحسسي الخارجي (التهاب الرئة التحسسي أو داء الرئة)، الساركويد الرئوي، التهاب القصيبات الهوائية المزيل (الالتهاب الرئوي الخفي)، الالتهاب الرئوي الخلالي التقشري، داء لانغرهانز الرئوي، التليف الرئوي مجهول السبب، إلخ.
عوامل الخطر
تشمل عوامل الخطر للإصابة بالانخماص الرئوي ما يلي:
- أقل من ثلاث سنوات أو أكثر من 60 سنة؛
- الراحة في الفراش لفترة طويلة؛
- ضعف وظيفة البلع، وخاصة عند كبار السن؛
- أمراض الرئة (انظر أعلاه)؛
- كسور الضلع؛
- الحمل المبكر؛
- العمليات الجراحية في البطن تحت التخدير العام؛
- ضعف عضلات الجهاز التنفسي بسبب ضمور العضلات، أو إصابة الحبل الشوكي، أو حالة عصبية أخرى؛
- تشوهات الصدر؛
- استخدام الأدوية التي تمتد آثارها الجانبية إلى الجهاز التنفسي (وخاصة الحبوب المنومة والمهدئات)؛
- السمنة (الوزن الزائد في الجسم)؛
- تدخين.
الأعراض انخماص رئوي
العلامات الأولى لقصور وظائف الرئة هي ضيق التنفس وانخفاض توسع جدار الصدر عند الاستنشاق.
إذا أثرت العملية المرضية على منطقة صغيرة من الرئتين، فإن أعراض انخماص الرئة تكون طفيفة وتقتصر على الشعور بنقص الهواء والضعف. عندما تكون الإصابة كبيرة، يشحب الشخص؛ ويزرق أنفه وأذناه وأطراف أصابعه (زرقة)؛ وتظهر آلام طعنية في الجانب المصاب (نادرًا). قد يُلاحظ ارتفاع في درجة الحرارة وزيادة في معدل ضربات القلب (تسرع القلب) عندما يكون انخماص الرئة مصحوبًا بعدوى.
بالإضافة إلى ذلك، تشمل أعراض الانخماص ما يلي: التنفس غير المنتظم والسريع والسطحي؛ انخفاض ضغط الدم؛ برودة القدمين واليدين؛ انخفاض درجة الحرارة؛ السعال (بدون بلغم).
إذا تطور الانخماص على خلفية التهاب الشعب الهوائية أو الالتهاب الرئوي القصبي، وكان الآفة واسعة النطاق، يتم ملاحظة تفاقم مفاجئ لجميع الأعراض، ويصبح التنفس سريعًا وضحلًا وغير منتظم، وغالبًا مع الصفير.
تتجلى أعراض انخماص الرئة لدى حديثي الولادة بأزيز، وأنين عند الزفير، وتنفس غير منتظم مع انقطاع النفس، وتوسع فتحتي الأنف، وزرقة الوجه وجميع أجزاء الجلد، وانكماش الجلد في الفراغات بين الأضلاع - عند الشهيق (من جهة تطور انخماص الرئة). كما يُلاحظ زيادة في معدل النبض، وانخفاض في درجة حرارة الجسم، وتيبس في العضلات، وتشنجات.
انخماص الرئة عند الأطفال حديثي الولادة
يعتبر انخماص الرئة عند الأطفال حديثي الولادة أو انخماص الرئة الأولي هو السبب الرئيسي لما يسمى بمتلازمة الضائقة التنفسية عند الأطفال حديثي الولادة (رمز ICD-10 - P28.0-P28.1).
يحدث انخماص الرئة الخلقي نتيجة انسداد مجرى الهواء بسبب السائل الأمنيوسي أو شفط العقي، مما يؤدي إلى زيادة الضغط في الرئتين والتجويف الجنبي وتلف الظهارة السنخية. قد يكون هذا المرض أيضًا نتيجةً لتخلف نمو أنسجة الرئة والشعب الهوائية داخل الرحم (متلازمة ويلسون-ميكيتي)، وخلل التنسج القصبي الرئوي (لدى الأطفال المولودين قبل 32 أسبوعًا من الحمل)، وخلل التنسج السنخي الخلقي أو خلل التنسج السنخي الشعري، والالتهاب الرئوي داخل الرحم ، واضطراب خلقي في إفراز المواد الخافضة للتوتر السطحي.
لهذا العامل الأخير أهمية خاصة في التسبب في انخماص الرئة الخلقي. عادةً، لا تلتصق جدران الحويصلات الهوائية ببعضها البعض بفضل المادة الخافضة للتوتر السطحي التي تنتجها خلايا خاصة من الغشاء القاعدي للحويصلات الهوائية (الخلايا الحويصلية من النوع الثاني) - وهي مادة بروتينية فوسفورية ذات خصائص سطحية نشطة (القدرة على تقليل التوتر السطحي)، تغطي جدران الحويصلات الهوائية من الداخل.
يبدأ تخليق المادة الفعالة بالسطح في رئتي الجنين بعد الأسبوع العشرين من النمو الجنيني، ولا يكون نظام المادة الفعالة بالسطح في رئتي الطفل جاهزًا للتوسع عند الولادة إلا بعد الأسبوع الخامس والثلاثين. لذا، فإن أي تأخير أو تشوهات في نمو الجنين ونقص الأكسجين داخل الرحم قد يُسبب نقصًا في المادة الفعالة بالسطح. بالإضافة إلى ذلك، وُجدت علاقة بين هذا الاضطراب والطفرات في جينات بروتينات المادة الفعالة بالسطح SP-A وSP-B وSP-C.
وفقًا للملاحظات السريرية، مع نقص المادة الفعالة بالسطح الداخلي، تتطور انخماصات رئوية منتشرة غير طبيعية، مصحوبة بوذمة في أنسجة الرئة، وتمدد مفرط لجدران الأوعية اللمفاوية، وزيادة نفاذية الشعيرات الدموية، وركود الدم. وتكون النتيجة الطبيعية نقصًا حادًا في الأكسجين وفشلًا تنفسيًا.
بالإضافة إلى ذلك، قد يكون انخماص الرئة لدى الأطفال الخدج، وفي حالات انفصال المشيمة، والاختناق في الفترة المحيطة بالولادة، وداء السكري لدى النساء الحوامل، والولادة الجراحية، من أعراض وجود ألياف متخثرة من البروتين الليفي الزجاجي على جدران الحويصلات الهوائية (متلازمة الغشاء الزجاجي، والتهاب الرئة الزجاجي، والتهاب الحويصلات الهوائية داخل الحويصلات الهوائية لدى حديثي الولادة، أو متلازمة الضائقة التنفسية من النوع الأول). أما لدى الرضع المولودين في موعدهم الطبيعي والأطفال الصغار، فقد يُحفز انخماص الرئة مرض وراثي مثل التليف الكيسي.
المضاعفات والنتائج
العواقب والمضاعفات الرئيسية لانخماص الرئة:
- نقص الأكسجين (انخفاض مستوى الأكسجين في الدم بسبب ضعف آليات التنفس وانخفاض تبادل الغازات الرئوية)؛
- انخفاض درجة حموضة الدم (الحماض التنفسي)؛
- زيادة الحمل على عضلات الجهاز التنفسي؛
- الالتهاب الرئوي الناتج عن انخماص الرئة (مع تطور عملية التهابية معدية في الجزء الانخماصي من الرئة)؛
- التغيرات المرضية في الرئتين (تمدد الفصوص السليمة، تصلب الرئة، توسع القصبات الهوائية، التنكس الندبي لجزء من نسيج الرئة، الأكياس الاحتجازية في منطقة القصبات الهوائية، إلخ)؛
- الاختناق وفشل الجهاز التنفسي؛
- تضييق تجويف الأوعية الشريانية والوريدية في الرئتين.
التشخيص انخماص رئوي
لتشخيص انخماص الرئة، يقوم الطبيب بتسجيل جميع الشكاوى والأعراض ويقوم بإجراء فحص جسدي للمريض مع الاستماع إلى رئتيه بواسطة سماعة الطبيب.
لتحديد السبب، هناك حاجة إلى اختبارات الدم - العامة، والكيميائية الحيوية، ودرجة حموضة الدم وتكوين الغاز، والفيبرينوجين، والأجسام المضادة (بما في ذلك ضد المتفطرة السلية)، وعامل الروماتويد، وما إلى ذلك.
يتكون التشخيص الآلي من قياس التنفس (تحديد حجم الرئة) وقياس التأكسج النبضي (تحديد مستوى تشبع الأكسجين في الدم).
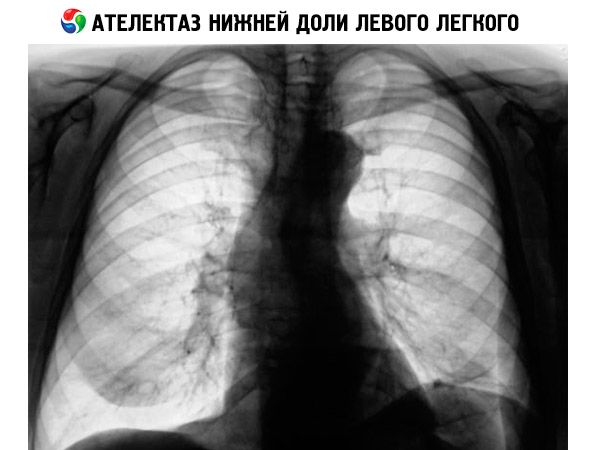
الطريقة التشخيصية الرئيسية لهذا المرض هي تصوير الصدر بالأشعة السينية في الإسقاطات القريبة والبعيدة والجانبية. تتيح الأشعة السينية للانخماص الرئوي فحص حالة أعضاء الصدر ورؤية ظل في منطقة الانخماص الرئوي. تُظهر الصورة بوضوح انحراف القصبة الهوائية والقلب وجذر الرئة نفسها إلى الجانب، بالإضافة إلى تغيرات في المسافات بين الأضلاع وشكل قبة الحجاب الحاجز.
يمكن للتصوير المقطعي المحوسب عالي الدقة اكتشاف انخماص الرئة: لتصوير وتوضيح التفاصيل الدقيقة لأمراض الرئة الخلالية. تساعد صور التصوير المقطعي المحوسب عالية الدقة في تأكيد تشخيص، على سبيل المثال، التليف الرئوي مجهول السبب، وتجنب الحاجة إلى خزعة الرئة.
يُجرى تنظير القصبات الهوائية لعلاج انخماص الرئة (إدخال منظار قصبي مرن إلى الرئتين عبر الفم أو الأنف) لفحص القصبات الهوائية وأخذ عينة نسيجية صغيرة. ويُستخدم تنظير القصبات أيضًا لأغراض العلاج (انظر أدناه). ومع ذلك، إذا كانت هناك حاجة إلى أخذ المزيد من أنسجة الرئة من منطقة محددة، والتي تم تحديدها بالأشعة السينية أو المقطعية، لإجراء فحص نسيجي، تُستخدم الخزعة الجراحية بالمنظار.
ما الذي يجب فحصه؟
تشخيص متباين
يهدف التشخيص التفريقي الذي يتم إجراؤه أثناء فحص الأشعة السينية للمرضى إلى التمييز بين هذا المرض والالتهاب الرئوي، والعملية الالتهابية المزمنة في الشعب الهوائية، وضيق الشعب الهوائية بسبب عدوى السل، والانسداد الرئوي، والتكوينات الكيسية والورمية، وما إلى ذلك.
علاج او معاملة انخماص رئوي
يختلف علاج الانخماص الرئوي حسب السبب ومدة وشدة المرض الذي يتطور فيه.
يُعالَج انخماص الرئة لدى حديثي الولادة بفتح القصبة الهوائية لفتح مجرى الهواء، ودعم الجهاز التنفسي (التنفس بالضغط الإيجابي)، وإعطاء الأكسجين. إلا أن استخدام تركيزات عالية من الأكسجين لفترات طويلة يُفاقم تلف أنسجة الرئة، وقد يؤدي إلى تليف خلف العدسة لدى الأطفال الخُدَّج. في معظم الحالات، يلزم استخدام التهوية الاصطناعية لضمان أكسجة الدم في الشرايين.
يتم إدخال الأدوية لعلاج انخماص الرئة عند الأطفال حديثي الولادة - بدائل المواد الخافضة للتوتر السطحي Infasurf، Survanta، Sukrim، Surfaxim - إلى القصبة الهوائية للطفل على فترات متساوية، ويتم حساب الجرعة اعتمادًا على وزن الجسم.
إذا كان الانخماص الرئوي ناتجًا عن انسداد مجرى الهواء، فيتم أولاً إزالة أسباب الانسداد. قد يشمل ذلك إزالة الجلطات باستخدام جهاز شفط كهربائي أو تنظير القصبات (يليه غسل القصبات بمحاليل مطهرة). أحيانًا يكون التصريف الوضعي مع السعال كافيًا: يسعل المريض وهو مستلقٍ على جانبه، ورأسه في مستوى أدنى من مستوى صدره، فيخرج كل ما يسد مجرى الهواء مع السعال.
يتم وصف المضادات الحيوية لمكافحة العدوى التي تصاحب دائمًا تقريبًا الانخماص الرئوي الانسدادي الثانوي - راجع المضادات الحيوية للالتهاب الرئوي
في حالة تطور انخماص الرئة التمددي المصحوب بنقص الأكسجين لدى المرضى طريحي الفراش، يُجرى العلاج الطبيعي باستخدام ضغط ثابت أثناء استنشاق خليط من الأكسجين وثاني أكسيد الكربون؛ وجلسات الموجات فوق الصوتية، والرحلان الكهربائي مع الأدوية. وتُحقق تمارين التنفس لعلاج انخماص الرئة (زيادة عمق التنفس وإيقاعه) والتدليك العلاجي لعلاج انخماص الرئة تأثيرًا إيجابيًا، مما يُسهّل إخراج الإفرازات.
إذا كان سبب انخماص الرئة ورمًا، فقد يكون العلاج الكيميائي والإشعاعي والجراحة ضروريًا. كما تُستخدم الجراحة في الحالات التي تستدعي إزالة المنطقة المصابة من الرئة بسبب النخر.
وفقًا للأطباء، لا يمكن تقديم الرعاية الطارئة لانخماص الرئة إلا في حال الاستشفاء العاجل. في المرافق الطبية، يُعطى المرضى حقن ستروفانثين وكافور وكورتيكوستيرويدات. لتحفيز التنفس، يمكن استخدام أدوية من مجموعة مُنشطات الجهاز التنفسي، مثل ثنائي إيثيلاميد حمض النيكوتينيك (نيستاميد) - عن طريق الحقن بجرعة 1-2 مل حتى ثلاث مرات يوميًا؛ وتُؤخذ قطرات فموية (20-30 قطرة مرتين أو ثلاث مرات يوميًا)؛ وإيثيميزول (على شكل أقراص - 50-100 ملغ ثلاث مرات يوميًا؛ على شكل محلول 1.5% - تحت الجلد أو في العضل). تشمل الآثار الجانبية لكلا الدواءين الدوخة والغثيان وزيادة القلق واضطرابات النوم.
الوقاية
أولاً، تُعنى الوقاية من انخماص الرئة بالمرضى المُقرر لهم إجراء جراحة تحت التخدير الاستنشاقي أو الذين خضعوا لجراحة بالفعل. للوقاية من تلف الرئة، يُنصح بالإقلاع عن التدخين قبل شهر ونصف إلى شهرين على الأقل من موعد الجراحة المُخطط له، وزيادة شرب الماء. أما بالنسبة للمرضى الذين خضعوا لجراحة، فمن الضروري ممارسة تمارين التنفس والحفاظ على رطوبة كافية في غرفهم. بالإضافة إلى ذلك، لا ينصح الأطباء بالاستلقاء في السرير والتحرك قدر الإمكان (مع أن هذه طريقة جيدة لمنع الالتصاقات بعد الجراحة).
ويوصي الأطباء بشدة أيضًا بمعالجة أمراض الجهاز التنفسي بشكل صحيح (خاصة عند الأطفال) وعدم السماح لها بالتحول إلى أمراض مزمنة.
توقعات
يُعطي الأطباء تشخيصًا إيجابيًا لنتيجة هذه الحالة المرضية للرئتين في حالة انخماص الرئة الانضغاطي والتمددي. وتعتمد نتيجة انخماص الرئة الانسدادي على عوامل عديدة: سببه، وحالة المريض، وجودة الرعاية الطبية وسرعة تقديمها.
أما بالنسبة للانخماص الرئوي عند الأطفال حديثي الولادة، فإن معدل الوفيات بين الأطفال المصابين بالانخماص الرئوي الأولي ومتلازمة الضائقة التنفسية عند الأطفال حديثي الولادة يبلغ اليوم 15-16 من كل مائة حالة.


 [
[