خبير طبي في المقال
منشورات جديدة
تجلط الجيوب الأنفية الكهفي
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
إذا حدث انسداد وعائي بسبب خثرة في منطقة الجيب الكهفي، الواقعة على جانبي السرج التركي، فإننا نتحدث عن خثرة الجيب الكهفي. تتطور هذه الحالة المرضية نتيجة تفاعل التهابي، كما هو الحال مع أنواع مختلفة من العدوى. تُعتبر خثرة الجيب الكهفي اضطرابًا نادرًا، وفي الوقت نفسه خطيرًا للغاية، نظرًا لوجود خطر كبير لانتشار الالتهاب إلى منطقة هياكل الدماغ. يصاحب هذا المرض اضطراب في الدورة الدموية في الدماغ، وقد يؤدي عدم تقديم الرعاية الطبية إلى وفاة المريض. [ 1 ]
يُعدّ الاكتشاف المبكر لخثار الجيب الكهفي، والذي غالبًا ما يصاحبه حمى وصداع واضطرابات بصرية مثل وذمة حول العين وشلل العين، أمرًا بالغ الأهمية لتحقيق نتائج جيدة. ورغم توفر العلاج الحديث بالمضادات الحيوية ومضادات التخثر، إلا أن خطر حدوث مضاعفات طويلة الأمد، مثل فقدان البصر وازدواج الرؤية والسكتة الدماغية، لا يزال كبيرًا. [ 2 ]، [ 3 ]
علم الأوبئة
خثار الجيب الكهفي، كحالة مرضية، معروف منذ زمن بعيد. وقد وصفه علماء عديدون في عصور مختلفة: ففي القرن الثامن عشر، وصفه الجراح التشريحي الأيرلندي ويليام ديس، وفي القرن التاسع عشر، وصفه الطبيب الاسكتلندي البروفيسور أندرو دنكان.
ويعتبر هذا المرض نادرًا: حيث يبلغ معدل انتشاره بين المرضى البالغين حوالي 3-4 حالات لكل مليون نسمة، وبين المرضى الأطفال (الأطفال والمراهقون) حوالي 7 حالات لكل مليون نسمة.
تعتبر جلطة الجيب الكهفي أكثر شيوعًا بين الأشخاص الذين تتراوح أعمارهم بين 20 و40 عامًا، وأكثر شيوعًا بين النساء. [ 4 ]
تحدث نتائج مميتة في 5-25٪ من حالات المرض. [ 5 ]
الأسباب تجلط الجيوب الأنفية الكهفي.
يتطور تخثر الجيب الكهفي دائمًا نتيجةً لعملية مرضية أخرى. في أصل المرض، قد يكون المصدر الرئيسي عدة اضطرابات في آنٍ واحد. يعتقد بعض الخبراء أن تخثر الجيب الكهفي قد يحدث أيضًا بشكل مستقل، لكن العديد من العلماء على ثقة بوجود سبب مُحفِّز في جميع الحالات، ولكن ليس من الممكن دائمًا تحديده. [ 6 ]
قد تُسبب مجموعة متنوعة من الكائنات المعدية خثار الجيب الكهفي، على الرغم من أن معظمها بكتيري. قد تُمثل المكورات العنقودية الذهبية ثلثي الحالات، ويجب أخذ مقاومة الميثيسيلين في الاعتبار. تشمل الكائنات الشائعة الأخرى أنواع العقديات (حوالي 20% من الحالات)، والمكورات الرئوية (5%)، والأنواع سالبة الجرام مثل البروتيوس، والمستدمية، والزائفة الزنجارية، والمغزلية، والباكتيرويدات، والأنواع موجبة الجرام مثل الوتدية، والأكتينوميسيس. بعض هذه الأنواع (الباكتيرويدات، والأكتينوميسيس، والمغزلية) لاهوائية. العدوى الفطرية في خثار الجيب الكهفي أقل شيوعًا، ولكنها قد تشمل داء الرشاشيات (الأكثر شيوعًا)، وداء الفطريات الزيجومية (مثل داء الفطريات المخاطية)، أو داء الفطريات الكروانية لدى الأشخاص الذين يعانون من نقص المناعة. قد تشمل العوامل النادرة التي تسبب تخثر الجيب الكهفي الطفيليات مثل داء المقوسات، والملاريا، وداء الشعريات، بالإضافة إلى الأسباب الفيروسية مثل الهربس البسيط، وفيروس تضخم الخلايا، والحصبة، والتهاب الكبد.
في أغلب الأحيان، يرتبط المرض بالأسباب الأساسية التالية:
- التفاعلات المعدية والالتهابية - وخاصةً الآفات المعدية في الجهاز التنفسي العلوي وأعضاء الرؤية (التهاب محجر العين، الدمل، الخراج خلف المقلة، أشكال مختلفة من التهاب الأذن، التهاب الجيوب الأنفية، التهاب السحايا والدماغ، التهاب الخشاء). في بعض الحالات، يكون السبب هو العدوى الفيروسية التنفسية الحادة، والعدوى الفطرية، وتسمم الدم العام.
- الأمراض غير المعدية في الجهاز العصبي المركزي، والتي يصاحبها تلف موضعي في أنسجة المخ والجيوب الوريدية - على وجه الخصوص، بعد العمليات الجراحية العصبية، وإصابات الدماغ الرضحية، وعمليات الورم (بما في ذلك النقيلي).
- اضطرابات الدورة الدموية، آفات الجهاز الوريدي - على سبيل المثال، الجفاف الشديد، فشل القلب، متلازمة الفوسفوليبيد، القسطرة المطولة مع تكوين خثرة في الوعاء الوريدي المركزي، التهاب الوريد الخثاري في الرأس.
- أمراض النسيج الضام (الذئبة الحمامية الجهازية، متلازمة "الجفاف"، التهاب الأوعية الدموية الجهازية).
- اختلال التوازن الهرموني، بما في ذلك ما يرتبط باستخدام وسائل منع الحمل الفموية على المدى الطويل، والحمل، وما إلى ذلك.
- التخثر الدموي الناجم عن طفرات خلقية أو تغيرات في محتوى عوامل التخثر الخامس، ج، ومواد البروتين س، والبروثرومبين ومضاد الثرومبين، والهوموسيستين، بالإضافة إلى نقص البلازمينوجين أو العامل الثالث عشر. [ 7 ]، [ 8 ]، [ 9 ]، [ 10 ]
عوامل الخطر
العوامل التالية تساهم في تطور خثار الجيب الكهفي:
- العمليات المناعية الذاتية في الجسم (الذئبة الحمامية الجهازية، والتهاب المفاصل الروماتويدي، وما إلى ذلك)؛
- الميل الوراثي لتكوين جلطات الدم في الأوعية الدموية؛
- مرض السكري، وخاصة في مراحله المتأخرة؛
- تكوينات الأورام ذات الأسباب المختلفة في المنطقة الجيبية من الدماغ؛
- الأمراض المعدية والالتهابية في منطقة الوجه والرأس (التهاب دواعم السن، التهاب الجيوب الأنفية، التهاب الأذن، التهاب طبلة الأذن الوسطى، إلخ)؛
- أمراض القلب والأوعية الدموية (اضطرابات نظم القلب، مرض القلب التاجي، النوبات القلبية)؛
- إصابات الدماغ الرضحية التي تنطوي على احتباس الجيوب الأنفية. [ 11 ]
طريقة تطور المرض
يعود تطور خثار الجيب الكهفي إلى الخصائص التشريحية للآلية الوريدية الدماغية: لا تحتوي أوردة الدماغ على جدار عضلي أو صمامات. بالإضافة إلى ذلك، تتميز الأوردة الدماغية بـ"التفرع". توجد العديد من المفاغرات، ويستطيع أحد الأوعية الوريدية تمرير الدم عبره، قادمًا من عدة تجمعات شريانية.
أوردة الدماغ سطحية وعميقة، تتدفق إلى جيوب الأم الجافية. في هذه الحالة، تتدفق الشبكة السطحية بشكل رئيسي إلى الجيب السهمي العلوي، بينما تتدفق الشبكة العميقة إلى الوريد الدماغي الكبير والجيب المستقيم.
يتطور تخثر الجيب الكهفي بآليتين تحددان الصورة السريرية للآفة. وفقًا للآلية الأولى، تُسد الأوعية الوريدية الدماغية، مما يؤدي إلى وذمة دماغية واضطراب تدفق الدم الوريدي. المرحلة الثانية هي زيادة الضغط داخل الجمجمة نتيجة انسداد الجيوب الوريدية الكبيرة. في الشخص السليم، يمر السائل النخاعي من البطينين الدماغيين عبر الحيز تحت العنكبوتية للسطوح الجانبية السفلية والعلوية لنصفي الكرة المخية، ويُمتص في الضفائر العنكبوتية ويتدفق إلى الجيب السهمي العلوي. مع تخثر الجيب الكهفي، يزداد الضغط الوريدي: ونتيجة لذلك، ينزعج تدفق السائل النخاعي، ويحدث ارتفاع في الضغط داخل الجمجمة. [ 12 ]
الأعراض تجلط الجيوب الأنفية الكهفي.
تختلف درجة ظهور الصورة السريرية في خثار الجيب الكهفي، اعتمادًا على السبب الكامن وراء المرض، ومعدل الزيادة في اضطرابات الدورة الدموية، وعمر المريض وصحته العامة. [ 13 ]
لدى معظم المرضى، يكون أول ما يُنذر بالخطر هو الصداع: حاد أو متزايد، بؤري أو منتشر، مؤلم أو دوري، مصحوب أحيانًا بغثيان (يصل إلى حد التقيؤ). يصاحب الشكل المعدي من الخثار زيادة في الصداع في وضعية الاستلقاء (مثلًا، ليلًا)، وارتفاع في درجة حرارة الجسم، وعلامات أخرى للتسمم.
تتجلى الصورة المرضية للعين بتورم، وألم عند الضغط على منطقة حول العين، وأحاسيس مؤلمة عامة في مقلة العين. كما يُلاحظ وذمة ملتحمة، وجحوظ متفاوت الشدة (عادةً ثنائي الجانب). يشكو المرضى من عدم وضوح الرؤية المفاجئ. [ 14 ] في بعض الحالات، يمكن جس الحبال الوريدية في الجفن العلوي. العلامات الخارجية الرئيسية هي: احمرار أو زرقة الجلد، وتورم في الجبهة والصدغين والخدين والمثلث الأنفي الشفوي. ومن الأعراض المميزة تورم الناتئ الخشائي للعظم الصدغي.
قد تتدهور الصحة العامة، من طنين الأذن إلى حالة غيبوبة. يعاني بعض المرضى من هياج نفسي حركي، وهو سمة مميزة بشكل خاص لمرضى النوبات القلبية والسكتات الدماغية. لاحقًا، تظهر صورة عصبية بؤرية، تتمثل في فقدان القدرة على الكلام، والشلل، والنوبات التشنجية. [ 15 ]، [ 16 ] وتُلاحظ أعراض السحايا بشكل أقل تواترًا.
تشمل الصورة العصبية المحلية تدلي الجفن العلوي، وضعف التحكم الحركي في مقلة العين، وتدهور الحساسية السطحية في منطقة تعصيب الأعصاب المتضررة. في بعض الحالات، يُلاحظ الحول.
مراحل
خلال مسارها، تمر جلطة الجيب الكهفي بمرحلة العلامات المباشرة (الأولى) والثانوية (غير المباشرة).
تشمل العلامات المبكرة ما يلي:
- التدهور المفاجئ في الرؤية، حتى حد فقدانها؛
- بروز مقلة العين إلى الأمام، مع النزوح اللاحق؛
- تورم العصب البصري والجفون؛
- ألم شديد في الرقبة، وحركة محدودة في هذه المنطقة؛
- صداع شديد. [ 17 ]، [ 18 ]
- قد تكون العلامات غير المباشرة على النحو التالي:
- الغثيان إلى حد التقيؤ؛
- ارتفاع درجة حرارة الجسم؛
- ارتعاش عضلي لا إرادي، خاصة في الأطراف العلوية والوجه؛
- اضطرابات في عمليات التفكير والارتباك. [ 19 ]
عند ظهور أعراض غير مباشرة، هناك خطر الإصابة بحالة ما قبل الغيبوبة ثم الغيبوبة. لذلك، في المرحلة الثانية، من الضروري للغاية تقديم الرعاية الطبية الطارئة للمريض.
إستمارات
من الناحية المرضية، يتم التمييز بين الخثار المعقم (غير المعدي) في الجيب الكهفي والخثار المعدي (الإنتاني). [ 20 ]
الشكل المعقم هو الأكثر شيوعًا في الممارسة السريرية ويحدث بسبب:
- إصابة دماغية رضية؛
- المضاعفات أثناء التدخلات الجراحية (الجراحية العصبية)؛
- عمليات الورم في الدماغ؛
- انسداد الوريد الوداجي الداخلي؛
- مضاعفات التخدير النخاعي والتخدير فوق الجافية؛
- اختلال التوازن الهرموني؛
- قصور القلب، عدم انتظام ضربات القلب، عيوب القلب؛
- متلازمة الكلى؛ [ 21 ]
- الجفاف الشديد؛
- أمراض آلية تخثر الدم؛
- الخثار الدموي؛
- أمراض الكبد (تليف الكبد)، وما إلى ذلك.
يمكن أن يكون الشكل المُعدي بدوره ميكروبيًا أو فيروسيًا أو فطريًا. ويمكن أن تُستثار هذه الأمراض باضطرابات مثل:
- الخراجات داخل الجمجمة؛
- العدوى الميكروبية والفيروسية والفطرية؛
- الأمراض الطفيلية.
المضاعفات والنتائج
يمكن أن تُسبب خثرة الجيب الكهفي العديد من المضاعفات. من المهم تذكر أنه كلما أسرع المريض في زيارة الطبيب وبدء العلاج، قلّ احتمال حدوث آثار جانبية. تشمل الآثار المبكرة النوبات القلبية، والوذمة الدماغية، والنوبات البؤرية. [ 22 ] تشمل الآثار طويلة المدى الأكثر شيوعًا ما يلي:
- التهاب مصلي في الغشاء العنكبوتي (التهاب العنكبوتية)؛
- تدهور الرؤية؛
- تباين الحدقتين (حدقتان مختلفتان في الحجم)؛
- شلل العصب المبعد، وهو العصب المسؤول عن انقباض العضلة المستقيمة الجانبية، التي تشارك في الدوران الخارجي للعين؛
- الجفن المتدلي؛
- السكتة الدماغية، السكتة الدماغية؛
- اختلال التوازن الهرموني الناتج عن آلية الوطاء-الغدة النخامية. [ 23 ]
يُعدّ تخثر الجيب الكهفي لدى الأطفال خطيرًا بشكل خاص، إذ قد يُسبب إعاقات ذهنية واضطرابات عصبية متنوعة. وغالبًا ما تؤثر هذه الانحرافات بشكل كبير على جودة حياة الطفل في المستقبل. [ 24 ]، [ 25 ]
يبلغ معدل الوفيات بسبب تجلط الجيب الكهفي حوالي 20%.
يعتمد احتمال تكرار الخثار على عوامل عديدة، أبرزها اكتمال فترة التعافي والالتزام بجميع التوصيات الطبية. عادةً ما تكون فترة إعادة التأهيل طويلة وتستمر لعدة أشهر. بعد انتهاء الدورة الرئيسية من العلاج ونقل المريض إلى العيادات الخارجية، من المهم الالتزام بأقصى درجات الراحة، وعدم إرهاق الجسم بالنشاط البدني، وعدم الإفراط في تناول الطعام، والامتناع عن التدخين [ 26 ]، وشرب الكحول. يصف الطبيب الدعم الدوائي في هذه المرحلة لكل حالة على حدة. [ 27 ]
التشخيص تجلط الجيوب الأنفية الكهفي.
قد يكون تشخيص خثار الجيب الكهفي صعبًا، ويعود ذلك أساسًا إلى عدم وجود علامات مرضية محددة. غالبًا ما يُعتمد التشخيص التفريقي، ويُوضع التشخيص الافتراضي باستبعاد الأمراض الأخرى المحتملة.
يتكون مخطط التشخيص للاشتباه في الإصابة بجلطة الجيب الكهفي من الإجراءات التالية:
- جمع معلومات عن المرض، وفحص المريض واستجوابه. يُجري طبيب أعصاب الاستجواب الأولي، حيث يدرس الشكاوى بدقة، ويحدد وقت ظهور الأعراض المزعجة، ويتحقق من وجود أعراض أخرى وأمراض مصاحبة. بعد ذلك، يُجري تشخيصًا جسديًا لتحديد العلامات الخارجية للاضطراب.
- فحص الحالة العصبية. يعاني العديد من مرضى خثار الجيب الكهفي من ضعف في ردود أفعال الحدقة والقرنية، وانخفاض أو فقدان حساسية الجفن، وانزلاق مقلة العين للأمام (الانتفاخ)، وشلل عضلات العين، والحول. يتجلى انتشار العملية الالتهابية إلى هياكل الدماغ في اضطرابات بصلية، وشلل مركزي، وعلامات سحائية إيجابية.
- فحص طبيب عيون. أثناء الفحص، يُكتشف أحيانًا وذمة ملتحمة شديدة وفقدان في مجال الرؤية على شكل عمى جزئي (عمى نصفي). يحدد طبيب العيون معالم غير واضحة للقرص البصري وأوردة قاع العين المتوسعة. [ 28 ]
بعد ذلك، يقوم المريض بإجراء الفحوصات المخبرية التالية:
- فحص الدم العام (تتميز جلطة الجيب الكهفي بزيادة عدد الكريات البيضاء المتعادلة، وزيادة سرعة ترسيب كريات الدم الحمراء، وانخفاض مستويات الهيموجلوبين، وقلة اللمفاويات المعتدلة، وفي حالات أقل شيوعًا، قلة الصفيحات الدموية)؛
- تحليل البول العام؛
- فحص السائل النخاعي (في حالة تخثر الجيب الكهفي، يتم ملاحظة ارتفاع مستوى البروتين، ووجود خلايا الدم، وفي حالات أقل - يكون السائل النخاعي دون تغيير).
يتم تمثيل التشخيصات الآلية في أغلب الأحيان بالأشعة السينية، [ 29 ] والتصوير المقطعي المحوسب والتصوير بالرنين المغناطيسي. [ 30 ]
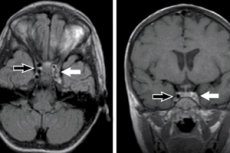
يُظهر التصوير بالرنين المغناطيسي في الوضع T1 الخثرة كمنطقة ذات شدة نسيج الدماغ، وفي الوضع T2 كمنطقة منخفضة الشدة. في المسار شبه الحاد، تُظهر جميع الأوضاع زيادة في إشارة الرنين المغناطيسي في المنطقة المُخثرة. [ 31 ]
تظهر خثرة الجيب الكهفي كمنطقة عالية الكثافة في التصوير المقطعي المحوسب. تُكتشف بؤر كثيفة، وخزانات دماغية ضيقة، وبطينات. باستخدام التصوير بالتباين، تظهر خثرة الجيب الكهفي، بالإضافة إلى أعراض "دلتا الفارغة"، التي تتميز بغياب تراكم التباين في المنطقة المسدودة من الجيب الوريدي. [ 32 ]، [ 33 ]
تشخيص متباين
في حالة الاشتباه في الإصابة بجلطة الجيب الكهفي، يلزم إجراء تشخيص تفريقي مع الأمراض العامة وأمراض العيون، وعلى وجه الخصوص، مع ما يلي:
- حالة إنتانية تحدث بغض النظر عن البؤرة الرئيسية. يُفحص المريض للكشف عن بكتيريا الدم.
- تجلط الجيب السيني، والذي يصبح أحد مضاعفات الأمراض الأذنية.
- التهاب الوريد الخثاري في الأوعية الوريدية الدماغية، مع نوبات متكررة نموذجية تشبه النوبات الانتفاخية، وانتقال الآفات البؤرية، واختفاء سريع للأعراض العصبية. ومن السمات المميزة أيضًا الصداع الحاد، والتقيؤ، وبطء القلب، واحتقان أقراص العصب البصري، وارتفاع ضغط الدم الشوكي مع نوبات تشنج موضعية.
- أمراض محجر العين، بما في ذلك التهاب فلغمون العين، والنزيف خلف المقلة، والساركوما، وغيرها من الاضطرابات المصحوبة بجحوظ العين. يشير وجود عدوى وعلامات عصبية إلى خثار الجيب الكهفي. مع تورم وألم في منطقة العين، وانخفاض الرؤية، يمكن الاشتباه في التهاب فلغمون العين. بالإضافة إلى ذلك، يتم إجراء تشخيص بالأشعة السينية.
العلامة النموذجية لالتهاب الوريد الخثاري في الجيب الكهفي هي جحوظ العينين الثنائي مع عدم قدرة مقلة العين على الحركة.
من الاتصال؟
علاج او معاملة تجلط الجيوب الأنفية الكهفي.
قد تختلف إجراءات علاج خثار الجيب الكهفي، تبعًا لعمر المريض، وشدة الأعراض المرضية، والسبب الكامن وراء المرض. في حال عدم فعالية العلاج الدوائي، يُوصف العلاج الجراحي مع إجراءات إعادة التأهيل اللاحقة. [ 34 ]
ينصب التركيز الرئيسي للعلاج على استعادة سالكية الجيب الكهفي. هناك حالات معروفة لاستخدام ناجح لتقنية إذابة الخثرات، ولكن في ظل هذه التقنية، يزداد خطر حدوث نزيف بشكل ملحوظ. واليوم، تُعدّ مضادات التخثر الخط العلاجي الأول، مثل الهيبارينات منخفضة الوزن الجزيئي. [ 35 ] وكما يشير الخبراء، فإن استخدام مضادات التخثر المباشرة في المرحلة الحادة من الخثرة يُحسّن بشكل كبير من التشخيص ويُقلل من نسبة الوفيات والإعاقة بين المرضى. [ 36 ]
في حالة حدوث تخثر في الجيب الكهفي بسبب العدوى، يتم وصف العلاج بالمضادات الحيوية بجرعات عالية، باستخدام الأدوية ذات النشاط المضاد للبكتيريا الواسع - وخاصة السيفالوسبورينات:
- سيفترياكسون بكمية 2 جرام يوميًا على شكل حقن وريدي؛
- ميروبينيم، سيفتازيدين 6 جرام يوميًا على شكل حقن وريدي؛
- فانكومايسين 2 جرام يوميا عن طريق الوريد.
ومن الضروري فحص البؤرة المعدية الأولية والتصرف بشأنها: إذا لزم الأمر، اللجوء إلى المساعدة الجراحية (لا ينبغي أن تسبق العملية العلاج بالمضادات الحيوية). [ 37 ]
بعد المرحلة الحادة من خثار الجيب الكهفي، تُوصف مضادات التخثر الفموية غير المباشرة (الوارفارين، الأسينوكومارول)، مع التركيز على نسبة INR في نطاق 2-3. يجب استخدام مضادات التخثر المباشرة حتى الوصول إلى مؤشرات النسبة الدولية الطبيعية. [ 38 ]
في العلاج المعقم، يُستخدم الهيبارين بجرعة تتراوح بين 2.5 و5 آلاف وحدة على شكل حقن وريدية أو تحت الجلد. تُزاد الجرعة تدريجيًا إلى 70 ألف وحدة يوميًا. يستمر العلاج حتى ظهور أعراض إيجابية.
بالإضافة إلى العلاج الرئيسي، تُتخذ تدابير للوقاية من حدوث مضاعفات، مثل النوبات أو ارتفاع الضغط داخل الجمجمة. لهذا الغرض، تُستخدم مضادات الاختلاج، وتُجرى التهوية الاصطناعية للرئتين (فرط التهوية مع ضغط زائد عند الزفير)، وتُوصف مدرات البول التناضحية. عند تناول مدرات البول، يجب مراعاة أن الإفراط في إفراز السوائل قد يؤثر سلبًا على الخواص الريولوجية للدم، مما قد يُفاقم من تكوّن جلطات الدم. [ 39 ]
في بعض الحالات، وخاصة في الوذمة الدماغية، يتم استخدام الجلوكوكورتيكويدات، على الرغم من أن فعاليتها لا تزال موضع شك.
في الحالات الشديدة بشكل خاص من تخثر الجيب الكهفي، مع الضغط على هياكل الدماغ، يتم إجراء إزالة الضغط في شكل فتح نصف الجمجمة وفقًا للمؤشرات. [ 40 ]
الوقاية
إن أهم عامل للوقاية من خثار الجيب الكهفي هو العلاج الفوري لأي عمليات معدية والتهابية في الجسم، وخاصة تلك التي تؤثر على الجهاز التنفسي. ينبغي على الأشخاص الذين يعانون من أمراض تنفسية متكررة وأمراض مزمنة في الجهاز التنفسي مراجعة الطبيب المعالج للوقاية مرة واحدة على الأقل كل ستة أشهر.
من الضروري اتخاذ تدابير لتقوية جدار الأوعية الدموية. من المهم تناول أطعمة طبيعية صحية، وشرب كمية كافية من السوائل يوميًا، وتناول الفيتامينات المتعددة بانتظام وفقًا لتقدير الطبيب.
من العوامل التي تُثير تجلط الدم العمليات المعدية في الجسم. وعلى وجه الخصوص، قد تُصبح العدوى الفيروسية والبكتيرية والفطرية خطيرة. عند تطور المرض، من المهم الخضوع لعلاج كامل وفي الوقت المناسب، مع اتباع جميع توصيات الطبيب. لا ينبغي بأي حال من الأحوال إيقاف العلاج قبل إكماله، بل يجب وصف الأدوية وإلغاءها بشكل مستقل، وتغيير الجرعات التي يصفها الطبيب.
توقعات
يُلاحظ أفضل تشخيص في حالات خثرة الجيب الكهفي المُكتشَفة في المراحل المُبكرة من النمو، شريطة تقديم العلاج المناسب وفي الوقت المناسب. يُمكّن العلاج الدوائي من إيقاف العملية الالتهابية، والقضاء على الخثرة، واستعادة الدورة الدموية الطبيعية. يتطلب التشخيص المُتأخر إجراءات علاجية أكثر جدية. [ 41 ]
أكثر مضاعفات الخثار شيوعًا هي الاحتشاءات والنزيف الدماغي والوذمة الدماغية. تحدث هذه المشاكل لدى كل مريض تقريبًا. من بين المضاعفات النادرة، يمكن ذكر الصرع والانسداد الرئوي. نتيجةً للالتهاب المعدي، قد تتطور الخراجات (بما في ذلك الكبد والرئتين والدماغ) والتهاب السحايا القيحي، وعمليات التهابية في الرئتين. [ 42 ]، [ 43 ]
تُعد خثرة الجيب الكهفي خطيرة أيضًا لأن بؤرة المرض تقع على مقربة من هياكل الدماغ. لذلك، من المهم طلب المساعدة الطبية في أسرع وقت ممكن لمنع انتشار التفاعل الالتهابي إلى أنسجة الدماغ والأوعية الدموية. [ 44 ] يساعد التشخيص والعلاج في الوقت المناسب على استعادة الصحة ومنع حدوث مضاعفات خطيرة.

