
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
الطرق الآلية لفحص القلب
خبير طبي في المقال
آخر مراجعة: 04.07.2025
يسمح تخطيط القلب الصوتي بتسجيل أصوات القلب ونغماته ونفخاته على الورق. تتشابه نتائج هذه الدراسة مع الاستماع إلى القلب، ومع ذلك، يجب أن يؤخذ في الاعتبار أن تردد الأصوات المسجلة على مخطط القلب الصوتي والمُدركة أثناء الاستماع لا تتوافق تمامًا مع بعضها البعض. بعض النفخات، على سبيل المثال، النفخة الانبساطية عالية التردد عند نقطة V في قصور الأبهر، يتم إدراكها بشكل أفضل أثناء الاستماع. يسمح التسجيل المتزامن لـ PCG ومخطط ضغط الدم الشرياني وتخطيط كهربية القلب بقياس مدة الانقباض والانبساط لتقييم الوظيفة الانقباضية لعضلة القلب. تسمح مدة فترات نغمة QI والنغمة II - نقرة فتح الصمام التاجي بتقييم شدة تضيق الصمام التاجي. يسمح تسجيل تخطيط كهربية القلب وPCG ومنحنى نبض الوريد الوداجي بحساب الضغط في الشريان الرئوي.
فحص القلب بالأشعة السينية
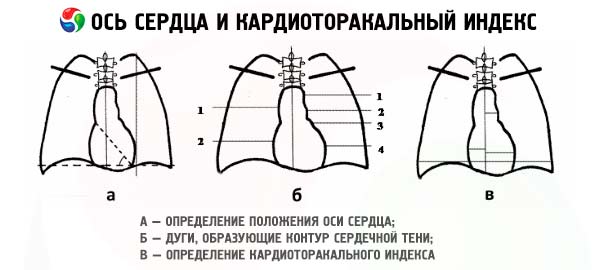
أثناء فحص الصدر بالأشعة السينية ، يُمكن فحص ظل القلب المُحاط بالرئتين المملوءتين بالهواء بدقة. عادةً، تُستخدم ثلاثة إسقاطات للقلب: أمامي خلفي أو مباشر، واثنان مائلان، عندما يقف المريض أمام الشاشة بزاوية 45 درجة، أولًا مع توجيه الكتف الأيمن للأمام (الإسقاط المائل الأول)، ثم الكتف الأيسر (الإسقاط المائل الثاني). في الإسقاط المباشر، يتشكل ظل القلب على اليمين بواسطة الشريان الأورطي، والوريد الأجوف العلوي، والأذين الأيمن. يتشكل محيط القلب الأيسر بواسطة الشريان الأورطي، والشريان الرئوي، ومخروط الأذين الأيسر، وأخيرًا، البطين الأيسر.
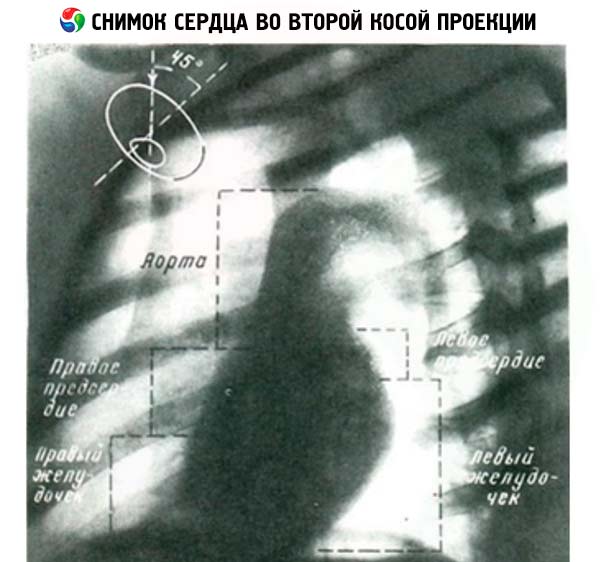
في الوضع المائل الأول، يتكون المحيط الأمامي من الأبهر الصاعد، والمخروط الرئوي، والبطينين الأيمن والأيسر. أما المحيط الخلفي لظل القلب، فيتكون من الأبهر، والأذينين الأيمن والأيسر. أما في الوضع المائل الثاني، فيتكون المحيط الأيمن لظل القلب من الوريد الأجوف العلوي، والأبهر الصاعد، والأذين الأيمن، والبطين الأيمن، بينما يتكون المحيط الخلفي من الأبهر الهابط، والأذين الأيسر، والبطين الأيسر.

أثناء الفحص الروتيني للقلب، يتم تقييم أبعاد حجرات القلب. إذا كان البعد المستعرض للقلب أكثر من نصف البعد المستعرض للصدر، فهذا يشير إلى وجود تضخم في القلب. يسبب تضخم الأذين الأيمن تحولاً في الحافة اليمنى للقلب، بينما يؤدي تضخم الأذين الأيسر إلى تحول المحيط الأيسر بين البطين الأيسر والشريان الرئوي. يتم الكشف عن التضخم الخلفي للأذين الأيسر عند مرور الباريوم عبر المريء، مما يكشف عن تحول في المحيط الخلفي للقلب. يُرى تضخم البطين الأيمن بشكل أفضل في الإسقاط الجانبي من خلال تضييق المسافة بين القلب والقص. يسبب تضخم البطين الأيسر تحولاً في الجزء السفلي من المحيط الأيسر للقلب إلى الخارج. يمكن أيضًا التعرف على تضخم الشريان الرئوي والشريان الأورطي. ومع ذلك، غالبًا ما يكون من الصعب تحديد الجزء المتضخم من القلب، إذ قد يدور القلب حول محوره الرأسي. تُظهر الأشعة السينية بوضوح تضخم حجرات القلب، ولكن مع ازدياد سماكة جدرانها، قد لا يُلاحظ أي تغيير في تكوينها أو نزوح حوافها.
قد يكون تكلس هياكل القلب سمة تشخيصية مهمة. عادةً ما يشير تكلس الشرايين التاجية إلى آفات تصلب عصيدي شديدة. يحدث تكلس الصمام الأبهري لدى ما يقرب من 90% من مرضى تضيق الصمام الأبهري. ومع ذلك، في الصورة الأمامية الخلفية، يكون إسقاط الصمام الأبهري متراكبًا على العمود الفقري، وقد لا يكون الصمام الأبهري المتكلس مرئيًا، لذا يُفضل تحديد تكلس الصمامات من خلال الإسقاطات المائلة. قد يكون تكلس التامور ذا قيمة تشخيصية مهمة.
حالة الرئتين، وخاصة أوعيتهما الدموية، مهمة في تشخيص أمراض القلب. قد يُشتبه في ارتفاع ضغط الدم الرئوي عندما تتوسع الفروع الكبيرة للشريان الرئوي، بينما قد تكون الأقسام البعيدة من الشريان الرئوي طبيعية أو حتى منخفضة الحجم. في مثل هؤلاء المرضى، عادةً ما ينخفض تدفق الدم الرئوي وتكون الأوردة الرئوية طبيعية الحجم أو منخفضة. في المقابل، عندما يزداد تدفق الدم الوعائي الرئوي، على سبيل المثال، في المرضى الذين يعانون من بعض عيوب القلب الخلقية، تحدث زيادة في كل من الشرايين الرئوية القريبة والبعيدة وزيادة في الأوردة الرئوية. تُلاحظ زيادة ملحوظة بشكل خاص في تدفق الدم الرئوي مع وجود تحويلة (إفرازات دموية) من اليسار إلى اليمين، على سبيل المثال، مع وجود عيب في الحاجز الأذيني من الأذين الأيسر إلى اليمين.
يتم الكشف عن ارتفاع ضغط الوريد الرئوي في تضيق الصمام التاجي ، وكذلك في أي قصور في البطين الأيسر للقلب. في هذه الحالة، تتوسع الأوردة الرئوية في الأجزاء العلوية من الرئة بشكل خاص. نتيجة لضغط الشعيرات الدموية الرئوية الذي يتجاوز الضغط الأورامي للدم في هذه المناطق، يحدث وذمة خلالية، والتي تتجلى إشعاعيًا من خلال محو حواف الأوعية الرئوية، وزيادة في كثافة أنسجة الرئة المحيطة بالشعب الهوائية. مع زيادة احتقان الرئة مع تطور الوذمة السنخية، يحدث توسع ثنائي لجذور الرئتين، والتي تبدأ في تشبه الفراشة في المظهر. على عكس ما يسمى بالوذمة القلبية للرئتين، عندما تتضرر، وترتبط بزيادة نفاذية الشعيرات الدموية الرئوية، تكون التغيرات الإشعاعية منتشرة وأكثر وضوحًا.
تخطيط صدى القلب
تخطيط صدى القلب هو طريقة لفحص القلب تعتمد على الموجات فوق الصوتية. تُضاهي هذه الطريقة فحص الأشعة السينية من حيث قدرتها على تصوير بنية القلب، وتقييم شكله، ووظيفته الانقباضية. بفضل إمكانية استخدام الحاسوب، وتسجيل الصور، ليس فقط على الورق، بل أيضًا على أشرطة الفيديو، ازدادت القيمة التشخيصية لتخطيط صدى القلب بشكل ملحوظ. تقترب إمكانيات هذه الطريقة غير الجراحية حاليًا من إمكانيات تصوير الأوعية الدموية بالأشعة السينية الباضع.
تتميز الموجات فوق الصوتية المستخدمة في تخطيط صدى القلب بتردد أعلى بكثير (مقارنةً بالتردد الذي يمكن سماعه). ويصل ترددها إلى 1-10 ملايين ذبذبة في الثانية، أو 1-10 ميجاهرتز. تتميز ذبذبات الموجات فوق الصوتية بطول موجي قصير، ويمكن الحصول عليها على شكل حزم ضيقة (تشبه حزم الضوء). عند الوصول إلى حدود وسط ذي مقاومة مختلفة، ينعكس جزء من الموجات فوق الصوتية، بينما يواصل الجزء الآخر مساره عبر الوسط. في هذه الحالة، تختلف معاملات الانعكاس عند حدود الوسطين، على سبيل المثال، "الأنسجة الرخوة - الهواء" أو "الأنسجة الرخوة - السائل". بالإضافة إلى ذلك، تعتمد درجة الانعكاس على زاوية سقوط الشعاع على سطح الوسط. لذلك، يتطلب إتقان هذه الطريقة واستخدامها الرشيد مهارة ووقتًا معينين.
لتوليد وتسجيل الاهتزازات فوق الصوتية، يُستخدم مستشعر يحتوي على بلورة كهرضغطية مُثبّتة بأقطاب كهربائية على حوافها. يُوضع المستشعر على سطح الصدر في منطقة بروز القلب، ويُوجّه شعاع ضيق من الموجات فوق الصوتية نحو الهياكل قيد الدراسة. تنعكس الموجات فوق الصوتية عن أسطح التكوينات الهيكلية المختلفة الكثافة، ثم تعود إلى المستشعر، حيث تُسجّل. هناك عدة أوضاع لتخطيط صدى القلب. يُنتج تخطيط صدى القلب أحادي البعد (M-echocardiography) صورة لهياكل القلب مع مسح لحركتها مع مرور الوقت. في الوضع (M-mode)، تُمكّن الصورة الناتجة للقلب من قياس سمك جدرانها وحجم حجراتها أثناء انقباض وانبساط القلب.
يتيح تخطيط صدى القلب ثنائي الأبعاد الحصول على صورة ثنائية الأبعاد للقلب آنيًا. في هذه الحالة، تُستخدم أجهزة استشعار تتيح الحصول على صورة ثنائية الأبعاد. ونظرًا لأن هذه الدراسة تُجرى آنيًا، فإن الطريقة الأكثر اكتمالًا لتسجيل نتائجها هي تسجيل الفيديو. باستخدام نقاط مختلفة تُجرى عندها الدراسة وتغيير اتجاه الشعاع، يُمكن الحصول على صورة مفصلة إلى حد ما لهياكل القلب. تُستخدم مواضع الاستشعار التالية: القمي، فوق القص، وتحت الضلعي. يتيح النهج القمي الحصول على مقطع لجميع حجرات القلب الأربع والشريان الأورطي. بشكل عام، يُشبه المقطع القمي في كثير من النواحي صورة تصوير الأوعية الدموية في الإسقاط المائل الأمامي.
يتيح تخطيط صدى القلب دوبلر تقييم تدفق الدم والاضطرابات المصاحبة له. ويتجلى تأثير دوبلر في أن تردد إشارة الموجات فوق الصوتية عند انعكاسها عن جسم متحرك يتغير تناسبًا مع سرعة الجسم. فعندما يتحرك جسم (مثل الدم) نحو المستشعر الذي يُصدر نبضات فوق صوتية، يزداد تردد الإشارة المنعكسة، وينخفض عند انعكاسها عن جسم متحرك. هناك نوعان من دراسات دوبلر: تخطيط القلب الدوبلري المستمر والنبضي. ويمكن استخدام هذه الطريقة لقياس سرعة تدفق الدم في منطقة محددة تقع على عمق يهم الباحث، على سبيل المثال، سرعة تدفق الدم في الفراغ فوق الصمامي أو تحت الصمامي، والتي تتغير بتغير العيوب المختلفة. وبالتالي، فإن تسجيل تدفق الدم في نقاط معينة وفي مرحلة معينة من الدورة القلبية يسمح بتقييم دقيق لدرجة قصور الصمام أو تضيق الفتحة. كما تتيح هذه الطريقة حساب النتاج القلبي. ظهرت حاليًا أنظمة دوبلر تُمكّن من تسجيل مخططات صدى القلب دوبلر في الوقت الفعلي وبصورة ملونة بالتزامن مع مخطط صدى القلب ثنائي الأبعاد. في هذه الحالة، يُصوَّر اتجاه وسرعة التدفق بألوان مختلفة، مما يُسهّل فهم البيانات التشخيصية وتفسيرها. للأسف، لا يُمكن فحص جميع المرضى بنجاح باستخدام تخطيط صدى القلب، على سبيل المثال، بسبب انتفاخ الرئة الشديد والسمنة. في هذا الصدد، طُوِّرَت تقنية مُعدّلة لتخطيط صدى القلب، حيث يتم التسجيل باستخدام مستشعر يُدخل في المريء.
يسمح تخطيط صدى القلب، أولاً وقبل كل شيء، بتقييم أحجام حجرات القلب والديناميكا الدموية. بمساعدة تخطيط صدى القلب M، من الممكن قياس أحجام البطين الأيسر أثناء الانبساط والانبساط، وسمك جداره الخلفي والحاجز بين البطينين. يمكن تحويل الأحجام التي تم الحصول عليها إلى وحدات الحجم (سم 2 ). كما يتم حساب نسبة القذف البطيني الأيسر، والتي تتجاوز عادةً 50٪ من الحجم الانبساطي للبطين الأيسر. يسمح تخطيط صدى القلب دوبلر بتقييم تدرج الضغط من خلال الفتحة الضيقة. يستخدم تخطيط صدى القلب بنجاح لتشخيص تضيق الصمام التاجي، وتسمح الصورة ثنائية الأبعاد بتحديد حجم الفتحة التاجية بدقة تامة. في هذه الحالة، يتم أيضًا تقييم ارتفاع ضغط الدم الرئوي المصاحب وشدة آفة البطين الأيمن وتضخمه. تخطيط صدى القلب دوبلر هو الطريقة المفضلة لتقييم ارتجاع الصمام التاجي من خلال فتحات الصمام. مخططات صدى القلب ذات قيمة خاصة في التعرف على سبب ارتجاع الصمام التاجي، وخاصة في تشخيص تدلي الصمام التاجي. في هذه الحالة، قد يكون النزوح الخلفي لوريقة الصمام التاجي مرئيًا أثناء الانقباض. تسمح هذه الطريقة أيضًا بتقييم سبب التضييق الذي يحدث في مسار قذف الدم من البطين الأيسر إلى الشريان الأورطي (تضيق الصمامات، وفوق الصمام، وتحت الصمام، بما في ذلك اعتلال عضلة القلب الانسدادي). تسمح الطريقة بتشخيص اعتلال عضلة القلب الضخامي بدرجة عالية من الدقة في مواقع مختلفة، سواء غير متماثلة أو متماثلة. تخطيط صدى القلب هو الطريقة المفضلة في تشخيص الانصباب التاموري. قد تكون طبقة من سائل التامور مرئية خلف البطين الأيسر وأمام البطين الأيمن. مع وجود انصباب كبير، يُلاحظ انضغاط النصف الأيمن من القلب. كما يُمكن الكشف عن سماكة التامور وانقباضه. ومع ذلك، قد يصعب تمييز بعض البُنى المحيطة بالقلب، مثل دهون التامور، عن سماكة التامور. في هذه الحالة، تُوفر طرق مثل التصوير المقطعي المحوسب (الأشعة السينية والرنين المغناطيسي النووي) صورةً أوضح. يُتيح تخطيط صدى القلب رؤية الأورام الحليمية على الصمامات في حالات التهاب الشغاف المعدي، خاصةً عندما يزيد قطر هذه الأورام (الناجمة عن التهاب الشغاف) عن 2 مم. يُتيح تخطيط صدى القلب تشخيص الورم المخاطي الأذيني والجلطات داخل القلب، والتي يُمكن اكتشافها بسهولة في جميع طرق الفحص.
 [ 1 ]، [ 2 ]، [ 3 ]، [ 4 ]، [ 5 ]، [ 6 ]
[ 1 ]، [ 2 ]، [ 3 ]، [ 4 ]، [ 5 ]، [ 6 ]
فحص النويدات المشعة للقلب
تعتمد الدراسة على إدخال ألبومين أو كريات دم حمراء تحمل علامة مشعة في الوريد. تتيح دراسات النويدات المشعة تقييم وظيفة انقباض القلب، وتروية عضلة القلب ونقص ترويتها، بالإضافة إلى الكشف عن مناطق النخر فيها. تتضمن معدات دراسات النويدات المشعة كاميرا غاما مزودة بجهاز كمبيوتر.
يُجرى تصوير البطين بالنويدات المشعة عن طريق الحقن الوريدي لخلايا الدم الحمراء المصبوغة بالتكنيتيوم-99. ينتج عن ذلك صورة لتجويف حجرات القلب والأوعية الدموية الكبيرة (تشبه إلى حد ما بيانات قسطرة القلب باستخدام تصوير الأوعية الدموية بالأشعة السينية). يسمح تصوير الأوعية الدموية بالنويدات المشعة الناتج بتقييم الوظيفة الإقليمية والعامة لعضلة القلب البطينية اليسرى لدى مرضى نقص تروية القلب، وتقييم كسور القذف، وتحديد وظيفة البطين الأيسر لدى المرضى الذين يعانون من عيوب القلب، وهو أمر مهم للتشخيص، وفحص حالة البطينين، وهو أمر مهم لدى المرضى الذين يعانون من عيوب القلب الخلقية ، واعتلالات عضلة القلب ، وارتفاع ضغط الدم الشرياني. كما تسمح هذه الطريقة بتشخيص وجود تحويلة داخل القلب.
يسمح التصوير الومضاني للتروية باستخدام الثاليوم-201 المشع بتقييم حالة الدورة الدموية التاجية. يتميز الثاليوم بعمر نصف طويل نسبيًا، وهو عنصر غالي الثمن. يُحقن الثاليوم في الوريد، ويصل إلى خلايا عضلة القلب مع تدفق الدم التاجي، ويخترق غشاء خلايا عضلة القلب في الجزء المُروى من القلب، ويتراكم فيه. يمكن تسجيل ذلك على مخطط وتر وتر وتر. في هذه الحالة، يتراكم الثاليوم بشكل أسوأ في المنطقة ضعيفة التروية، وتظهر المنطقة غير المُروية من عضلة القلب كبقعة "باردة" على المخطط. يمكن إجراء هذا التصوير الومضاني أيضًا بعد بذل مجهود بدني. في هذه الحالة، يُعطى النظير وريديًا خلال فترة بذل أقصى جهد، عندما يُصاب المريض بنوبة ذبحة صدرية أو تُشير تغيرات في تخطيط كهربية القلب إلى نقص التروية. في هذه الحالة، يتم الكشف عن المناطق الإقفارية بسبب سوء ترويتها وانخفاض تراكم الثاليوم في الخلايا العضلية القلبية. تتوافق المناطق التي لا يتراكم فيها الثاليوم مع مناطق التغيرات الندبية أو احتشاء عضلة القلب الطازج. يتمتع التصوير الومضاني بحمل الثاليوم بحساسية تبلغ حوالي 80٪ وخصوصية 90٪ للكشف عن نقص تروية عضلة القلب. إنه مهم لتقييم التشخيص لدى المرضى الذين يعانون من أمراض القلب التاجية. يتم إجراء التصوير الومضاني بالثاليوم في إسقاطات مختلفة. في هذه الحالة، يتم الحصول على صور ومضانية لعضلة القلب البطينية اليسرى، والتي تنقسم إلى مجالات. يتم تقييم درجة نقص التروية من خلال عدد المجالات المتغيرة. على عكس تصوير الأوعية التاجية بالأشعة السينية، الذي يوضح التغيرات المورفولوجية في الشرايين، يسمح التصوير الومضاني بالثاليوم للمرء بتقييم الأهمية الفسيولوجية للتغيرات التضيقية. لذلك، يتم إجراء التصوير الومضاني في بعض الأحيان بعد عملية رأب الأوعية التاجية لتقييم وظيفة الالتفافية.
يُجرى التصوير الومضاني بعد إدخال بيروفوسفات التكنيشيوم-99 لتحديد منطقة النخر لدى مرضى احتشاء عضلة القلب الحاد. تُقيّم نتائج هذه الدراسة نوعيًا بمقارنتها بدرجة امتصاص البيروفوسفات بواسطة البنى العظمية التي تتراكم فيه بنشاط. تُعد هذه الطريقة مهمة لتشخيص احتشاء عضلة القلب في حالة المسار السريري غير النمطي وصعوبة التشخيص الكهربائي للقلب بسبب ضعف التوصيل داخل البطين. بعد 12-14 يومًا من بدء الاحتشاء، لا تُسجل أي علامات لتراكم البيروفوسفات في عضلة القلب.
التصوير المقطعي بالرنين المغناطيسي للقلب
يعتمد فحص الرنين المغناطيسي النووي للقلب على أن نوى بعض الذرات، عند تعرضها لمجال مغناطيسي قوي، تبدأ بإصدار موجات كهرومغناطيسية يمكن تسجيلها. باستخدام إشعاع العناصر المختلفة، بالإضافة إلى التحليل الحاسوبي للتذبذبات الناتجة، يُمكن تصوير مختلف الهياكل الموجودة في الأنسجة الرخوة، بما في ذلك القلب، بوضوح. تُمكّن هذه الطريقة من تحديد هياكل القلب بوضوح على مختلف المستويات الأفقية، أي الحصول على صور مقطعية، وتوضيح السمات المورفولوجية، بما في ذلك حجم حجرات القلب، وسمك جدرانه، وغيرها. باستخدام نوى العناصر المختلفة، يُمكن الكشف عن بؤر النخر في عضلة القلب. من خلال دراسة طيف الإشعاع لعناصر مثل الفوسفور-31، والكربون-13، والهيدروجين-1، يُمكن تقييم حالة الفوسفات الغنية بالطاقة ودراسة الأيض داخل الخلايا. يُستخدَم الرنين المغناطيسي النووي، بمختلف تعديلاته، بشكل متزايد للحصول على صور مرئية للقلب وأعضاء أخرى، بالإضافة إلى دراسة عملية الأيض. ورغم أن هذه الطريقة لا تزال باهظة الثمن، فلا شك في أنها تتمتع بإمكانيات كبيرة للاستخدام في كلٍّ من البحث العلمي والطب العملي.

