
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
البارابسوريا
خبير طبي في المقال
آخر مراجعة: 04.07.2025
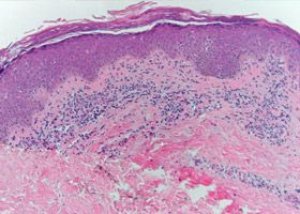
داء الصدفية (مرادف لمرض بروك) هو مرض غير متجانس سريريًا ذو مسببات مرضية غير معروفة.
كان بروك أول من وصف هذا المرض في عام 1902. وقد جمع ثلاثة أمراض جلدية في مجموعة واحدة كانت لها بعض السمات المشتركة: مسار المرض المزمن، والطبيعة السطحية للطفح الجلدي المتقشر، وغياب أي أحاسيس ذاتية وظواهر عامة، ومقاومة العلاج.
الأسباب البارابسوريا
لم تُدرس أسباب ومسببات داء الصدفية بشكل كامل. في تطور المرض، تُعطى أهمية كبيرة للعدوى السابقة ( مثل الإنفلونزا ، والتهاب اللوزتين ، وغيرها)، ووجود بؤر عدوى مزمنة (مثل التهاب اللوزتين المزمن، والتهاب الجيوب الأنفية ، والتهاب الحويضة والكلية، وغيرها)، والتغيرات الوعائية، واضطرابات المناعة. من بين العوامل التي تُساهم في تطور داء الصدفية، تُلاحظ اضطرابات المناعة، وردود الفعل التحسسية، واختلالات الجهاز الصماء، والالتهابات المختلفة، والأمراض الفيروسية، والتي تلعب دورًا مهمًا في داء الصدفية الجدري الحاد.
طريقة تطور المرض
لا يكشف الفحص النسيجي عن أي تغيرات محددة. جميع أشكال الصدفية الجلدية (parapsoriasis) تتميز بإسفنجية، وشواك، وشبه تقرن خفيف. تشمل السمات المميزة التنكس الفجوي لخلايا الطبقة القاعدية والإخراج الخلوي. في الأدمة، تتوسع الأوعية الدموية، مع تسلل كريات الدم البيضاء متعددة النوى، والخلايا الليمفاوية، والخلايا النسيجية حولها. يتميز الصدفية الجلدية الحادة بفرط التقرن، والشواك، والتنكس الفجوي لخلايا شبكة ملبيغي، مع تكوين حويصلات داخل البشرة في بعض الحالات؛ في الأدمة، يوجد تسلل كثيف حول الأوعية الدموية مع غلبة الخلايا الليمفاوية؛ ومناطق موت الأنسجة مع تكوين قشور نخرية.
الشكل المرضي لمرض الصدفية
في حالات الصدفية اللويحية الحديثة، يُلاحظ وذمة جلدية حليمية، وتسللات لمفاوية نسيجية بؤرية متفاوتة الشدة؛ وفي البشرة، يُلاحظ تقرن بؤري، وشَوْك خفيف مع وذمة بين الخلايا البؤرية، وإخراج خلوي. عادةً ما تتوسع الأوعية الدموية، ويتورم البطانة، وتُكتشف حولها عناصر لمفاوية نسيجية.
في النوع ذي اللويحات الكبيرة، تكون التغيرات الجلدية أكثر وضوحًا. يكون التسلل أكثر سمكًا، وله طبيعة ليمفاوية نسيجية، مع توجه واضح نحو البشرة، مع تكوّن تجاويف داخل البشرة أحيانًا مليئة بخلايا التسلل. عند دراسة تركيب التسلل في النوع ذي اللويحات الكبيرة من الصدفية باستخدام المجهر الإلكتروني والتصوير الضوئي الخلوي، أظهر آي إم رازناتويسكي (1982) أنه يحتوي على العديد من الخلايا الليمفاوية غير المتمايزة والخلايا النسيجية النشطة للغاية؛ وقد أسفر التصوير الضوئي الخلوي عن مخططات توزيعية غير نمطية مع زيادة في متوسط محتوى الحمض النووي (DNA) فوق المعيار ثنائي الصبغيات. وجد س. إ. أورفانوس ود. تسامباوس (1982) علاماتٍ فوق بنيوية لخلايا سيزاري (من 11 إلى 30%) في تسلل الصدفية البارابسورية كبيرة اللويحات، التي لا تقتصر على التسلل الجلدي فحسب، بل تمتد أيضًا إلى داخل البشرة، ملامسةً الخلايا البلعمية والخلايا الظهارية. هذه الحقائق تُمكّن الباحثين من تصنيف الصدفية البارابسورية كبيرة اللويحات كمرض تكاثري لمفي.
في الصدفية الشبيهة بالصدفية الحزازية، تشبه هيستولوجيا الجلد المرضية الأشكال الأخرى، إلا أنها تتميز بتسلل أكثر كثافة وشبيه بالشريط يتكون من الخلايا الليمفاوية والخلايا النسيجية والخلايا البلازمية في الجزء العلوي من الأدمة. ومن السمات المميزة تمدد جدران الأوردة وزيادة سماكتها، وخاصة في الجزء المحيطي من التسلل. تكون البشرة سميكة بعض الشيء، مع إفراز خلوي واضح مع تكوين بؤر نظيرة التقرن والطبقة القرنية. كشف الفحص المجهري الإلكتروني عن وجود عدد كبير من الأشكال غير النمطية للخلايا الليمفاوية بين الخلايا المتسللة، والتي تشبه خلايا سيزاري، وبناءً على ذلك، يُصنف هؤلاء الباحثون هذا الشكل، وكذلك الشكل السابق، على أنه أورام ليمفاوية.
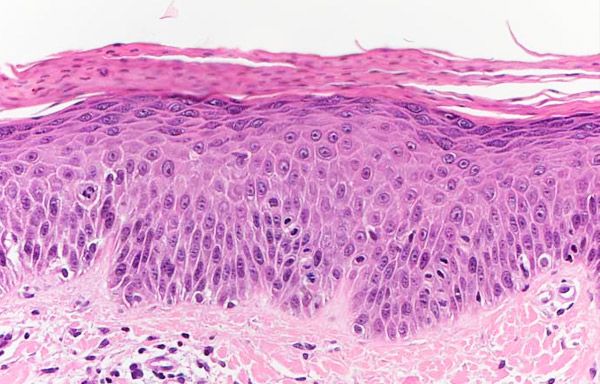
يتميز داء الصدفية الحاد الشبيه بالحزاز والجدري بسماكة البشرة، ووجود تقرن بؤري، وتجويف، وتغيرات ضمورية في خلايا الطبقة الشوكية، غالبًا مع تكوين حويصلات داخل البشرة وبؤر نخرية، بالإضافة إلى ضمور شبكي مع إفراز خلوي للعناصر اللمفاوية والنسيجية. في الأدمة، تسلل ليمفاوي نسيجي، محيط بالأوعية الدموية ومندمج بها. تُلاحظ تغيرات ملحوظة في الأوعية الدموية على شكل التهاب وعائي، والتهاب حول الأوعية الدموية مع انسلاخ كريات الدم الحمراء، وأحيانًا تجلط وتغيرات نخرية في جدران الأوعية. بناءً على ذلك، يُصنف بعض الباحثين هذا الشكل على أنه التهاب وعائي.
تتميز الصدفية النقطية بتقرّن نظيري واضح وإسفنجي، قد يشبه الأكزيما الدهنية أو الصدفية، ولكنه يختلف عنها بضمور فجوي للخلايا القاعدية من البشرة وإخراج خلوي واضح للخلايا المتسللة. وجد آي إم رازناتوفسكي (1982) تغيرات ملحوظة في جدران أوعية الشبكة السطحية، وتسللًا لمفاويًا حول الأوعية الدموية، قابلًا للعكس، في هذا الشكل. مع ذلك، لم تؤكد الدراسات المناعية أن الصدفية النقطية هي التهاب وعائي تحسسي.
يختلف داء الصدفية الجدري الحزازي واللويحي عن المرحلة الأولية من الفطار الفطراني. ففي داء الصدفية الجدري، على عكس الفطار الفطراني، يُكتشف تكاثر معتدل في البشرة، وتسلل لمفاوي أحادي الشكل. أما في الأدمة، فلا توجد خلايا غير نمطية في التسلل. يجب التمييز بين داء الصدفية الجدري الحزازي الحاد، بسبب شدة التغيرات الوعائية، والتهاب الأوعية الدموية التحسسي، الذي يختلف عنه هذا الشكل بغياب الحبيبات المتعادلة، وشظايا من نواتها، ورواسب الفيبرينويد حول الشعيرات الدموية في التسلل.
تكوين الأنسجة لمرض الصدفية
أثبتت الطرق المناعية الشكلية التكوين المناعي لبعض أشكال الصدفية. وهكذا، باستخدام تقنية البيروكسيديز المناعي مع الأجسام المضادة وحيدة النسيلة، وجد إف إم ماكميلان وآخرون (1982) أن التسلل في الصدفية اللويحية يحتوي على خلايا ليمفاوية تائية من النوع المساعد والكابت، مع غلبة الخلايا المساعدة. في الصدفية الحادة الشبيهة بالليشينية والجدريوية، وُجدت معقدات مناعية دائرية، ورواسب في جدران الأوعية الدموية والغشاء القاعدي للبشرة من IgM ومكون C3 من المتمم، مما شكل أساسًا لتصنيف هذا النوع من الصدفية كمرض مناعي معقد. وقد وُجد أن غالبية الخلايا في التسلل في هذا الشكل هي خلايا ليمفاوية تائية، مع غلبة الخلايا الكابتة. تشير هذه البيانات إلى دور مهم للاستجابات المناعية الخلوية في تكوين هذا الشكل من المرض.
الأعراض البارابسوريا
يُصادف داء الصدفية غالبًا في الربيع والخريف. سريريًا، يُميز تقليديًا بين أربعة أشكال من المرض: النقطي، واللويحات، والحزازي، والجدري (الحاد). يُصنف دبليو إن ميجي (1982) داء الحطاطات اللمفاوي، والذي يُعتبر حاليًا ورمًا لمفيًا كاذبًا، ضمن مجموعة الأشكال الحطاطية من داء الصدفية.
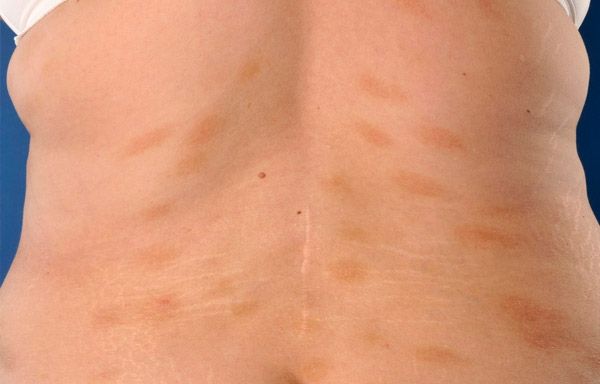
هناك ملاحظات معزولة لمرض الصدفية المختلطة - النقطية واللويحية، النقطية والحزازية.
داء الصدفية اللويحي
اعتمادًا على حجم اللويحات، يُصنف صدفية لويحية صغيرة حميدة، وصدفية لويحية كبيرة عرضة للتحول إلى ورم ليمفاوي. قد يبدو سطح بعض الآفات ضامرًا ومتجعدًا، يشبه ورق المناديل المجعّد. قد يحدث توسع الشعيرات الدموية، ونقص تصبغ الجلد، مما يجعل الآفات مشابهة لمرض تبكل الجلد. عادةً ما تكون الحكة غائبة. قد يكون ظهور الحكة وزيادة التسلل علامات على تطور الفطار الفطراني، وأنواع أخرى من الأورام الليمفاوية.
يبدأ هذا المرض الجلدي بظهور بقع أو لويحات متسللة ضعيفة، وردية باهتة ذات مسحة بنية مائلة للصفرة؛ يتراوح حجمها بين 3 و5 سم، وتكون حدودها بيضاوية أو مستديرة أو غير منتظمة. عادةً ما تكون الآفات مسطحة، ولا ترتفع فوق مستوى الجلد الطبيعي المحيط بها، وتقع على الجذع أو الأطراف. لا تميل عناصر الطفح الجلدي إلى الالتحام، بل تظهر على سطحها قشور صغيرة تشبه صفائح النخالة. تظهر أحيانًا تجاعيد دقيقة على سطح الآفات، تشبه ورق المناديل المجعّد (ضمور كاذب). لا يشعر المريض بأي أحاسيس شخصية؛ ويُلاحظ أحيانًا حكة خفيفة متقطعة. هذا المرض الجلدي مزمن.
داء الصدفية النقطية
يتجلى هذا النوع من خلال طفح جلدي يتكون من عقيدات مستديرة عديدة يصل حجمها إلى حجم حبة العدس، لونها وردي أو بني فاتح. يكون مركز الطفح الجلدي مغطى بقشور رمادية بنية. توجد عناصر الطفح الجلدي على جلد الجذع والأطراف العلوية والسفلية، ولكن يمكن أن تظهر أيضًا في مناطق أخرى. مع هذا النوع من الصدفية، تُلاحظ ثلاث ظواهر: ظاهرة الرقاقة (عندما تتم إزالة القشور بعناية، فإنها تنفصل تمامًا)، وظاهرة التقشير الخفي (عند كشط سطح الطفح الجلدي، من الممكن أن يسبب تقشيرًا يشبه النخالة) وأعراض الفرفرية (عند كشط الطفح الجلدي بشكل مكثف، تظهر نزيفات دقيقة). تختفي العناصر دون أثر، تاركة أحيانًا بقعًا بيضاء. يمكن أن يستمر المرض لسنوات.
داء الصدفية الشبيه بالليشينويد
الصدفية الشبيهة بالليشن (مرادف: lichen variegatus، parapsoriasis variegata) هي شكل نادر للغاية، والعنصر الرئيسي للطفح الجلدي هو حطاطة مخروطية الشكل ذات حدود مستديرة أو بيضاوية، ولونها أصفر محمر أو بني محمر مع سطح أملس ولامع قليلاً، ومغطى أحيانًا بقشور بيضاء ملتصقة بإحكام. توجد الطفح الجلدي على شكل خطوط، والتي تتقاطع مع بعضها البعض، مما يعطي الآفات طابعًا شبكيًا. لا يعترف الجميع بوجود هذا الشكل. يشارك AA Kalamkaryan (1980) رأي ST Pavlov (1960) ويعتقد أن الصدفية الشبيهة بالليشن هي الشكل الأولي لداء الجلد الضموري الوعائي Jacobi. غالبًا ما توجد عناصر الطفح الجلدي على الجذع والأطراف. الحكة عادة ما تكون غائبة. الصدفية الشبيهة بالليشن مقاومة للغاية للعلاج.
داء موشا هابرمان الحاد
يختلف داء الصدفية الحاد موشا-هابرمان (المرادف: الصدفية الحزازية الحادة والحزازية المعظمة، الصدفية الحزازية، الصدفية الجدريوية الشكل) عن الأشكال الأخرى من الصدفية بتعدد أشكال الطفح الجلدي: فهناك طفح حويصلي، حطاطي، بثري، دوالي، نزفي، قشور نخرية تشغل مساحات كبيرة من الجلد، بما في ذلك فروة الرأس، وجلد الوجه، واليدين، والقدمين. في الوقت نفسه، قد توجد عناصر نموذجية للصدفية النقطية. يبدأ المرض بشكل حاد، وفي معظم الحالات يتراجع تمامًا، تاركًا ندوبًا تشبه ندوب الجدري مكان العناصر الجدريوية الشكل؛ وفي حالات نادرة، بعد اختفاء المظاهر الحادة، تبقى صورة للصدفية النقطية، مما دفع عددًا من الباحثين إلى اعتبار الصدفية الجدريية الشكل نوعًا من الصدفية النقطية ذات مسار حاد. في الوقت نفسه، يعتبر أو. كيه. شابوشنيكوف و إن. في. دسمنكوفا (1974) وغيرهما من أنجورا أنه شكل من أشكال التهاب الأوعية الدموية التحسسي. يبدأ داء الصدفية الحاد موتشا-هابرمان بشكل حاد وسرعان ما يصبح معممًا. يعتقد بعض أطباء الجلد أن داء الصدفية الحاد هو أحد أشكال الشكل القطرة ذو المسار الحاد. تتميز الصورة السريرية بتعدد الأشكال. تكون عناصر الطفح الجلدي متناثرة ومتماثلة وغير مجمعة. إلى جانب الطفح الجلدي النموذجي، توجد عناصر حويصلية وبثرية وشبيهة بالحماق وعقيدات نزفية وقشور نخرية. بعد اختفاء الطفح الجلدي، تبقى ندوب ضامرة تشبه الجدري. تُلاحظ الطفح الجلدي على الأغشية المخاطية للأعضاء التناسلية وتجويف الفم. يعاني بعض المرضى من ظواهر بادرية في شكل ضعف عام وصداع وتوعك ودرجة حرارة أقل من الحمى وتضخم الغدد الليمفاوية الطرفية.
وقد لوحظ تحول اللويحة والصدفية الليكينية إلى فطريات الفطريات.
ما الذي يزعجك؟
ما الذي يجب فحصه؟
كيف تفحص؟
من الاتصال؟
علاج او معاملة البارابسوريا
في حالة الصدفية النقطية، تُعقَّم بؤر العدوى. تُوصف المضادات الحيوية واسعة الطيف، ومضادات التحسس، ومضادات الهيستامين، والأدوية الوعائية (ثيونيكول، كومبلامين). في الحالات المزمنة وشبه الحادة في مرحلة الشفاء، يُنصح بالعلاج بالحقن الوريدي الموضعي (PUVA). إذا لم يُجدِ العلاج المذكور نفعًا كافيًا، تُوصف جرعات صغيرة من الجلوكوكورتيكوستيرويدات.
يتم وصف الجلوكوكورتيكوستيرويد الموضعي والمراهم القابلة للامتصاص.
بالنسبة لصدفية اللويحة والحزازيات، يتم تنفيذ نفس إجراءات العلاج كما هو الحال بالنسبة لصدفية النقط، ولكن العلاج يمثل صعوبات كبيرة.


 [
[