
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
سكارلاتينا
خبير طبي في المقال
آخر مراجعة: 04.07.2025
علم الأوبئة
يُعدّ مرضى التهاب اللوزتين والحمى القرمزية وغيرها من الأشكال السريرية لعدوى العقديات التنفسية، بالإضافة إلى حاملي العقديات من المجموعة أ، مستودع العدوى ومصدرها. ويُشكّل المريض أخطر خطر على الآخرين حتى الأسبوع الثالث من المرض. ينتشر حاملو العقديات من المجموعة أ على نطاق واسع بين السكان (15-20% من السكان الأصحاء)؛ ويُفرز العديد من حاملي العقديات العامل الممرض على مدى فترة طويلة (أشهر وسنوات).
تنتقل الحمى القرمزية عن طريق الهباء الجوي والملامسة (الطعام والمنزل). تحدث العدوى من خلال الاتصال الوثيق والطويل الأمد بشخص مريض أو حامل للفيروس.
إن قابلية الإنسان الطبيعية للإصابة بالحمى القرمزية عالية. تحدث الحمى القرمزية لدى الأفراد الذين لا يمتلكون مناعة مضادة للسموم عند إصابتهم بسلالات من العقديات المُسبِّبة للسموم، والتي تُنتج سمومًا مُسبِّبة للكدمات من الأنواع أ، ب، ج. أما المناعة بعد الإصابة فهي خاصة بنوع العدوى؛ فعند الإصابة بعقديات من النوع أ من سلالة مصلية أخرى، من الممكن حدوث عدوى ثانية.
الحمى القرمزية منتشرة على نطاق واسع، ولكنها أكثر شيوعًا في المناطق ذات المناخ المعتدل والبارد. من عام 1994 إلى عام 2002، كانت غالبية الحالات من الأطفال (96.4٪). إن انتشار الحمى القرمزية بين سكان المناطق الحضرية أعلى بكثير منه بين سكان المناطق الريفية. يتم تحديد المستوى العام وديناميكيات الإصابة بالحمى القرمزية طويلة الأمد والشهرية بشكل أساسي من خلال الإصابة بأطفال ما قبل المدرسة في مجموعات منظمة. في كل عام، يمرض الأطفال الذين يرتادون مؤسسات رعاية الأطفال بمعدل 3-4 مرات أكثر من الأطفال الذين ينشأون في المنزل. يكون هذا الاختلاف أكثر وضوحًا في مجموعة الأطفال في أول عامين من العمر (6-15 مرة)، بينما يكون أقل وضوحًا بين الأطفال الذين تتراوح أعمارهم بين 3-6 سنوات. لوحظت أعلى معدلات الحمل الصحي بين هذه المجموعات نفسها. بلغت نسبة بؤر الحمى القرمزية مع حالة واحدة من المرض في مؤسسات ما قبل المدرسة 85.6٪.
يتميز معدل الإصابة بالحمى القرمزية بموسمية خريفية-شتوية-ربيعية واضحة. ويمثل معدل الإصابة الموسمي ما بين 50% و80% من الحالات المسجلة سنويًا. ويُلاحظ أدنى معدل للإصابة من يوليو إلى أغسطس، بينما يبلغ أعلى معدل من نوفمبر إلى ديسمبر، ومن مارس إلى أبريل. ويتأثر توقيت الزيادة الموسمية في معدل الإصابة بشكل حاسم بتكوين أو تجديد الجماعة المنظمة وحجمها. وحسب حجم الجماعة، وخصائص تكوينها وطريقة عملها (مثل مراكز ترفيه الأطفال الكبيرة، والوحدات العسكرية، وما إلى ذلك)، يزداد معدل الإصابة بالعقديات بعد 11-15 يومًا، ويُسجل أعلى معدل له بعد 30-35 يومًا من تكوين الجماعة. في مؤسسات ما قبل المدرسة، عادةً ما يُسجل ارتفاع في معدل الإصابة بعد 4-5 أسابيع، ويكون أعلى معدل في الأسبوع السابع-الثامن من لحظة تكوين الجماعة. أما في الجماعات المنظمة، التي تُجدد مرة واحدة سنويًا، فتُلاحظ زيادة موسمية واحدة في معدل الإصابة بالحمى القرمزية. ومع التجديد المزدوج، تُلاحظ زيادة موسمية مزدوجة في معدل الإصابة، وهي سمة مميزة بشكل خاص للمنظمات العسكرية.
من خصائص وبائيات الحمى القرمزية وجود ارتفاعات وانخفاضات دورية في معدل الإصابة. فإلى جانب الفترات الزمنية التي تتراوح بين سنتين وأربع سنوات، تُلاحظ فترات زمنية أطول (40-45 عامًا) تلي ذلك زيادة ملحوظة في عدد الحالات. وكقاعدة عامة، تُسجل ثلاث دورات كبيرة من الارتفاع والانخفاض في معدل الإصابة خلال فترة مئة عام. وفي السنوات الأخيرة، تم الوصول إلى الحد الأدنى لمعدل الإصابة المميز للفترة بين الوباءين (50-60 حالة لكل 100 ألف نسمة).
وفقا لـ NI Nisevich (2001)، فإن اكتشاف المضادات الحيوية واستخدامها على نطاق واسع كان له تأثير كبير على طبيعة مسار ونتيجة الحمى القرمزية في منتصف القرن العشرين.
تطور مسار الحمى القرمزية في القرن العشرين اعتمادًا على العلاج المقدم
سنة |
المضاعفات، % |
معدل الوفيات، % |
علاج |
1903 |
66 |
22.4 |
أعراض |
1910 |
60 |
13.5 |
- |
1939 |
54 |
4.3 |
السلفوناميدات |
1940 |
54 |
2,3 |
السلفوناميدات |
1945 |
53 |
0.44 |
العلاج بالبنسلين للأشكال الشديدة |
1949 |
28.7 |
0 |
العلاج بالبنسلين لجميع المرضى |
1953 |
4.4 |
0 |
العلاج الإلزامي بالبنسلين لجميع المرضى وحجز الأجنحة في نفس الوقت |
طريقة تطور المرض
يدخل العامل الممرض إلى جسم الإنسان عبر الغشاء المخاطي للبلعوم والبلعوم الأنفي؛ وفي حالات نادرة، قد تنتقل العدوى عبر الغشاء المخاطي للأعضاء التناسلية أو الجلد التالف (الحمى القرمزية خارج الخد). تتشكل بؤرة التهابية نخرية في موقع الالتصاق البكتيري. ينشأ تطور متلازمة التسمم المعدي عن دخول السم المولد للكريات الحمراء (سم ديك) إلى مجرى الدم، بالإضافة إلى تأثير غليكان الببتيد في جدار الخلية العقدية. نتيجةً لتسمم الدم، يحدث توسع عام للأوعية الدموية الصغيرة في جميع الأعضاء، بما في ذلك الجلد والأغشية المخاطية، ويظهر طفح جلدي مميز. نتيجةً لإنتاج وتراكم الأجسام المضادة المضادة للتسمم أثناء تطور العملية المعدية وارتباطها بالسموم، تضعف أعراض التسمم ويختفي الطفح الجلدي تدريجيًا. في الوقت نفسه، تظهر علامات معتدلة من التسلل حول الأوعية الدموية ووذمة الأدمة. تُشبع البشرة بالإفرازات، وتصبح خلاياها متقرنة، مما يؤدي إلى تقشر الجلد بعد انحسار طفح الحمى القرمزية. ويُعزى تقشير الطبقات السميكة من البشرة في راحتي اليدين وباطن القدمين إلى الحفاظ على اتصال قوي بين الخلايا المتقرنة في هذه المناطق.
تُسبب مكونات جدار الخلية العقدية (عديد السكاريد من المجموعة أ، غليكان الببتيد، بروتين M) والمنتجات خارج الخلوية (ستربتوليزين، هيالورونيداز، دنايز، إلخ) تفاعلات DTH، وتفاعلات المناعة الذاتية، وتكوين وتثبيت المركبات المناعية، واضطرابات نظام الإرقاء. في كثير من الحالات، يُمكن اعتبارها سببًا لالتهاب عضلة القلب، والتهاب كبيبات الكلى، والتهاب الشرايين، والتهاب الشغاف، وغيرها من المضاعفات المناعية المرضية. من التكوينات اللمفاوية للغشاء المخاطي للبلعوم الفموي، تدخل مسببات الأمراض إلى العقد اللمفاوية الإقليمية عبر الأوعية اللمفاوية، حيث تتراكم، مصحوبة بتفاعلات التهابية مع بؤر نخرية وتسلل كريات الدم البيضاء. يمكن أن تؤدي بكتيريا الدم اللاحقة إلى دخول الكائنات الحية الدقيقة إلى أعضاء وأجهزة مختلفة وتشكيل عمليات قيحية نخرية فيها (التهاب العقد اللمفاوية القيحي، التهاب الأذن، آفات أنسجة العظام في المنطقة الصدغية، الأم الجافية، الجيوب الصدغية، إلخ).
الأعراض الحمى القرمزية
فترة حضانة الحمى القرمزية هي 1-10 (عادة 2-4) أيام. يتم تصنيف الحمى القرمزية حسب النوع والشدة. تعتبر الحمى القرمزية المصحوبة بمتلازمة التسمم بالحمى والتهاب الحلق والطفح الجلدي نموذجية. الحمى القرمزية غير النموذجية - المحو ، خارج البلعوم (الحروق ، الجرح ، ما بعد الولادة) ، وكذلك الأشكال الأكثر شدة - النزفية وفرط السمية. وفقًا للشدة ، يتم تمييز الأشكال الخفيفة والمتوسطة والشديدة. الأعراض النموذجية للحمى القرمزية هي ، أولاً وقبل كل شيء ، بداية حادة. في بعض الحالات ، بالفعل في الساعات الأولى من المرض ، ترتفع درجة الحرارة إلى أرقام عالية ، تحدث قشعريرة ، ضعف ، توعك ، صداع ، تسرع القلب ، وأحيانًا - ألم في البطن وقيء. مع ارتفاع درجة الحرارة في الأيام الأولى من المرض ، يكون المرضى متحمسين ، مبتهجين ، متحركين أو على العكس من ذلك ، بطيئين ، غير مبالين ، نعسان. يجب التأكيد على أنه في المسار الحديث للحمى القرمزية ، قد تكون درجة حرارة الجسم منخفضة.
منذ البداية، يشكو المرضى من أعراض التهاب الحلق عند البلع. وعند الفحص، يُلاحظ احتقان واضح ومنتشر في اللوزتين، وأقواس الحنك، واللهاة، والحنك الرخو، والجدار الخلفي للبلعوم ("البلعوم الملتهب"). يكون احتقان الحلق أكثر وضوحًا من التهاب اللوزتين الزُكامي العادي، ويكون محدودًا بشكل حاد عند نقطة انتقال الغشاء المخاطي إلى الحنك الصلب.
قد يتطور التهاب اللوزتين الجريبي أو الجوفيّ: تظهر لويحات مخاطية قيحية، ليفية، أو نخرية على لوزتين متضخمتين، شديدتي الاحتقان، ومرتخيتين، على شكل بؤر صغيرة منفصلة، أو -فيما هو أقل شيوعًا- عميقة ومنتشرة. يتطور التهاب العقد اللمفاوية الناحي في الوقت نفسه: تكون الغدد اللمفاوية العنقية الأمامية كثيفة ومؤلمة عند الجس. يُغطى اللسان بلويحة بيضاء رمادية، وبحلول اليوم الرابع أو الخامس من المرض تزول، ويكتسب لونًا أحمر فاتحًا بلون التوت (لسان "التوت")؛ وتكون حليمات اللسان متضخمة. في الحالات الشديدة من الحمى القرمزية، يُلاحظ أيضًا لون "توت" مشابه على الشفاه. بحلول هذا الوقت، تبدأ أعراض التهاب اللوزتين بالتراجع، لكن اللويحات النخرية تختفي ببطء أكبر. من الجهاز القلبي الوعائي، يُشخص تسرع القلب على خلفية ارتفاع معتدل في ضغط الدم.
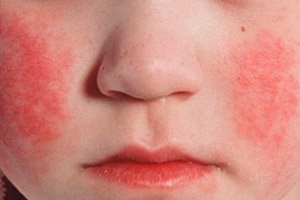
يظهر طفح الحمى القرمزية على خلفية احتقان الجلد في اليوم الأول أو الثاني من المرض. يُعد الطفح الجلدي علامة تشخيصية مهمة للمرض. في البداية، تظهر نقاط صغيرة على جلد الوجه والرقبة والجزء العلوي من الجسم، ثم ينتقل الطفح بسرعة إلى الأسطح المثنية للأطراف وجوانب الصدر والبطن والفخذين من الداخل. في كثير من الحالات، يكون الجلد أبيضًا بشكل واضح. من العلامات المهمة للحمى القرمزية سماكة الطفح الجلدي على شكل خطوط حمراء داكنة في أماكن الطيات الطبيعية، على سبيل المثال، في الكوع والفخذ (أعراض باستيا) والمناطق الإبطية. في بعض الأحيان توجد نقاط صغيرة متجمعة بكثرة، مما يخلق صورة لاحمرار مستمر. على الوجه، يقع الطفح الجلدي على الخدين اللامعين المحمرين، وبدرجة أقل - على الجبهة والصدغين، بينما يكون المثلث الأنفي الشفوي خاليًا من نقاط الطفح الجلدي وشاحبًا (أعراض فيلاتوف). عند الضغط على جلد راحة اليد، يختفي الطفح الجلدي مؤقتًا (أعراض راحة اليد). نظرًا لزيادة هشاشة الأوعية الدموية، يمكن ملاحظة بقع صغيرة في منطقة طيات المفاصل، وكذلك في الأماكن التي يتعرض فيها الجلد للاحتكاك أو للضغط بالملابس. بالإضافة إلى النقاط، تظهر عناصر دموية فردية على شكل فقاعات صغيرة بحجم رأس الدبوس مليئة بسائل شفاف أو عكر. تكون أعراض بطانة الأوعية الدموية (عاصبة رومبل-ليد، "الشريط المطاطي"، أعراض كونشالوفسكي) إيجابية.
إلى جانب طفح الحمى القرمزية النموذجي، يمكن ملاحظة حويصلات صغيرة وبقع حطاطية. قد يظهر الطفح متأخرًا، في اليوم الثالث أو الرابع من المرض فقط، أو قد يختفي تمامًا. بحلول اليوم الثالث أو الخامس، تتحسن صحة المريض، وتبدأ درجة حرارته بالانخفاض تدريجيًا، ويصبح الطفح شاحبًا، ثم يختفي تدريجيًا، وبحلول نهاية الأسبوع الأول أو الثاني، يُستبدل بتقشير دقيق للجلد (على راحتي اليدين وباطن القدمين - صفيحة كبيرة).
تختلف شدة الطفح الجلدي ومدة اختفائه. أحيانًا، في حالة خفيفة من الحمى القرمزية، يختفي الطفح الجلدي الخفيف خلال ساعات قليلة من ظهوره. وتتناسب شدة ومدة تقشر الجلد طرديًا مع كثافة الطفح الجلدي السابق.
يُعتبر الشكل السام-الإنتاني شكلاً شائعاً من الحمى القرمزية. نادراً ما تُكتشف أعراض هذا النوع من الحمى لدى البالغين. من سماته ظهور سريع مصحوب بارتفاع حرارة الجسم، وتطور سريع لقصور الأوعية الدموية (أصوات قلب مكتومة، انخفاض ضغط الدم، نبض بطيء، برودة الأطراف)، ونزيف جلدي. في الأيام التالية، تحدث مضاعفات من النوع المُعدي-التحسسي (تلف في القلب، المفاصل، الكلى) أو الإنتاني (التهاب العقد اللمفاوية، التهاب اللوزتين النخري، التهاب الأذن، إلخ).
الحمى القرمزية خارج البلعوم (خارج الخدي)
بوابة العدوى هي موقع الآفات الجلدية (الحروق، الجروح، قناة الولادة، بؤر العقديات الجلدية، إلخ). يميل الطفح الجلدي إلى الانتشار من موقع دخول العامل الممرض. في هذا النوع النادر من المرض، لا تحدث أي تغيرات التهابية في البلعوم الفموي والعقد اللمفاوية العنقية. يحدث التهاب العقد اللمفاوية بالقرب من بوابة دخول العدوى.
أشكال كامنة من الحمى القرمزية. شائعة لدى البالغين. تتميز بتسمم خفيف، والتهاب نزفي في البلعوم الفموي، وطفح جلدي خفيف شاحب يختفي بسرعة. لدى البالغين، من المحتمل أن يكون المرض حادًا - شكل سام-إنتاني.
ما الذي يزعجك؟
المضاعفات والنتائج
يعتمد تطور المضاعفات على ثلاثة عوامل: الحساسية، والإصابة مجددًا، والإصابة الإضافية. تشمل المضاعفات الأكثر شيوعًا التهاب الغدد اللمفاوية القيحي والنخري، والتهاب الأذن القيحي، والتهاب الجيوب الأنفية، والتهاب المفاصل القيحي، بالإضافة إلى مضاعفات النشأة المعدية والحساسية، وهي أكثر شيوعًا لدى البالغين، مثل التهاب كبيبات الكلى المنتشر، والتهاب عضلة القلب، والتهاب الغشاء الزليلي.
مؤشرات لاستشارة أخصائيين آخرين
- أخصائي أمراض الأنف والأذن والحنجرة (التهاب الأذن والجيوب الأنفية).
- جراح (التهاب الغدد الليمفاوية القيحي).
- أخصائي أمراض الروماتيزم (التهاب الغدد الليمفاوية القيحي).
التشخيص الحمى القرمزية
يعتمد التشخيص السريري للحمى القرمزية على البيانات التالية:
- بداية حادة للمرض، والحمى، والتسمم؛
- التهاب اللوزتين الحاد النزلي أو النزلي القيحي أو النخري؛
- طفح جلدي غزير ومنقط في طيات الجلد الطبيعية.
يسجل التشخيص المختبري للحمى القرمزية التغييرات التالية:
- زيادة عدد الكريات البيضاء المتعادلة مع التحول إلى اليسار، وزيادة معدل ترسيب كريات الدم الحمراء؛
- نمو وفير للمكورات العقدية بيتا الانحلالية عند زرع المواد من موقع العدوى على أجار الدم؛
- زيادة في مستويات الأجسام المضادة لمستضدات العقديات: بروتين M، عديد السكاريد A، ستربتوليزين O، إلخ.
لا تُعزل عمليًا المزرعة النقية للعامل الممرض نظرًا للصورة السريرية المميزة للمرض وانتشار البكتيريا على نطاق واسع لدى الأفراد الأصحاء والمرضى المصابين بأشكال أخرى من عدوى العقديات. للتشخيص السريع، يُستخدم تحليل RCA، الذي يحدد مستضد العقديات.
ما الذي يجب فحصه؟
ما هي الاختبارات المطلوبة؟
تشخيص متباين
يجب التمييز بين الحمى القرمزية والحصبة والحصبة الألمانية والسل الكاذب والتهاب الجلد الدوائي.
يتميز مرض الحصبة بفترة الزكام (التهاب الملتحمة، رهاب الضوء، السعال الجاف)، بقع بيلسكي-فيلاتوف-كوبليك، ظهور الطفح الجلدي على مراحل، طفح جلدي حطاطي كبير على خلفية من الجلد الشاحب.
في الحصبة الألمانية، يكون التسمم ضعيفًا أو غائبًا؛ ومن السمات المميزة تضخم الغدد الليمفاوية العنقية الخلفية؛ طفح جلدي صغير مرقط على خلفية من الجلد الشاحب، أكثر وفرة على الظهر والأسطح الباسطة للأطراف.
في الأمراض الناجمة عن الأدوية، يكون الطفح الجلدي أكثر انتشارًا بالقرب من المفاصل، وعلى البطن والأرداف. يتميز الطفح الجلدي بتعدد أشكاله: فإلى جانب الطفح الجلدي النقطي، تظهر عناصر حطاطية وشرية. ولا تظهر أي أعراض سريرية أخرى للحمى القرمزية، مثل التهاب اللوزتين، والتهاب العقد اللمفاوية، والتسمم، والمظهر المميز للسان، وغيرها. وغالبًا ما يحدث التهاب الفم.
في حالات السل الكاذب، غالبًا ما يُلاحظ خلل في وظائف الأمعاء، وآلام في البطن، وآلام في المفاصل. تكون عناصر الطفح الجلدي أكثر خشونة، وتظهر على خلفية شاحبة. كما يُلاحظ سماكة الطفح الجلدي على اليدين والقدمين (مثل القفازات والجوارب)، وعلى الوجه، بما في ذلك المثلث الأنفي الشفوي. غالبًا ما يتضخم الكبد والطحال.
عندما يتم الكشف عن الرواسب الليفية، وخاصة عندما تمتد إلى ما وراء اللوزتين، يجب إجراء التشخيص التفريقي للحمى القرمزية مع الخناق.
من الاتصال؟
علاج او معاملة الحمى القرمزية
تُعالَج الحمى القرمزية منزليًا، إلا في الحالات الشديدة والمعقدة. يجب على المريض البقاء في الفراش لمدة 7 أيام. الدواء المُفضَّل هو بنزيل بنسلين بجرعة 15-20 ألف وحدة/كغ يوميًا (5-7 أيام). الأدوية البديلة هي الماكروليدات (إريثروميسين 250 ملغ أربع مرات يوميًا أو 500 ملغ مرتين يوميًا) والسيفالوسبورينات من الجيل الأول (سيفازولين 50 ملغ/كغ يوميًا). مدة العلاج 5-7 أيام. في حال وجود موانع لاستخدام هذه الأدوية، تُستخدم البنسلينات شبه الاصطناعية واللينكوساميدات. في المنزل، تُفضَّل الأقراص (فينوكسي ميثيل بنسلين، إريثروميسين). يُوصف الغرغرة بمحلول الفوراسيلين 1:5000، أو منقوع البابونج، والآذريون، والأوكالبتوس. تُوصف الفيتامينات ومضادات الهيستامين بجرعات علاجية عادية. يتم استخدام العلاج العرضي للحمى القرمزية حسب المؤشرات.
يتم ضمان الوقاية من العدوى الإضافية والعدوى مرة أخرى من خلال مراعاة نظام مكافحة الأوبئة المناسب في القسم: يتم إدخال المرضى إلى المستشفى في أجنحة أو صناديق صغيرة، ويتم عزلهم في حالة ظهور مضاعفات؛ ومن المستحسن ملء الأجنحة في وقت واحد.
الفحص السريري
تُجرى مراقبة خارجية للمتعافين لمدة شهر بعد خروجهم من المستشفى. بعد 7-10 أيام، يُجرى فحص سريري وفحوصات بول ودم للمراقبة، ويُجرى تخطيط كهربية القلب عند الحاجة. في حال اكتشاف أي مرض، يلزم إعادة الفحص بعد 3 أسابيع، وبعدها يُشطب المريض من سجل العيادات الخارجية. في حال اكتشاف أي مرض، يُنقل المريض المتعافي إلى قسم مراقبة طبيب روماتيزم أو أخصائي أمراض كلى.
الأدوية
الوقاية
في حالة الإصابة بالحمى القرمزية، يخضع المرضى التاليون للاستشفاء الإلزامي:
- مع أشكال العدوى الشديدة والمتوسطة؛
- من مؤسسات الأطفال التي يقيم فيها الأطفال على مدار الساعة (دور الأطفال، دور الأيتام، المدارس الداخلية، المصحات، إلخ)؛
- من العائلات التي لديها أطفال تقل أعمارهم عن 10 سنوات ولم يصابوا بالحمى القرمزية؛
- من العائلات التي يوجد بها أشخاص يعملون في مؤسسات ما قبل المدرسة، وأقسام الجراحة والولادة، ومستشفيات وعيادات الأطفال، ومطابخ الألبان، إذا كان من المستحيل عزلهم عن الشخص المريض؛
- عندما لا يكون من الممكن توفير الرعاية المناسبة في المنزل.
يخرج المريض المصاب بالحمى القرمزية من المستشفى بعد تعافيه سريريًا، ولكن ليس قبل 10 أيام من ظهور المرض.
إجراءات قبول الأشخاص المصابين بالحمى القرمزية والتهاب اللوزتين في مؤسسات الأطفال
- يسمح للمتعافين من بين الأطفال الملتحقين بمؤسسات ما قبل المدرسة والصفين الأول والثاني من المدارس بدخولها بعد 12 يومًا من التعافي السريري.
- يجوز عزل الأطفال المصابين بالحمى القرمزية لمدة إضافية مدتها 12 يومًا من مؤسسات الأطفال المغلقة بعد خروجهم من المستشفى في نفس المؤسسة إذا كانت لديها ظروف عزل موثوق للمتعافين.
- يتم نقل المتعافين من مجموعة المهن المقررة إلى عمل آخر لمدة 12 يومًا من لحظة التعافي السريري، حيث لن يكونوا خطرين وبائيًا.
- لا يتم قبول المرضى المصابين بالتهاب اللوزتين نتيجة تفشي الحمى القرمزية، والذين تم تحديدهم خلال سبعة أيام من تاريخ تسجيل آخر حالة من الحمى القرمزية، في المؤسسات المذكورة أعلاه لمدة 22 يومًا من تاريخ مرضهم (كما هو الحال مع المرضى المصابين بالحمى القرمزية).
عند تسجيل حالات حمى قرمزية في مؤسسة ما قبل المدرسة، يتم عزل المجموعة التي يوجد بها المريض لمدة 7 أيام من لحظة عزل آخر مريض مصاب بالحمى القرمزية. قياس الحرارة وفحص البلعوم والجلد للأطفال والموظفين إلزامي في المجموعة. في حالة اكتشاف ارتفاع في درجة الحرارة أو أعراض مرض حاد في الجهاز التنفسي العلوي لدى أي من الأطفال، يوصى بعزلهم فورًا عن الآخرين. يخضع جميع الأشخاص الذين كانوا على اتصال بالمرضى والذين يعانون من أمراض التهابية مزمنة في البلعوم الأنفي للتطهير باستخدام توميسايد لمدة 5 أيام (شطف أو ري البلعوم أربع مرات في اليوم قبل الوجبات). في الغرفة التي يوجد بها المريض، يتم إجراء تطهير منتظم حالي بمحلول الكلورامين 0.5٪؛ يتم غلي الأطباق والبياضات بانتظام. لا يتم إجراء التطهير النهائي.
لا يُسمح للأطفال الملتحقين بصفوف ما قبل المدرسة والصفين الدراسيين الأولين، ممن لم يُصابوا بالحمى القرمزية وكانوا على اتصال بشخص مريض في المنزل، بالدخول إلى دار الحضانة لمدة 7 أيام من تاريخ آخر اتصال لهم بالشخص المريض. في حال اكتشاف التهابات تنفسية حادة (التهاب اللوزتين، التهاب البلعوم، إلخ)، يُفحص الأطفال بحثًا عن أي طفح جلدي ويُفصلون عن الدراسة (بعد إخطار الطبيب المختص). يُسمح لهم بالدخول إلى دار الحضانة بعد تعافيهم وتقديم شهادة علاج بالمضادات الحيوية. يُسمح لأصحاب المهن المُعتمدة الذين كانوا على اتصال بالشخص المريض بالعمل، ولكن يُوضعون تحت المراقبة الطبية لمدة 7 أيام للكشف الفوري عن الحمى القرمزية أو التهاب اللوزتين.


 [
[