
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
التامور
خبير طبي في المقال
آخر مراجعة: 04.07.2025

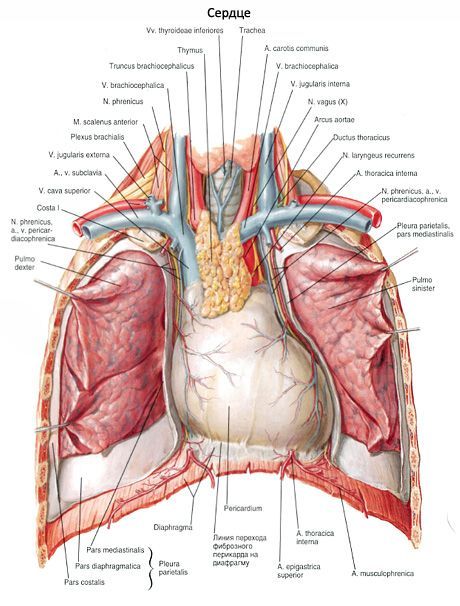
يفصل التامور (التأمور) القلب عن الأعضاء المجاورة، وهو كيس ليفي مصلي رقيق وكثيف وقوي يقع فيه القلب. يتكون التامور من طبقتين مختلفتين في البنية: الطبقة الليفية الخارجية والطبقة المصلية الداخلية. الطبقة الخارجية، التامور الليفي (التأمور الليفي)، تمر عبر غلافها الخارجي بالقرب من الأوعية الدموية الكبيرة للقلب (عند قاعدته). يتكون التامور المصلي (التأمور المصلي) من صفيحتين: الصفيحة الجدارية (lamina parietalis)، التي تبطن التامور الليفي من الداخل، والصفيحة الحشوية (lamina visceralis، s.epicardium)، التي تغطي القلب وهي غشاؤه الخارجي، التامور. تتداخل الصفائح الجدارية والحشوية في منطقة قاعدة القلب، في المكان الذي يندمج فيه التامور الليفي مع غلاف الأوعية الكبيرة: الشريان الأورطي والجذع الرئوي والوريد الأجوف. بين الصفيحة الجدارية للتامور المصلي من الخارج وصفيحة الحشوية (التامور) يوجد فراغ يشبه الشق - تجويف التامور (cavitas pericardialis)، الذي يحيط بالقلب من جميع الجوانب ويحتوي على كمية صغيرة من السائل، هذا السائل يرطب أسطح التامور المصلي ويضمن انزلاقها أثناء انقباض القلب. التامور المصلي هو صفيحة رقيقة تتكون من نسيج ضام ليفي كثيف غني بالألياف المرنة. من جانب تجويف التامور، يكون التامور المصلي مبطنًا بخلايا ظهارية مسطحة - الظهارة المتوسطة؛ تقع هذه الخلايا على الغشاء القاعدي. يتكون التامور الليفي من نسيج ضام ليفي كثيف يحتوي على نسبة عالية من ألياف الكولاجين.
التامور على شكل مخروط غير منتظم، قاعدته (القسم السفلي) ملتحمة بإحكام مع المركز الوتري للحجاب الحاجز، وفي الأعلى (عند قمة المخروط) يشمل الأقسام الأولية للأوعية الكبيرة: الشريان الأورطي الصاعد، والجذع الرئوي، والوريد الأجوف العلوي والسفلي والأوردة الرئوية. ينقسم التامور إلى ثلاثة أقسام. يتصل القسم القصي الضلعي الأمامي بالسطح الخلفي لجدار الصدر الأمامي بواسطة الأربطة القصية التامورية (الأربطة القصية التامورية). ويشغل المنطقة بين الجنبة المنصفية اليمنى واليسرى. أما القسم السفلي فهو حجابي، ملتحم مع المركز الوتري للحجاب الحاجز. ويُعد القسم المنصفي (الأيمن والأيسر) الأكثر أهمية من حيث الطول. من الجانبين الجانبيين ومن الأمام، يندمج الجزء المنصفي من التامور بإحكام مع غشاء الجنب المنصفي. على اليسار واليمين بين التامور والجنبة، يمر العصب الحجابي والأوعية الدموية التامورية الحجابية المجاورة. من الخلف، يجاور الجزء المنصفي من التامور المريء والجزء الصدري من الشريان الأورطي والأوردة المفردة ونصف المفردة، ويحيط به نسيج ضام رخو.
الجيوب التامورية
في تجويف التامور بينه وبين سطح القلب والأوعية الكبيرة توجد جيوب عميقة نوعًا ما - الجيوب الأنفية. أولاً وقبل كل شيء، هذا هو الجيب المستعرض للتامور (الجيب المستعرض للتامور)، الموجود في قاعدة القلب. في الأمام وفوقه يقتصر على القسم الأولي من الشريان الأورطي الصاعد والجذع الرئوي، وخلفه - بالسطح الأمامي للأذين الأيمن والوريد الأجوف العلوي. يقع الجيب المائل للتامور (الجيب المائل للتامور) على السطح الحجابي للقلب. وهو محدود بقاعدة الأوردة الرئوية اليسرى على اليسار والوريد الأجوف السفلي على اليمين. يتكون الجدار الأمامي لهذا الجيب من السطح الخلفي للأذين الأيسر، والخلفي - بواسطة التامور.
من الجدير تحديد الجيب الأنفي الأمامي السفلي، الواقع بين القص والأضلاع وبين الحجاب الحاجز. يتخذ هذا الجيب شكل قوس في التجويف الجبهي، وله شكل أخدود. يتميز هذا الجيب بعمقه، حيث قد يصل عمقه إلى عدة سنتيمترات. غالبًا ما يُلاحظ في هذا الجيب تراكمٌ مرضيٌّ للسوائل (مثل التهاب التامور). قد يتراكم الدم والإفرازات المصلية فيه، وقد يُلاحظ أحيانًا إفرازات صديدي-مصلية.
الجيب المستعرض مهمٌّ أيضًا. في الأمام، يكون هذا الجيب محصورًا بالغشاء المصلي. يتراوح طوله لدى البالغين بين 5 و9.8 سم. ويعتمد قطره على الجانب: في اليمين يتراوح بين 5 و5.6 سم، وفي اليسار يتراوح بين 3 و3.9 سم.
صُمم الجيب المستعرض لربط السطحين الأمامي والخلفي لغشاء التامور. يقع الجيب المائل في الأمام والأسفل. أحيانًا توجد طية انتقالية بين التامور والتامور، تتشكل منها طيات تشبه الشقوق.
معايير التامور
من الضروري أولاً معرفة معايير غشاء التامور لاستخلاص استنتاجات حول مدى عمله بشكل صحيح. قد تنشأ الأمراض نتيجةً لخلل في البنية أو الوظيفة، أو بسبب تجاوز بعض المؤشرات الفردية للمعيار. من المهم بشكل خاص معرفة معايير غشاء التامور عند إجراء الموجات فوق الصوتية والتصوير بالرنين المغناطيسي وغيرها من الدراسات الوظيفية. تجدر الإشارة إلى أن المعايير تختلف اختلافًا كبيرًا تبعًا للخصائص الفردية للجسم والعمر والجنس للمريض. تتجلى أهم الاختلافات في شكل غشاء التامور وموقعه.
يتراوح طول التامور في المتوسط بين 11.6 و16.7 سم. ويتراوح أقصى عرض عند القاعدة بين 8.1 و14.3 سم. ويتراوح طوله من الحافة الأمامية إلى الحافة الخلفية بين 6 و10 سم. ولا يتجاوز سمكه عادةً سم واحد. يكون التامور شفافًا لدى الأطفال، وقد يتغير لونه مع التقدم في السن. تجدر الإشارة أيضًا إلى أن أعلى مستويات المرونة والتمدد تُلاحظ في مرحلة الطفولة. أما لدى البالغين، فيكون التامور أقل مرونة، ولكنه يتحمل ضغطًا عاليًا (حتى ضغطين جويين).
السمات المرتبطة بالعمر في التامور
يتميز هيكل التامور ببعض السمات المرتبطة بالعمر. لذلك، ينمو القلب، وبالتالي التامور، لدى الأطفال، بوتيرة سريعة. يتجاوز حجم الأذين حجم البطينين بشكل ملحوظ. عند حديثي الولادة، يكون القلب مستديرًا، ولكنه يزداد طولًا تدريجيًا. كما أن قلب الطفل يتمتع بمرونة عالية. تتطور العوارض بشكل كبير لدى الأطفال من عمر سنة إلى 16 عامًا. تصل العوارض إلى أقصى نمو لها في مرحلة المراهقة، في عمر 17-20 عامًا تقريبًا. بعد ذلك، تخضع الشبكة الإسفنجية للتنعيم والتقويم التدريجي. ويظل نمط الشبكة في منطقة قمة القلب محفوظًا لفترة طويلة. ومن الجدير بالذكر أيضًا أن صمامات القلب لدى جميع الأطفال تتمتع بمرونة عالية، وتلمع شرفاتها بشكل جيد. في عمر 20-25 عامًا تقريبًا، تصبح شرفات الصمامات مضغوطة، وتصبح الحواف غير متساوية. في مرحلة البلوغ، يحتفظ القلب ببنية كثيفة ومرونة منخفضة.
مع التقدم في السن والشيخوخة، تحدث تغيرات ضمورية وتنكسية في القلب. وعلى وجه الخصوص، يحدث ضمور جزئي في العضلات الحليمية، مما يؤدي إلى اختلال في وظائف القلب والتأمور وأغشيته الأخرى. كما تتعطل وظيفة الصمامات.
التامور عند الأطفال
عند حديثي الولادة، يكون التامور كرويًا (مستديرًا)، ويحيط بالقلب بإحكام. حجم تجويف التامور ضئيل. تقع الحافة العلوية للتامور في مكان مرتفع جدًا، على طول الخط الواصل بين مفصلي القص والترقوة؛ بينما تُقابل الحافة السفلية الحافة السفلية للقلب. يكون التامور عند حديثي الولادة متحركًا، لأن الأربطة القصية التامورية التي تُثبت التامور عند البالغين تكون ضعيفة النمو. بحلول سن الرابعة عشرة، تُشبه حواف التامور وعلاقته بأعضاء المنصف تلك الموجودة عند البالغين.
يتميز هيكل التامور بخصائص معينة مرتبطة بعمر الشخص. على سبيل المثال، يختلف التامور عند الأطفال اختلافًا كبيرًا في بنيته وحالته الوظيفية عن قلب الشخص البالغ أو المسن. وبالتالي، يكون شكل القلب عند حديثي الولادة مستديرًا. يمكن أن يتقلب قطر قلب حديثي الولادة بين 2.7 و3.9 سم، ويبلغ متوسط طوله 3-3.5 سم. ويبلغ حجمه من الأمام إلى الخلف 1.7-2.5 سم. الأذينان أكبر بكثير من البطينين، مما يؤثر حتمًا على هيكل التامور. الأذين الأيمن أكبر بكثير من الأيسر. خلال السنة الأولى من العمر، ينمو القلب بسرعة كبيرة. يتجاوز طوله عرضه بشكل كبير؛ ينمو القلب بشكل أسرع بكثير في الطول منه في العرض.
يختلف حجم القلب باختلاف الأعمار. خلال السنة الأولى من العمر، ينمو القلب أسرع بكثير من غيره. في الوقت نفسه، تنمو الأذينان بسرعة، بينما تنمو البطينان ببطء. في الفترة من سنتين إلى خمس سنوات، لا يختلف معدل نمو الأذينين والبطينين، وينموان بنفس المعدل. بعد حوالي عشر سنوات، يبدأ الأذينان بالنمو بكثافة أكبر.
يبلغ وزن قلب المولود الجديد حوالي ٢٤ غرامًا، ويصل إلى حوالي ٥٠ غرامًا بنهاية السنة الأولى من عمره، أي أنه يتضاعف. وتستمر هذه النسب حتى يبلغ الطفل ١٦ عامًا.
تجدر الإشارة إلى أن السطح الداخلي لغشاء التامور، وخاصةً من جانب البطينين، مغطى بعوارض لحمية. تظهر هذه العوارض في عمر سنة تقريبًا وتستمر حتى عمر 16 عامًا.
يتميز قلب المولود الجديد بموقعه المرتفع وموقعه العرضي. في نهاية السنة الأولى من العمر، يُلاحظ انتقال من الوضع العرضي إلى الوضع المائل. في عمر 2-3 سنوات تقريبًا، يكون لدى الأطفال بالفعل وضع مائل للقلب. من المهم أيضًا أن تكون الحافة السفلية للقلب عند الأطفال في السنة الأولى من العمر أعلى بكثير من البالغين. وبالتالي، يوجد لدى طفل في السنة الأولى من العمر اختلاف في حدود قلب أحد الفراغات بين الضلوع. تقع الحافة الساحلية العلوية عند مستوى الفراغ بين الضلوع الثاني. يقع بروز قمة القلب في الفراغ بين الضلوع الرابع الأيسر. تقع القمة على طول الحافة اليمنى للقص، أو تمتد من 1 إلى 2 سم إلى اليمين. مع التقدم في العمر، تتغير نسبة السطح الأمامي للقلب إلى جدار الصدر.
يكون التامور عند حديثي الولادة مستدير الشكل وصغير الحجم. تجدر الإشارة إلى أن التامور مُثبت بإحكام على القلب. حافته العلوية مرتفعة نسبيًا (عند مستوى مفصلي القص والترقوة)، بينما تُطابق الحافة السفلية الحافة السفلية للقلب. تجدر الإشارة أيضًا إلى ارتفاع حركة التامور عند حديثي الولادة والأطفال في السنة الأولى من العمر، وهو ما يرتبط بضعف نمو الأربطة. يكتسب القلب شكلًا وحجمًا وبنيةً تُضاهي تلك التي لدى الطفل البالغ في سن الرابعة عشرة.
أوعية وأعصاب التامور
يشمل إمداد التامور بالدم الفروع التامورية للشريان الأورطي الصدري، وفروع الشريان التاموري الحجابي، وفروع الشرايين الحجابية العلوية. تتدفق أوردة التامور المجاورة للشرايين التي تحمل الاسم نفسه إلى الأوردة العضدية الرأسية، والأوردة المنفصلة، والأوردة النصفية المنفصلة. تتجه الأوعية اللمفاوية للتامور إلى العقد اللمفاوية الجانبية التامورية، وأمام التامورية، والأمامية، والخلفية في المنصف. أعصاب التامور هي فروع للعصبين الحجابي والمبهم، بالإضافة إلى الأعصاب القلبية العنقية والصدرية، وتمتد من العقد المقابلة في الجذعين الوديين الأيمن والأيسر.
أمراض التامور
هناك العديد من أمراض التامور، وتتميز جميعها بأعراض شديدة التنوع. غالبًا ما يكون مسار المرض حادًا. في معظم الحالات، تُعدّ أمراض التامور أمراضًا مصاحبة لأمراض أخرى في الجسم، بما في ذلك الأمراض الجهازية. في كثير من الأحيان، يُصاب المريض بأمراض مثل التهاب التامور، وهي حالة تُشارك فيها الأغشية المصلية للقلب في عملية الالتهاب. التهاب التامور هو مرض يُصيب التامور، حيث يُصاب القلب بالتهاب، وغالبًا ما يُصيب أغشية أخرى في الصدر.
التهاب التامور مرض التهابي حاد يصيب القلب. غالبًا ما يصاحب أمراضًا حساسية ومناعة ذاتية ومعدية مختلفة. العديد من أمراض التامور روماتيزمية أو سلية. عادةً ما تكون الأشكال الروماتيزمية جافة، بينما يصاحب الأشكال السلية إفرازات قيحية.
في الأمراض المصحوبة باضطرابات الدورة الدموية العامة، والنزيف، والنخر، غالبًا ما تتطور حالات مثل التهاب التامور المائي والتهاب التامور النصفي. وكما يوحي الاسم، يصاحب التهاب التامور المائي تكوّن وذمة مائية، بينما يتمثل العرض الرئيسي لالتهاب التامور النصفي في تراكم الدم. كما يُلاحظ التهاب التامور الكيلوسي (تراكم السائل الكيلوسي)، ويتطور ناسور.
يحدث التهاب التامور الرئوي في الأمراض الشديدة والإصابات الرضحية. يتكون تجويفٌ فاصلٌ يربط بين تجويف الصدر وتجويف القلب، ويدخل الهواء من الرئة المتضررة. يمكن أن تحدث هذه الحالة أيضًا على خلفية تمزق الرئة أو المريء أو المعدة أو التجويف. لا ينبغي الخلط بين التهاب التامور الرئوي وإصابة التامور نفسه، والتي غالبًا ما تسبب تراكم فقاعات الهواء في تجويف القلب. يمكن أن يتراكم الغاز في التامور أثناء تطور عمليات التعفن في تجويف القلب، وأثناء تحلل الإفرازات القيحية، والعمليات النخرية. هذه حالةٌ خطيرةٌ نوعًا ما.
الانْسِجامُ التَّأَمُّجيّ هو حالةٌ تتغلغل فيها فقاعات الهواء في كيس التامور. ومن أمراض التامور الشائعة الانْسِجامُ التَّأَمُّجيّ، أو داءُ السُّحْرَةِ التَّأَمُّوريّ، حيث يتراكم اللمف في تجويف القلب. وتتخذ هذه الانْسِجامُ التَّأَمُّجيّات شكل بقعٍ سوداء، تُشبه ذرات الفحم الأسود.
تشمل أمراض التامور أيضًا العيوب الخلقية، وهي أكثر شيوعًا لدى الرجال منها لدى النساء. كما تشمل الإصابات والأورام التي تصيب التامور. وكثيرًا ما تُلاحظ غزوات طفيلية، حيث يخترق الطفيلي التامور وينمو فيه.
تشوهات تطور التامور
تشمل تشوهات نمو التامور أشكالًا مختلفة من العمليات الضمورية. غالبًا ما تتطور هذه التشوهات على خلفية اضطراب أيضي عام، وخاصةً اضطراب أيض البروتين. كما يمكن أن يؤدي اضطراب أيض الملح والماء إلى ضمور، يليه نوبة قلبية. تُشكل السمنة أيضًا خطرًا على التامور، حيث تتكون طبقة ضخمة من الدهون أو الأنسجة تحت الجلد فيه، مما يمنع التامور من أداء وظائفه. يمكن أن يصل سمكها إلى 1-2 سم. أخطر هذه الترسبات هي الترسبات الدهنية على الجانب الأيمن من القلب.
تشمل التشوهات تكوّن المخاط في التامور. غالبًا ما تتطور هذه العمليات مع التقدم في السن. وترتبط بتسرب الرواسب الدهنية والمحتويات المصلية والإفرازات إلى التامور. يمكن أن تتطور هذه الحالة أيضًا على خلفية الهزال. في هذه الحالة، يكون المخاط هلاميًا. تدريجيًا، يتشبع التامور بالمخاط، ويتطور ضموره، حتى يصل إلى ضمور كامل، وقد يؤدي إلى الوفاة.
في حالة تلف التامور بسبب الطفيليات، قد تتكون أكياس طفيلية، وهي تجاويف مليئة بالمخاط وفضلات الطفيلي أو بيضه. تجدر الإشارة إلى أن هذه الأكياس تزداد حجمًا في أغلب الأحيان وتنضغط تدريجيًا. وبفعل هذا الضغط، تتعطل الدورة الدموية والعمليات الغذائية في الأنسجة المحيطة، مما يؤدي إلى تطور عمليات ضامرة وموت تدريجي للأنسجة. في هذه الحالة، قد يتكون نسيج ضام أو ليفي محل النسيج الانقباضي، الذي لا يؤدي الوظائف المنوطة بالتامور.
تختلف الأكياس الطفيلية عن الأكياس الطبيعية في إمكانية تكوّن حويصلات وليدة وأكياس سكوليكسية في تجويف الكيس. بعد موت الطفيليات الموجودة في التجويف، يتعرض الكيس للتكلس. تحدث عملية التكلس فجأة. أحيانًا، يتطور داء النوسجات، وهو عملية تكلس الأنسجة المحيطة.
كيس النسيج الضام، وهو ورم حميد، يتطور على مدى فترة طويلة. غالبًا، لا تتكون كيسات واحدة، بل عدة أكياس في تجويف القلب. في هذه الحالة، يتعطل تدفق الدم واللمف وسوائل الأنسجة بشكل حاد. من الأعراض المميزة لتطور كيس في التامور ضيق التنفس، والوذمة الشديدة، والزرقة.
يمكن اكتشافها أثناء فحص الأشعة السينية أو الموجات فوق الصوتية للقلب. تشمل أعراض تكوّن الكيس عادةً ألمًا شديدًا في منطقة القلب، بالإضافة إلى اضطراب حاد في الدورة الدموية، بما في ذلك الدورة التاجية، التي تضمن تبادل الدم في القلب. في كثير من الأحيان، عند تكوّن الكيس، تزداد حساسية الجسم للحساسية. وبالتالي، تُلاحظ كثرة الحمضات في الدم. غالبًا ما يكون التهاب الجنبة والتهاب المفاصل المتعدد من الأمراض المصاحبة. يقتصر علاج الكيس على التدخل الجراحي والطرق الجراحية. لا تتوفر طرق علاج دوائية. تجدر الإشارة إلى أنه لا يمكن إزالة سوى كيس واحد. في حالة وجود أكياس متعددة، لا يمكن إجراء هذه العملية.
Использованная литература


 [
[