
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
الأشعة السينية للفك للبالغين والأطفال
خبير طبي في المقال
آخر مراجعة: 03.07.2025
التصوير الشعاعي في الطب هو طريقة لدراسة الهياكل التشريحية للجسم للحصول على صور واضحة باستخدام الأشعة السينية على الورق أو الفيلم، والتي لا تتطلب اختراقًا للداخل. يصعب تصور التشخيص الحديث بدونه. تُمكّن الأشعة السينية للفك أطباء الأسنان وجراحة الوجه والفكين وجراحي التجميل من إجراء تشخيص دقيق ومراقبة العلاج.
تم تقديم التصوير الشعاعي الرقمي في منتصف الثمانينيات [ 1 ] ومع النمو المستمر في شعبيته فإنه يتنافس الآن مع التصوير الشعاعي التقليدي على الشاشة (SFR) في جميع التطبيقات الشعاعية. [ 2 ]
مؤشرات لهذا الإجراء
يسمح فحص المريض للطبيب بوضع افتراضات حول التشخيص، ولكن الأشعة السينية فقط هي التي ستعطي صورة دقيقة واختيار خوارزمية العلاج.
ومن مؤشرات تطبيقه:
- في طب الأسنان - مشاكل الأسنان، وأنسجة العظام، واللثة (تسوس الأسنان، والالتهابات، والخراجات، وأمراض اللثة، والأكياس وعمليات الورم، والتهاب العظم والنقي، وما إلى ذلك)، نتيجة للحشو، وتركيب الغرسات، وأطقم الفك، والأقواس؛
- في جراحة الوجه والفكين والجراحة التجميلية - تحديد مدى وطبيعة الضرر في الإصابات المختلفة، وتحسين المظهر.
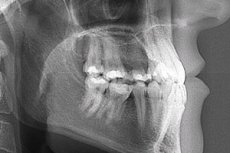
صورة بالأشعة السينية للفك لشخص بالغ
ماذا يكشف تصوير الفك بالأشعة السينية لدى البالغين؟ بالإضافة إلى التشخيصات السنية المذكورة، قد تشمل هذه العيوب عيوبًا مختلفة (كسور، شقوق، شظايا)، ونتوءات تصلب، ومناطق أنسجة ميتة، ونموات عظمية، وتغيرات مرضية أخرى.
إن الحاجة إلى الأشعة السينية أثناء الحمل (بسبب نقص الكالسيوم في هذه الفترة، تعاني الأسنان كثيراً) غالباً ما تسبب القلق بين الأمهات الحوامل اللواتي يشعرن بالقلق على صحة أطفالهن.
تتيح لك الأجهزة الحديثة إجراء فحص بالأشعة السينية بأمان تام. يعمل جهاز التصوير الشعاعي، المجهز بجهاز الأشعة السينية، على سن محدد بدقة، وهو منخفض الإشعاع، ويعرض صورة واضحة على الشاشة. ومع ذلك، يُنصح بالامتناع عن هذا الإجراء في الأشهر الثلاثة الأولى من الحمل.
صورة بالأشعة السينية لفك الطفل
على الرغم من قلة جرعات الإشعاع، إلا أن الأطفال الصغار حساسون جدًا للأشعة السينية، نظرًا لقرب أعضائهم الداخلية، لذا يُنصح بحماية أنفسهم وعدم إجراء العملية إلا بعمر 3-4 سنوات. يُنصح بإجراء تصوير الأسنان بالأشعة السينية البانورامية أو تصوير الأسنان التقويمي في عمر لا يتجاوز 5 سنوات.
متى يصبح تصوير الأطفال ضروريًا؟ بالإضافة إلى حالات الإصابات، يُستخدم هذا التصوير لمراقبة نمو الأسنان، وبزوغ الأسنان الدائمة، وتقويمها، والوقاية من أمراض أنسجة العظام، وتقييم حالة تجويف الفم.
تقنية أشعة الفك السينية
للحصول على صورة كاملة لحالة الفك، يلزم إجراء عدة إسقاطات. لذلك، تُجرى أشعة سينية للفك السفلي في الاتجاهين المباشر والجانبي. يُقدم الأول معلومات عامة، بينما يُظهر الثاني حالة الجانب المطلوب. تقنية الإجراء سهلة.
يتم الحصول على الإسقاط المباشر في وضع أفقي. يُوضع الشخص على بطنه ووجهه لأسفل، مع وضع طرف الأنف والجبهة على الكاسيت، وجهاز استشعار الأشعة السينية على جانب النتوء القذالي.
يُجرى الفحص الجانبي بالاستلقاء على الجانب، ويُوضع الكاسيت تحت الخد بزاوية طفيفة. أحيانًا، يلزم إجراء شق محوري (عرضي). في هذه الحالة، يستلقي المريض على بطنه، ويُسحب رأسه للأمام قدر الإمكان، ويُمسك الكاسيت من الرقبة والفك السفلي.
تتكون الأشعة السينية للفك العلوي من صورتين: الفم مغلق وأخرى مفتوح. يكون الجسم على البطن، والذقن وطرف الأنف ملامسين للشريط، والمستشعر عمودي عليه.
الأشعة السينية ثلاثية الأبعاد للفك
منذ أن وجد التصوير الشعاعي الرقمي تطبيقه في طب الأسنان، تم اقتراح العديد من التطبيقات الجديدة للتصوير الطبي، بما في ذلك تسجيل صور الأسنان، واكتشاف الآفات، وتحليل التئام العظام، وتشخيص هشاشة العظام، والطب الشرعي للأسنان. [ 3 ]
يتيح التصوير المقطعي المحوسب أو الأشعة السينية ثلاثية الأبعاد التقاط صورة عالية الجودة للفك في أي إسقاط، لإنشاء نموذج ثلاثي الأبعاد للفك. تتيح هذه الطريقة الحصول على مقطع افتراضي للأنسجة وفحص أي من طبقاتها، دون الحاجة إلى إجراءات جراحية مؤلمة.
لا يمكن تجنب هذا الإجراء عند التخطيط لترقيع العظام أو زرعها أو تكبير قاع الجيب الفكي.
الأشعة السينية البانورامية للفك
يُعد التصوير الشعاعي البانورامي حاليًا التقنية الأكثر استخدامًا خارج الفم في طب الأسنان الحديث، نظرًا لانخفاض تكلفته وبساطته ووفرة معلوماته وتأثيره البسيط على المريض. وبما أن هذه الطريقة الشعاعية تُتيح لطبيب الأسنان رؤية عامة للناتئ السنخي، واللقمات، والجيوب الأنفية، والأسنان، فإنها تلعب دورًا رئيسيًا في تشخيص تسوس الأسنان، وكسور الفك، وأمراض العظام الجهازية، والأسنان السليمة، والآفات داخل العظم.
يُسمى هذا النوع من الفحص بتصوير بانورامي للفك، وهو عبارة عن صورة دائرية بالأشعة السينية للفك. تُسمى المعلومات المُحصل عليها بهذه الطريقة بجواز سفر الأسنان. بالنسبة لطبيب الأسنان، يكشف هذا عن بيانات حول وجود تسوس الأسنان وموقعه، ويُقيّم أنسجة العظام لتحديد مدى ملاءمتها للزراعة، ويكشف عن التشوهات والالتهابات والحشوات رديئة الجودة.
يمكن عرض الصورة على شاشة، أو تكبيرها، أو تخزينها على وسيط تخزين، أو التقاطها كصورة فوتوغرافية. يتطلب التصوير البانورامي الناجح وضعًا دقيقًا للمريض وتقنية تصوير مناسبة. [ 4 ] تتطلب التقنية المناسبة أن يكون المريض في وضع مستقيم، مع امتداد الرقبة، وإمالة الكتفين، واستقامة الظهر، وضم القدمين. [ 5 ]
أشعة سينية للفك مع الأسنان اللبنية
في طب أسنان الأطفال، تُعدّ الأشعة السينية جزءًا لا يتجزأ من التشخيص. مع أن الأسنان اللبنية مؤقتة، إلا أنها تحتاج إلى علاج لتكوين أسنان دائمة سليمة.
عشية العلاج، تُجرى صورة بالأشعة السينية للفك مع وجود أسنان لبنية. تتيح هذه الصورة تحديد تشوهات الفك، والاختلافات في حالة نظام جذور الأسنان المؤقتة، ومراقبة عملية استبدالها بأسنان جذرية، وتشخيص عضة الأسنان، والخراجات، والآفات التسوسية.
عند فحص الأطفال، يُلجأ إلى التصوير بالأشعة السينية المُوجَّه (صورة لسن أو سنّين والأنسجة الرخوة المجاورة)، والأشعة البانورامية والأشعة السينية ثلاثية الأبعاد. هناك معايير زمنية مُحددة لهذا الإجراء. لذلك، يُمكن للأطفال ذوي الأسنان اللبنية إجراء تصوير بالأشعة السينية مرة كل سنتين، وللمراهقين ذوي الأسنان الدائمة مرة كل سنة إلى ثلاث سنوات.
إن استخدام الأشعة السينية للفك في تحديد العمر الشرعي مبرر نظرًا لعدم وجود مؤشر عمري موثوق آخر لتحديد العمر لدى البالغين. [ 6 ]، [ 7 ]
العلامات الشعاعية لالتهاب العظم والنقي في الفك
التهاب العظم والنقي هو عملية معدية تُصيب أنسجة العظام. في معظم الحالات، يحدث التهاب العظم والنقي في الفك نتيجة عدوى بؤرية مزمنة في أنسجة دواعم السن، على شكل التهاب دواعم السن والتهاب دواعم السن، وفي حالات أقل، نتيجة للصدمات.
يمكن أن ينتشر التركيز المعدي والالتهابي إلى عدة أسنان (محدودة)، أو يصيب منطقة تشريحية أخرى من الفك (بؤرية)، أو الفك بأكمله (منتشر).
في الوقت الحاضر، يتم تشخيص التهاب العظم والنقي بشكل رئيسي باستخدام التصوير الشعاعي البانورامي والتصوير الفموي والفحص التشخيصي السريري.
تظهر العلامات الشعاعية عادة بعد 8-12 يومًا من ظهور المرض وتسمح بالتمييز عن طريق التوزيع، بالإضافة إلى تحديد طبيعة تدمير أنسجة العظام. [ 8 ] ومع ذلك، في المرحلة المبكرة، بعد 4-8 أيام من ظهور التهاب العظم والنقي، قد لا يتم الكشف عن علامات مثل زيادة سمك الأم الجافية السنخية، والتغيرات التصلبية حول القناة السفلية، والتغيرات التصلبية في الفك العلوي، وتأكيد تكسر العظم وبنية العظام في الأشعة التشخيصية. [ 9 ]
أشعة سينية للفك مع وجود كسر
يُعدّ الضرر الرضحي للفك (انتهاك سلامته) نوعًا شائعًا نسبيًا من أمراض منطقة الوجه والفكين. ويُمكّننا التشخيص بالأشعة السينية فقط من تحديد وجودها، وتصنيفها حسب موقعها (الفك العلوي أو السفلي، أو جسمه فقط، أو مع وجود سن)، وطبيعة الضرر (أحادي، مزدوج، متعدد، أحادي الجانب، ثنائي الجانب)، وغيرها من العلامات المهمة.
لتصور الضرر، يتم استخدام الأشعة السينية في الإسقاط المباشر والجانبي، وفحص جناح العض داخل الفم، وإذا لزم الأمر، التصوير المقطعي (الخطي أو البانورامي).
تحدث كسور الفك السفلي في إصابات الوجه عادة عند الشباب الذين تتراوح أعمارهم بين 16 و30 عامًا. [ 10 ]، [ 11 ] وبالمقارنة مع العظام الكبيرة الأخرى في الجمجمة الحشوية، مثل العظم الوجني والفك العلوي، لوحظ أن الفك السفلي أكثر عرضة للكسر بشكل ملحوظ، حيث يمثل ما يصل إلى 70٪ من جميع كسور الوجه. [ 12 ]
علامات الأشعة السينية هي خط الكسر ونزوح الشظايا. يُجرى الفحص الأول لأغراض التشخيص، والثاني للتحقق بعد مطابقة شظايا العظام، ثم بعد أسبوع، ثم شهرين، ثم شهر ونصف، ثم شهرين إلى ثلاثة أشهر.
يتم وصف التصنيف التشريحي بشكل أفضل من قبل دينجمان وناتفيج، الذين قاموا بتعريف كسور الفك السفلي عند عظم الفك السفلي، وعظم الفك السفلي، والجسم، والزاوية، والفرع، والنتوء اللقمي، والنتوء الإكليلي، والنتوء السنخي. [ 13 ]
صورة بالأشعة السينية لالتهاب سمحاق الفك
التهاب السمحاق أو التهاب غشاء السمحاق غالبًا ما يكون موضعيًا في الفك السفلي. قد يحدث بسبب الإصابات، أو أمراض الأسنان، أو انتشار العدوى عبر مجرى الدم، أو المسارات اللمفاوية الناتجة عن عدوى سابقة (التهاب اللوزتين، والإنفلونزا، والالتهابات الفيروسية التنفسية الحادة، والتهاب الأذن). يمكن أن تكون هذه الحالة المرضية حادة ومزمنة. [ 14 ]
في حال اكتشاف علامات سريرية مميزة، يُنصح بإجراء تصوير بالأشعة السينية للفك. في الحالات الحادة، لا تكشف الأشعة السينية عن تغيرات في العظم، بل تكشف فقط عن بؤر خراج، وأكياس، وأنسجة حبيبية، مما يُشير إلى التهاب دواعم السن.
في حالة التهاب السمحاق المزمن، يظهر التصوير بالأشعة السينية أنسجة عظمية حديثة التكوين.
مضاعفات بعد العملية
لن يكون لهذا الإجراء أي عواقب أو مضاعفات غير مرغوب فيها إذا اتبعت المعايير المحددة، والتي على أساسها يتم حساب عدد جلسات الأشعة السينية الممكنة في السنة.
يجب ألا تتجاوز القيمة القصوى لإشعاع الأشعة السينية 1000 ميكروسيفرت. ويعني ذلك، عند تطبيق إجراءات محددة، 80 صورة رقمية، و40 رسمًا بانتوغرافيًا، و100 صورة بجهاز تصوير شعاعي.
بالنسبة للأطفال والنساء الحوامل، يتم تخفيض الأرقام إلى النصف.
المراجعات
وفقًا للمرضى، لا تُسبب أشعة الفك أي صعوبة أو انزعاج مُحدد. ويرى الأطباء أن هذه هي الطريقة التشخيصية الأكثر إفادة.

