
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
الورم الأرومي النخاعي في الفك
خبير طبي في المقال
آخر مراجعة: 04.07.2025
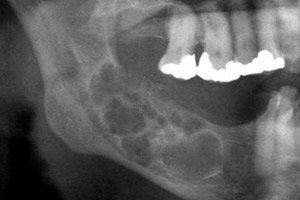
الورم المنشأ للأسنان - الورم المينا - ذو طبيعة ظهارية ويميل إلى النمو العدواني. الورم ليس خبيثًا، ولكنه قد يُسبب تلفًا في العظام، وفي حالات نادرة، قد ينتشر. العلاج جراحي: ويعتمد حجم العملية بشكل أساسي على مرحلة المرض. [ 1 ]
علم الأوبئة
يحدث الورم الأرومي المينا بنسبة متساوية تقريبًا لدى كل من الرجال والنساء. ويمثل حوالي 1% من جميع أورام الفم وحوالي 9-11% من أورام الأسنان. وهو عادةً ورم بطيء النمو ولكنه غزوي موضعي. [ 2 ] يتراوح متوسط أعمار المرضى بين عشرين وخمسين عامًا. ومن المحتمل أيضًا ظهور الورم في مرحلتي الطفولة والمراهقة، على الرغم من أن هذا يحدث بشكل أقل بكثير - فقط لدى 6.5% من المرضى الذين يعانون من أي أورام حميدة في منطقة الفك.
في الغالبية العظمى من الحالات، يؤثر الورم الأميني على الفك السفلي (80-85%)، وفي حالات أقل بكثير على الفك العلوي (15-20%):
- الآفة الأكثر شيوعا هي زاوية الفك السفلي والفرع؛
- في 20% من الحالات، يتأثر الجسم من جانب الأضراس الكبيرة؛
- في 10% من الحالات، تتأثر منطقة الذقن.
لدى النساء، يُعدّ الورم الأرومي المينا في الجهاز الأنفي والجيوبي أكثر شيوعًا، وهو يتشكل من تكاثر الظهارة السنية. يمكن أن يكون المرض متعدد التكيسات أو وحيد التكيسات، مما يتطلب تشخيصًا تفريقيًا دقيقًا مع التكيسات.
يتراوح معدل حدوث الأورام السنية المنشأ بين 0.8% و3.7% بين جميع الأورام التي تصيب منطقة الوجه والفكين. ومن بينها، تسود الأورام السنية (أكثر من 34%)، والأورام المينائية (حوالي 24%)، والأورام المخاطية (حوالي 18%). [ 3 ]
يُعد الورم الأرومي المينائي حميدًا في حوالي 96-99% من الحالات. ويُلاحظ الخباثة في 1.5-4% فقط من المرضى. [ 4 ]
الأسماء الأخرى لورم مينا الأسنان هي ورم مينا الأسنان الأدامانتوي، وورم مينا الأسنان الأدامانتيني (من كلمة مينا الأسنان - substantia adamantina).
الأسباب الأورام الأرومية النخاعية
لا يوجد إجماع بين المتخصصين حول أسباب تطور الورم الأرومي المينائي. يربط بعض العلماء هذا المرض بانتهاك تكوين جرثومة السن، بينما يربطه آخرون ببقايا الخلايا الظهارية السنية. ومع ذلك، لا توجد إجابة واضحة على سؤال أصل نمو الورم، وعوامل الخطر غير معروفة.
يأتي اسم الورم من مزيج من كلمتين إنجليزيتين: "amel" (مينا الأسنان)، و"blastos" (أساسات الأسنان). يتطور هذا المرض من ظهارة صفيحة الأسنان، ويتميز بنمو عدواني موضعي وارتفاع خطر تكراره. [ 5 ]
وُصف الورم لأول مرة من قِبل الدكتور كوزاك عام ١٨٢٧. وبعد حوالي ستين عامًا، وصف عالم آخر، وهو مالاسيز، مرضًا أطلق عليه اسم "الورم الأدامنتيني". ويُستخدم هذا المصطلح اليوم لوصف ورم عظمي خبيث أولي نادر. إلا أن اسم "الورم الأرومي المينائي" لم يُطرح للاستخدام الطبي إلا عام ١٩٣٠، ولا يزال يُستخدم حتى اليوم.
الورم المينا هو آفة حميدة حقيقية تتكون من ظهارة سنية متكاثرة مدمجة في النسيج الليفي.
طريقة تطور المرض
لم يُفهم سبب تطور الورم الأرومي المينائي بشكل كامل. يعتقد الخبراء أن نمو الورم يبدأ من البنى الخلوية لتجويف الفم، أو من جزر مالاسيه الظهارية، أو من بدايات الأسنان الزائدة، أو من التجمعات الخلوية المتناثرة في الصفيحة السنية والأكياس السنية.
في المقطع، يتميز الورم الأرومي المينائي بلون وردي-رمادي وبنية إسفنجية. يتكون بنيته الأساسية من نسيج ضام ليفي غني بخلايا مغزلية الشكل وفروع خيوط ظهارية سنية. بالقرب من كل خيط، توجد خلايا ظهارية أسطوانية، وعلى الجانب الداخلي، تجاورها هياكل مضلعة تتحول إلى نجمية.
بالإضافة إلى ذلك، لوحظت بُنى خلوية غير منتظمة التكوين، وهي الفارق الرئيسي بين الورم الأرومي المينائي وعضو المينا. تُلحق التكوينات الكيسية داخل الورم الضرر بالخلايا الظهارية، لذا لا تُلاحظ إلا الخلايا الطرفية الأسطوانية أثناء الفحص المجهري.
يتراوح حجم المناطق المدمرة في ورم الخلايا المينا من ثلاثة مليمترات إلى عدة سنتيمترات. في الحالات الشديدة، ينتشر الورم في جميع أنحاء جسم الفك. [ 6 ]
يتحدث الخبراء حاليًا عن عدة نظريات مسببة لظهور الورم الأرومي المينائي. من بين هذه النظريات، اثنتان فقط لهما أقوى مبرر:
- تشير نظرية أ. أبريكوسوف إلى أن تطور الورم يبدأ خلال فترة تكوين الأسنان في مرحلة عضو المينا. عادةً، بعد بزوغ الأسنان، يمر عضو المينا بتطور عكسي. ولكن في حالة وجود اضطرابات، يبقى محفوظًا ويتكاثر، مما يؤدي إلى تكوين ورم أرومي مينا الأسنان.
- تشير نظرية ف. برايتسيف ون. أستاخوف إلى وجود بقايا من الأنسجة الظهارية في العظام ودواعم السن (جزر مالياس). هذا الافتراض معقول، أولاً وقبل كل شيء، لأن الورم الأرومي المينائي يتميز بتنوع نسيجي كبير. بالإضافة إلى ذلك، عُثر على هياكل مينا مماثلة في الأورام لدى العديد من المرضى أثناء التشخيص.
هناك نظريات أخرى لم تُدرس بشكل كافٍ حتى الآن. على سبيل المثال، تُدرس فرضية تنسج النسيج الضام وافتراض تكاثر الخلايا الظهارية في الجيب الفكي.
الأعراض الأورام الأرومية النخاعية
العرض الرئيسي لورم الأرومة المينائية، والذي يستدعي استشارة طبية، هو عدم تناسق وتشوه شكل الفك، بدرجات متفاوتة من هذه الأعراض. غالبًا ما يظهر بروز أو تورم غريب في منطقة الفك. عندما يقع الورم على طول جسم الفك السفلي وفرعه، يُلاحظ تشوه في كامل الجزء السفلي الجانبي من الوجه.
يُمكّن جس الورم من اكتشاف وجود ضغط ذي سطح أملس أو متعرج. في المراحل المتأخرة، وفي ظل ترقق نسيج العظم، يُلاحظ انحناءه عند الضغط عليه بالأصابع. يبدو الجلد فوق الورم الأرومي النخاعي طبيعيًا، ولا يتغير لونه وكثافته، بل يتشكل بسهولة ويتحرك. يسمح فحص تجويف الفم بملاحظة أي خلل في تكوين الناتئ السنخي. [ 7 ]
إذا كنا نتحدث عن ورم أرومي مينا الفك العلوي، فقد يتأثر مظهره قليلاً، لأن الورم ينمو في الجيب الأنفي. ومع ذلك، يُلاحظ تشوه في سقف الحنك، وهناك احتمال كبير لانتشار الورم إلى تجويفي العين والأنف. [ 8 ]
بشكل عام، يمكن تمثيل الصورة السريرية بالأعراض التالية:
- الألم الذي يزداد مع بداية تلف أنسجة العظام؛
- تدهور حركة الفك؛
- أسنان فضفاضة، سوء محاذاة الأسنان؛
- صعوبة في البلع، المضغ، التثاؤب؛
- أصوات غير سارة أثناء حركة الفك السفلي، والتي تحدث بسبب ترقق الصفيحة القشرية؛
- تقرح، نزيف الأنسجة المخاطية في منطقة الورم؛
- لا يوجد استجابة من الغدد الليمفاوية تحت الفك السفلي.
إذا تطورت المضاعفات في شكل رد فعل التهابي صديدي، يتم ملاحظة العلامات المميزة لالتهاب العظم والنقي الحاد. [ 9 ]
في المرحلة الأولى من تكوّن الورم الأرومي المينائي، لا يشعر الشخص عادةً بأي إزعاج. يتطور الورم ببطء شديد، إذ يتجه نموه نحو تجويف الجيب الفكي العلوي. بعد حوالي ستة أشهر من هذا التطور التدريجي، يُمكن بالفعل ملاحظة أي خلل في تكوين الفك. يُصاب الفك باضطراب في المظهر، وتتأثر وظيفته. في منطقة تكوّن الورم الأرومي المينائي، يُلاحظ بروز مغزلي أملس أو درني، مما يُسبب تغييرًا في شكل الناتئ السنخي، وبالتالي ارتخاء أسنان المضغ.
نتيجةً للعمليات المرضية، يشعر المريض بألم ونقرة مزعجة أثناء حركة الفك السفلي في منطقة العظم الصدغي، مما يؤدي إلى مشاكل في مضغ الطعام وبلعه. [ 10 ]
مع ازدياد نمو الورم، يتطور رد فعل التهابي صديدي، مع احتمال تكوّن ناسور يؤدي إلى تجويف الفم. إذا لم يتلقَّ المريض رعاية جراحية مؤهلة حتى ذلك الوقت، يزداد خطر انتشار المرض لاحقًا إلى تجويفي العين والأنف.
في بعض الحالات، قد تظهر ناسورات ذات محتويات قيحية على الأنسجة المخاطية لتجويف الفم. يصعب التئام الجروح الناتجة عن خلع الأسنان. أثناء ثقب بؤرة الورم، تُعثر على مادة غروانية خفيفة وعكرة أو مادة صفراء، قد تحتوي على بلورات كوليسترول.
يميل الورم الميلانيني إلى الإصابة بالعدوى، لذا يجب عليك رؤية الطبيب في أقرب وقت ممكن. [ 11 ]
الورم الأرومي المينا عند الأطفال
في مرحلة الطفولة، يُصيب الورم الأرومي المينائي 6-7% من جميع أورام الفك الحميدة. ويُشخَّص هذا المرض غالبًا في سن 7 إلى 16 عامًا، مع تواجده السائد في منطقة فرع وزاوية الفك السفلي. ولا تزال أسباب هذا الورم مجهولة.
في المرحلة المبكرة من النمو، لا يُبدي الطفل أي شكوى. نادرًا ما تُلاحظ آلام تُقيّم على أنها ألم في الأسنان. في المراحل المتأخرة، تظهر صعوبة في التنفس الأنفي، وضعف في البصر، وسيلان للدموع، وتغيرات في حساسية الجلد على جانب الورم. زيارة الطبيب ضرورية، خاصةً بعد اكتشاف تشوهات في منطقة الوجه والفكين.
عند الأطفال، يُلاحظ خباثة الورم الأرومي المينائي في حالات نادرة للغاية - على سبيل المثال، مع العلاج غير الصحيح لفترات طويلة. العلاج جراحي حصرًا: يُزال الورم داخل الأنسجة السليمة (على بُعد ١٠-١٥ مم من الورم). [ ١٢ ]
إستمارات
يقسم الخبراء الورم الأميني إلى الأنواع التالية:
- ورم مينا صلب.
- الورم النخاعي الكيسي:
- أحادي الكيس؛
- متعدد الكيسات.
غالبًا ما يتم تمثيل الورم الأميني الفكي السفلي بمتغير متعدد التكيسات من الورم، والذي ينمو من جزيئات الظهارة السنية.
عند فحص الورم الصلب بالعين المجردة، يبدو كتكوين وردي رمادي فضفاض، مع مسحة بنية في بعض الأماكن. ويمكن الكشف عن الأكياس بالفحص المجهري. [ 13 ]
يحتوي الورم الأميلوبلاستومي الكيسي على تجويف واحد أو أكثر مترابط - جدرانه ناعمة أو ذات نتوءات خفيفة، مقسمة بطبقات من الأنسجة الرخوة مليئة بمحتويات بنية فاتحة أو غروانية. في عملية علم الأنسجة، تُكتشف في معظم الحالات مناطق مرتبة بشكل مشابه للورم الصلب.
وهكذا، في بنية الورم الأرومي المينائي، يمكن العثور على مناطق كثيفة وأخرى كيسية. ويعتقد بعض المتخصصين أن الأنواع المختلفة من المرض هي ببساطة مراحل مختلفة من تكوّن الورم. [ 14 ]
يحتوي النوع الكيسي على مناطق أكثر نسيجًا ونسيجًا سديًا أقل. يوجد عدد من التجاويف الكيسية بأحجام وتكوينات متفاوتة، بالإضافة إلى حواجز عظمية. يوجد داخل الأكياس سائل لزج، يحتوي أحيانًا على بلورات كوليسترول.
يُمثَّل الشكل الصلب من علم الأمراض بالستروما والبارنشيم، وله كبسولة. الستروما نسيج ضام يحتوي على شوائب وعائية وخلوية. أما البارنشيم فيتكون من خيوط من النسيج الظهاري، وهي عرضة للتكاثر. [ 15 ]
ورم مينا الأسنان في الفك العلوي نادر جدًا، ونادرًا ما يظهر كعيب في جدار الفك، ويرتبط بنمو الورم في تجويف الجيب الفكي العلوي. ومع ذلك، إذا حدث النمو في تجويف الأنف أو محجر العين، يُلاحظ خلل في تكوين الحنك الصلب والنتوء السنخي، ونزوح مقلة العين.
اعتمادًا على الخصائص المجهرية، يتم تقسيم الورم الأميني الفكي السفلي إلى الأنواع الفرعية التالية:
- الورم الميلاني الجريبي - يحتوي على بصيلات غريبة، أو جزر ظهارية، في السدى؛
- متعدد الأشكال - يحتوي على شبكة من الخيوط الظهارية؛
- شوكية - تتميز بتكوين الكيراتين في منطقة الخلايا السرطانية؛
- الخلايا القاعدية - لها خصائص مميزة لسرطان الخلايا القاعدية؛
- الخلية الحبيبية - تحتوي على حبيبات محبة للحمض في الظهارة.
عمليًا، يُكتشف النوعان الأولان من الأورام غالبًا: الشكل الجريبي والشكل متعدد الأشكال. يُصاب العديد من المرضى بمزيج من عدة متغيرات نسيجية في ورم واحد.
المضاعفات والنتائج
يُعد الورم الأرومي المينائي عرضة للانتكاس حتى بعد عدة سنوات من إزالته. في حوالي 1.5-4% من الحالات، من المحتمل أن يتحول الورم إلى ورم خبيث، والذي يتجلى في نموه المتسارع وإنباته في الأنسجة المجاورة.
تشمل العواقب المباشرة بعد الجراحة الألم والتورم، اللذين يزولان تلقائيًا في غضون أيام قليلة. يمكن أن ينتشر الألم إلى الفكين والأسنان والرأس والرقبة. إذا لم يختفِ الانزعاج خلال أسبوع، بل ازداد سوءًا، فعليك مراجعة الطبيب بالتأكيد. [ 16 ]
المضاعفات المحتملة الأخرى بعد الجراحة:
- العمليات الالتهابية؛
- التهاب العصب؛
- تنميل (خدر، فقدان حساسية الخدين واللسان والفكين)؛
- الأورام الدموية، خراجات الأنسجة الرخوة.
يمكن أن تتطور العمليات الالتهابية بسبب عدم كفاية المطهرات أو الرعاية غير المناسبة بعد الجراحة (على سبيل المثال، إذا دخل الطعام إلى الجرح).
يجب عليك استشارة الطبيب فورًا إذا:
- في غضون أيام قليلة لا يختفي التورم، بل يزداد؛
- يصبح الألم أكثر شدة وتصبح مسكنات الألم غير فعالة؛
- على مدار عدة أيام، ترتفع درجة حرارة الجسم؛
- وعلى خلفية فقدان الشهية يظهر الضعف العام والغثيان.
أثناء النمو، يُشوّه تكوّن الورم صف الأسنان والفك. وقد يتقيّح الورم الأرومي المينائي، ويتورّم الأنسجة الرخوة، وقد يتعقّد الأمر بتكوين ناسور. [ 17 ]
يُلاحظ التطور المتكرر لورم الخلايا المينا في شكل انتكاسة في 60% من الحالات بعد الكحت المحافظ، وفي 5% من الحالات - بعد الإزالة الجراحية الجذرية.
المضاعفات قبل الجراحة |
|
المضاعفات المبكرة بعد الجراحة |
|
المضاعفات المتأخرة |
|
التشخيص الأورام الأرومية النخاعية
يتم تشخيص ورم الخلايا المينا عن طريق فحص الأسنان والتصوير الشعاعي، الذي يكشف عن تغيرات مميزة في بنية العظام. يُنصح بإجراء فحص خلوي لتأكيد التشخيص. [ 18 ]
الاختبارات غير محددة ويمكن وصفها كجزء من التشخيص السريري العام:
- يتم إجراء فحص دم عام ثلاث مرات (قبل الجراحة، وبعد الجراحة، وقبل الخروج من المستشفى)؛
- ويتم أيضًا إجراء تحليل البول ثلاث مرات؛
- يتم إجراء فحص الدم الكيميائي الحيوي مرة كل 14 يومًا طوال فترة العلاج (مستويات البروتين الكلي والكوليسترول واليوريا والبيليروبين والكرياتينين وALT وAST)؛
- مخطط تخثر الدم؛
- علامات الورم SCC؛
- فحص الدم لمعرفة مستويات الجلوكوز.
بالإضافة إلى ذلك يتم إجراء فحص خلوي لعينة من سطح الورم.
يتم استخدام التشخيصات الآلية التالية للتعرف على الورم الميلانيني:
- التصوير الشعاعي (يوفر معلومات حول حجم الورم وحدوده وبنيته)؛
- التصوير المقطعي المحوسب (وهي طريقة أكثر دقة وتفصيلاً من التصوير الشعاعي)؛
- التصوير بالرنين المغناطيسي للفكين؛
- الخزعة (إذا كانت هناك صعوبات في التوصل إلى التشخيص النهائي)؛
- علم الخلايا، علم الأنسجة (لدراسة تركيب الورم، وتأكيد التشخيص).
يكشف الفحص النسيجي أن الورم الأرومي المينائي له بنية مشابهة لبنية عضو المينا. على محيط النموات الظهارية، توجد خلايا عمودية أو مكعبة طويلة تحتوي على نوى كبيرة مفرطة اللون، مع انتقال إلى هياكل خلوية متعددة الأوجه ومكعبة، ثم إلى الجزء المركزي - إلى هياكل خلوية نجمية الشكل. بين الخلايا الموزعة بشكل فضفاض، توجد أكياس بأحجام مختلفة، مليئة بمحتويات حبيبية أو متجانسة. [ 19 ]
قد تُغطى التجاويف الكيسية داخليًا بأنسجة طلائية حرشفية متعددة الطبقات. في هذه الحالات، يصف الطبيب خزعة استئصالية لفحص أنسجة الورم بأكمله.
قد يتكون نسيج الورم بشكل رئيسي من تركيبات أو خيوط من الخلايا الظهارية المسطحة، أو نموات من الخلايا متعددة السطوح والخلايا العمودية. أحيانًا يحتوي النسيج على خلايا ظهارية قاعدية، بالإضافة إلى نسيج غدي مغطى بظهارة عمودية. في حالات نادرة، يُلاحظ وجود بنية وعائية للورم. سدى الورم متطور بشكل جيد، وقد يوجد تليف زجاجي مع تكلس بؤري.
الصورة الشعاعية لورم الأرومة النخاعية دقيقة للغاية. المعيار الشعاعي المميز هو اختلاف درجات شفافية ظلال التجويف. يمكن أن تختلف مستويات شفافية التجاويف: من منخفضة إلى عالية. الجزء المركزي من الكيس يكون دائمًا شفافًا للغاية. في النوع الكيسي من ورم الأرومة النخاعية، يمكن اكتشاف كيس كبير واحد متمركز في منطقة زاوية الفك السفلي وفرعه، أو ورم كيسي متعدد. يتميز الكيس الكبير شعاعيًا بحدود واضحة للتكوين، وغالبًا ما يكون تخلخلًا عظميًا متجانسًا. في بعض الحالات، تبرز سن مطمورة على التجويف الكيسي، لكن تاجها يقع في الخارج بترتيبات أسنان مختلفة. تُظهر الأشعة السينية لورم كيسي متعدد وجود عدة أكياس بأقطار مختلفة، متجاورة (مثل "فقاعات الصابون"). تتميز التكوينات بتكوين دائري واضح، وأحيانًا بخطوط غير متساوية. قد تحتوي على سن مطمور. [ 20 ]
يُكتشف الورم الأرومي المينائي الصلب في الصور الشعاعية من خلال تخلخل عظمي غير متساوٍ ذي حدود واضحة نسبيًا. لدى بعض المرضى، تُوجد تجاويف كيسية بالكاد تُميز على خلفية التخلخل، مما يشير غالبًا إلى فترة انتقالية للورم من الورم الأرومي المينائي الصلب إلى الورم الأرومي الكيسي.
تشخيص متباين
يجب التمييز بين الورم الميلانيني والأمراض التالية:
- ورم الخلايا العظمية؛
- الأكياس السنية المنشأ؛
- خلل التنسج العظمي الليفي؛
- الساركوما ؛
- التهاب العظم والنقي المزمن (مع ورم صديدي).
إذا كان الورم يقع في الزاوية السفلية السفلية، فيجب تمييزه أيضًا عن الورم السني، والورم الوعائي الدموي، والورم الكوليسترولي، والورم الليفي، والورم الحبيبي الحمضي.
من الاتصال؟
علاج او معاملة الأورام الأرومية النخاعية
لا يُشفى ورم الأرومة المينائية إلا بالجراحة، أي بإزالة أنسجة الفك المتضررة من الورم. ويُحدد مدى التدخل الجراحي بناءً على موقع ومرحلة العملية المرضية. فكلما أُجريت العملية مبكرًا، قلّت الحاجة إلى إزالة البُنى. وإذا بلغ الورم حجمًا كبيرًا وانتشر إلى جزء كبير من العظم، فقد يلزم إزالة جزء من الفك، بل وحتى صف الأسنان بأكمله. ونظرًا لأن العملية تُجرى في منطقة الوجه، حيث يكون العامل الجمالي بالغ الأهمية، يُستكمل التدخل الجراحي بتصحيح الأنسجة والأعضاء المُزالة، أي إزالة العيب التجميلي الظاهر. [ 21 ]
بعد استئصال بؤرة الورم، يتم البدء بالعلاج الدوائي، بهدف منع المضاعفات بعد الجراحة وتكرار المرض.
يصف الجرّاح المضادات الحيوية بعد الجراحة. غالبًا ما يكون الأموكسيكلاف الدواء الأمثل نظرًا لفعاليته وقلة موانع استخدامه وآثاره الجانبية. تُؤخذ الأدوية بدقة وفقًا للخطة التي يصفها الطبيب.
في حالة حدوث الألم، تناول المسكنات والأدوية المضادة للالتهابات (على سبيل المثال، نيميسوليد)، بالإضافة إلى مكملات الفيتامينات لدعم الجهاز المناعي.
يتم عادة استخدام الكلورهيكسيدين، ومحلول الفوراسيلين، وميراميستين لشطف الفم.
خلال مرحلة إعادة التأهيل، من المهم اتباع نظام غذائي خاص. يجب أن يكون الطعام طريًا (ويفضل أن يكون سائلًا)، ودرجة حرارته مناسبة. يجب استبعاد التوابل الحارة، والملح والسكر، والمشروبات الغازية، والمشروبات الكحولية، والأطعمة النباتية النيئة من نظامك الغذائي. [ 22 ]
الأدوية
عند اختيار الأدوية، من الضروري الأخذ بعين الاعتبار موانع الاستعمال، ودرجة سمية الأدوية، والآثار الجانبية المحتملة، ومعدل اختراق الأنسجة الرخوة وفترة الإخراج من الجسم. [ 23 ] يمكن وصف الأدوية التالية:
- إيبوبروفين - تناول قرصًا واحدًا ثلاث مرات يوميًا لمدة ثلاثة أيام. قد يؤثر الاستخدام لفترة أطول سلبًا على الجهاز الهضمي.
- كيتانوف - يُؤخذ عن طريق الفم مرة واحدة أو بشكل متكرر، حسب شدة الألم، 10 ملغ لكل جرعة، حتى 3-4 مرات يوميًا. مدة العلاج لا تتجاوز خمسة أيام، مما يُساعد على تجنب الآفات التآكلية والتقرحية في الجهاز الهضمي.
- سولبادين - يُستخدم لتسكين الآلام الشديدة، 1-2 قرص ثلاث مرات يوميًا، مع فاصل زمني لا يقل عن 4 ساعات بين الجرعات. لا يُنصح بتناول الدواء لأكثر من خمسة أيام. مع الاستخدام المطول، من الممكن حدوث ألم في البطن، وفقر دم، واضطرابات في النوم، وتسرع في القلب.
- سيترين - لتخفيف التورم، تناول قرصًا واحدًا يوميًا مع الماء. عادةً ما يكون الدواء جيد التحمل، إلا أنه قد يسبب أحيانًا اضطرابات هضمية، وصداعًا، ونعاسًا، وجفافًا في الفم.
- أموكسيكلاف - في فترة ما بعد الجراحة، يُوصف ٥٠٠ ملغ مرتين إلى ثلاث مرات يوميًا، لمدة تصل إلى ١٠ أيام. الآثار الجانبية المحتملة: عسر الهضم، والصداع، والتشنجات، والحساسية.
- تسيفران (سيبروفلوكساسين) - يُوصف كجزء من العلاج بالمضادات الحيوية بجرعات فردية. تشمل الآثار الجانبية المحتملة الغثيان والإسهال وردود الفعل التحسسية.
- لينكومايسين مضاد حيوي من عائلة اللينكوساميد، يُؤخذ بجرعة ٥٠٠ ملغ ثلاث مرات يوميًا. قد يصاحب العلاج غثيان، وآلام في البطن، ونقص في كريات الدم البيضاء قابل للعكس، وطنين في الأذن. تزول هذه الآثار الجانبية تلقائيًا بعد انتهاء العلاج.
العلاج الطبيعي
يمكن استخدام العلاج الطبيعي بعد الاستئصال الجراحي للورم الأرومي المينائي لتسريع تعافي الأنسجة. وتُحقق نتائج جيدة من خلال:
- التأثير الكهربائي للترددات العالية جدًا في جرعة قليلة الحرارة أو غير حرارية، تستمر لمدة 10 دقائق، ستة إجراءات لكل دورة علاجية؛
- تقلبات تستمر لمدة 10 دقائق، في كمية ستة إجراءات (ثلاثة يوميا، والباقي مرة كل يومين)؛
- الليزر تحت الأحمر بمدة علاج تتراوح بين 15 إلى 20 دقيقة يومياً وبمعدل 4 جلسات؛
- علاج الليزر المغناطيسي بطول موجي 0.88 ميكرومتر، وقوة إجمالية 10 ميلي واط، وتحريض مغناطيسي من 25 إلى 40 ميلي تسلا، ومدة عمل 4 دقائق ودورة من ثماني جلسات.
في حال وجود أي تقرحات أو تغيرات ندبية في منطقة العملية، يُنصح بالعلاج بالموجات فوق الصوتية بشكل مستمر، لمدة جلسة تصل إلى 8 دقائق، ومساحة رأس 1 سم². تتراوح مدة العلاج بين 8 و10 جلسات.
العلاج بالأعشاب
كيف يمكن للأعشاب أن تساعد في علاج الورم الأرومي النخاعي؟ بعض النباتات تُخفف الألم وتُحفز جهاز المناعة، مما يُسرّع تجديد الأنسجة. ومن الفوائد الأخرى المعروفة للطب العشبي:
- قد يكون للأعشاب تأثيرات مضادة للأورام؛
- تحافظ العديد من النباتات على التوازن الحمضي القاعدي؛
- يتم امتصاص المستحضرات العشبية بشكل جيد حتى من قبل الكائن الحي الضعيف في أي مرحلة من مراحل المرض؛
- تعمل الأعشاب على تحسين قدرة الجسم على التكيف مع ظروف المعيشة الجديدة وتسهيل سير فترة ما بعد الجراحة.
يمكن استخدام النباتات الطبية مجففةً وطازجةً. تُستخدم في تحضير مشروباتٍ ومغليات. الأنواع التالية من الأعشاب مفيدةٌ في علاج ورم الأرومة النخاعية:
- الكاثارانثوس نبات شبه شجيري ذو فعالية مضادة للأورام. لتحضير الصبغة، خذ ملعقتين كبيرتين من أغصان وأوراق النبات، ثم أضف 250 مل من الفودكا، واحفظه في مكان مظلم لمدة 10 أيام، ثم صفِّه. تناول 5 قطرات قبل نصف ساعة من تناول الطعام، مع زيادة الجرعة يوميًا لتصل إلى 10 قطرات. مدة العلاج 3 أشهر. تحذير: النبات سام!
- الخطمي نباتٌ معروفٌ بفعاليته في طرد البلغم ومضادّ الالتهابات، وهو فعالٌ بنفس القدر في علاج مختلف أنواع الأورام. تُسكب ملعقةٌ كبيرةٌ من الجذمور المطحون في ترمسٍ مع 200 مل من الماء المغلي، ويُترك لمدة 15 دقيقة، ثم يُسكب في كوبٍ ويُبرّد في درجة حرارة الغرفة لمدة 45 دقيقة، ثم يُصفّى. يُؤخذ عن طريق الفم ثلاث مراتٍ يوميًا بعد الوجبات، بجرعة 50-100 مل، لمدة أسبوعين إلى ثلاثة أسابيع.
- العلم الحلو - يحتوي جذمور هذا النبات على تربينويد ذي تأثير مسكن ومُجدد. حضّر مغليًا بملعقة كبيرة من الجذر المطحون لكل 200 مل من الماء المغلي. تناول 50 مل يوميًا (مقسمًا على جرعتين).
- البرباريس - يحتوي على قلويد يُستخدم بنجاح لعلاج حتى الأورام الخبيثة. تُسكب جذور البرباريس وبراعمه الصغيرة (20 غ) في 400 مل من الماء المغلي، وتُغلى لمدة 15 دقيقة، ثم تُنقع لمدة 3-4 ساعات تقريبًا. يُصفى ويُرفع حجمه إلى 500 مل مع الماء المغلي. يُشرب 50 مل 4 مرات يوميًا.
- الخلود - ممتاز لتخفيف التشنجات وتخفيف الألم بعد العمليات الجراحية. لتحضير المنقوع، خذ 3 ملاعق كبيرة من النبات المطحون، واسكبه مع 200 مل من الماء المغلي، واتركه لمدة 40 دقيقة، ثم صفِّه. أضف 200 مل من الماء المغلي. تناول 50 مل ثلاث مرات يوميًا قبل نصف ساعة من الوجبات لمدة شهر.
- جذر الأرقطيون - له تأثير مضاد للأورام. يُؤخذ عن طريق الفم كمغلي (10 غرامات لكل 200 مل من الماء)، 100 مل مرتين يوميًا لمدة شهر.
- السدوم - يُحسّن مغلي ومشروب هذه العشبة عملية الأيض، ويُنشّط الجسم، ويُخفّف الألم، ويُوقف الالتهاب. حضّر مشروبًا من 200 مل من الماء المغلي و50 غرامًا من أوراق النبات الجافة والمطحونة. اشرب 50-60 مل يوميًا.
- الشوك - يمنع تفاقم الورم. يُحضّر المنقوع بنسبة ملعقة كبيرة من الأوراق لكل 200 مل من الماء المغلي. يُؤخذ 100 مل من المنقوع 3 مرات يوميًا.
- الآذريون - يُعزز امتصاص البؤر المرضية، وتنقية الدم، وشفاء الجروح. تناول ٢٠ قطرة من الصبغة الصيدلانية قبل ١٥ دقيقة من تناول الطعام (مع الماء) ثلاث مرات يوميًا لمدة شهر.
يجب أن يوافق الطبيب المعالج على استخدام النباتات الطبية. ولا يجوز استخدامها كبديل للعلاج التقليدي. [ 24 ]
العلاج الجراحي
يتكون العلاج من الاستئصال الجراحي للورم الأرومي المينائي. في حالة الالتهاب القيحي، يُجري الجراح تطهيرًا دقيقًا لتجويف الفم. يُستأصل الورم، وتُغسل جدرانه بالفينول: وهذا ضروري لبدء عمليات نخرية في عناصر الورم وإبطاء نموها. إذا أُجريت العملية في منطقة الفك السفلي، يُجرى أيضًا ترقيع العظام وتركيب أطقم أسنان مع ارتداء جهاز تقويمي مستمر. بعد انتهاء العملية، لا يُخاط التجويف لتقليل خطر تكرار نمو الورم. بدلًا من استخدام الغرز، يُستخدم سداد جراحي، مما يُعزز تكوين الظهارة لجدران التجويف. [ 25 ]
في الحالات المزمنة المعقدة، يُجرى خلع جزئي للفك (لفّ جراحي للفك على طول حافة تجويف المفصل، دون الحاجة إلى قطع العظم). وبدلًا من الجزء المُزال من الفك، تُزرع صفيحة عظمية باستخدام جهاز تقويم عظام خاص.
إذا كان إزالة الورم النخاعي مستحيلاً لسبب ما، أو إذا أصبح الورم خبيثًا، يتم وصف العلاج الإشعاعي. [ 26 ]
بعد الجراحة، يُوصف للمرضى الذين يخضعون لها جرعة من المضادات الحيوية، ويُقدم لهم أساسيات التغذية بعد الجراحة. يجب على المريض الامتناع عن تناول الأطعمة الصلبة أو الخشنة لعدة أسابيع، ويجب عليه المضمضة بمحلول خاص بعد كل وجبة. [ 27 ]
تتم عملية إزالة الورم الأميني على النحو التالي:
- إذا كان الورم موضعيًا في كتلة العظام، يتم إجراء استئصال جزئي للفك السفلي.
- إذا كان الورم الأرومي المينائي كبيرًا ويمتد إلى حافة الفك السفلي، فيُجرى استئصال كامل للفك السفلي. إذا كان الفرع مصابًا بضرر بالغ وتأثر الناتئ اللقمي، فهذا مؤشر على انفصال الفك السفلي ووصول الورم إلى حدود الأنسجة السليمة.
- ولمنع تكرار نمو الورم، يجب على الجراح أن يكون لديه فهم لمبادئ الأورام اللاأرومية والمضادة للأورام وأن يلتزم بها.
يتم علاج المريض في المستشفى لمدة أسبوعين تقريبًا، وبعدها يتم نقله إلى المراقبة الخارجية مع زيارة إلزامية للطبيب:
- خلال السنة الأولى بعد الجراحة – كل ثلاثة أشهر؛
- على مدى السنوات الثلاث المقبلة - مرة كل ستة أشهر؛
- ثم سنويا.
الوقاية
للوقاية من المضاعفات الالتهابية والكسور المرضية والأورام الخبيثة في مرحلة ما قبل الجراحة، من الضروري الكشف المبكر عن الورم الأرومي المينائي. يُنصح جميع المرضى، دون استثناء، بالعلاج المعقد باستخدام الأدوية المخففة للأعراض والعلاج بالمضادات الحيوية.
ولمنع النزيف خلال مرحلة التعافي بعد العملية الجراحية، من الضروري مراقبة جودة تخثر الدم ومؤشرات ضغط الدم.
يرتبط منع الآثار الجانبية المتأخرة ارتباطًا وثيقًا بالتشخيص المؤهل والنمذجة التصويرية المجسمة الأولية. ويُعتبر التدخل الجذري مع جراحة تجميل العظام اللاحقة، وتركيب الأطراف الاصطناعية والغرسات المحفزة، وجراحة تجميل محيط الجسم، وقياسات الأوعية الدموية الدقيقة للزرع، الخيار الأمثل.
توقعات
غالبًا ما يُشخَّص ورم الخلايا المينا في مراحل متأخرة من النمو، وذلك لعدم وضوح أعراض المرض بشكل كافٍ وضيق انتشاره. يتمثل الخيار العلاجي الرئيسي للورم في إزالته فورًا مع إعادة بناءه لاحقًا (إن أمكن).
العامل الأساسي للتشخيص الإيجابي هو التشخيص المبكر للمرض والعلاج المؤهل في الوقت المناسب، بما في ذلك الإزالة الجراحية، أو التخثر الكيميائي أو الكهربائي، أو العلاج الإشعاعي، أو مزيج من الجراحة والإشعاع.
تعتمد النتيجة النهائية للتعافي بعد الجراحة على حجم وطبيعة العلاج المُجرى، بما في ذلك الجراحة. على سبيل المثال، يؤدي الإزالة الجذرية للفك السفلي إلى ظهور عيوب تجميلية جسيمة، بالإضافة إلى ضعف في وظائف الكلام والمضغ. [ 28 ]
يُعدّ تصحيح وظيفة الفك الهدف الرئيسي لإعادة تأهيل المرضى الذين خضعوا لتدخلات جذرية. ولهذا الغرض، تُجرى جراحة تجميل العظام الأولية أو المتأخرة، مع تركيب أطقم أسنان اصطناعية لاحقة. ويُحدد جراح الوجه والفكين نطاق هذه العملية.
في الوقت الحاضر، لم يتم تطوير أساليب تركيب أطقم الأسنان الفردية بعد إزالة الورم الأميني من المريض بشكل كافٍ، على الرغم من حقيقة أن استعادة تكوين الوجه ووظيفة الفك هي نقطة مهمة في إعادة التأهيل الاجتماعي والطبي.

