
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
التهاب التأمور النضحي
خبير طبي في المقال
آخر مراجعة: 12.07.2025
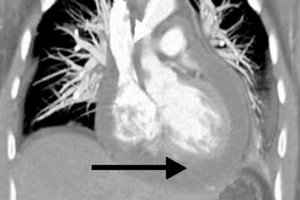
من بين المضاعفات المحتملة العديدة لأمراض القلب والأوعية الدموية، يحتل التهاب التامور مكانة خاصة - وهي أمراض لا تصاحبها دائمًا أعراض سريرية واضحة، ولكنها غالبًا ما تشكل تهديدًا لصحة وحياة المريض. أحد هذه الأشكال الخطيرة من الأمراض هو التهاب التامور النضحي، حيث يتراكم حجم زائد من السوائل في الفراغ بين طبقات الغشاء القلبي الخارجي الملتهب. في الشخص السليم، يكون هذا الحجم في حدود 25 مل، ومع التهاب التامور يتضاعف عشرة أضعاف أو أكثر. يؤدي الامتلاء السريع للفراغ إلى ضغط طبقة العضلات، وهي حالة تهدد الحياة وتتطلب رعاية طبية طارئة. مع التراكم البطيء للسوائل، يُلاحظ ركود، ويزداد فشل الدورة الدموية. [ 1 ]
علم الأوبئة
في معظم المرضى، يصبح التهاب التامور النضحي أحد المضاعفات أو إحدى علامات اضطراب قلبي وعائي أو حشوي آخر؛ وفي حالات نادرة فقط يصبح مرضًا مستقلاً.
بغض النظر عن مصدره، يُصنف التهاب التامور النضحي ضمن الأمراض الخطيرة (التي غالبًا ما تُهدد الحياة). ووفقًا للإحصاءات المرضية، يُكتشف المرض (سواءً كان موجودًا أو موجودًا وقت وفاة المريض) في حوالي 5% من الحالات. إلا أن معدل التشخيص مدى الحياة أقل بكثير، ويعود ذلك أساسًا إلى بعض الصعوبات التشخيصية.
يعاني المرضى من الذكور والإناث من الانصباب التاموري بمعدلات متساوية تقريبًا.
يمكن أن يحدث الانصباب التاموري في جميع الأعمار والفئات السكانية. يعتمد السبب الرئيسي للانصباب على الخصائص الديموغرافية مثل العمر والجغرافيا والأمراض المصاحبة. البيانات حول انتشار ومعدل حدوث الانصباب التاموري نادرة. التهاب التامور الفيروسي المسبب للانصباب هو السبب الأكثر شيوعًا في البلدان المتقدمة. في المناطق النامية، يكون الانصباب التاموري الناتج عن المتفطرة السلية شائعًا جدًا. المسببات البكتيرية والطفيلية أقل شيوعًا. من بين الانصباب التاموري غير الالتهابي، يمكن أن تسبب الأورام الخبيثة المتعددة انصباب التامور. في المرضى الذين يعانون من انصباب التامور، تمثل الأورام الخبيثة 12٪ إلى 23٪ من حالات التهاب التامور. في المرضى المصابين بفيروس نقص المناعة البشرية، تم الإبلاغ عن انصباب التامور في 5٪ إلى 43٪، اعتمادًا على معايير الإدراج، مع وجود انصباب متوسط إلى شديد لدى 13٪. وفقًا لدراسة أجريت على مرضى الأطفال، كانت الأسباب الرئيسية لالتهاب التامور هي جراحة القلب (54٪)، والأورام الخبيثة (13٪)، والكلى (13٪)، والتهاب التامور مجهول السبب أو الفيروسي (5٪)، والروماتيزم (5٪). وانصباب التامور عند الأطفال. [ 2 ]، [ 3 ]، [ 4 ]
الأسباب التهاب التأمور النضحي
التهاب التامور النضحي هو في أغلب الأحيان نتيجة أكثر من كونه سببًا رئيسيًا: يتطور المرض استجابة لالتهاب المصليات الموجود أو أمراض أخرى مصحوبة بتلف التامور.
وفقًا للعامل السببي، يتم التمييز بين التهاب التامور النضحي المعدي (المحدد وغير المحدد)، والتهاب التامور غير المعدي (المناعي، والميكانيكي، والتسمم)، والتهاب التامور مجهول السبب (بدون سبب معروف). [ 5 ]
الشكل غير المحدد من التهاب التامور المعدي يحدث في أغلب الأحيان بسبب:
- المكورات (العقديات أو العنقودية أو المكورات الرئوية)؛
- العدوى الفيروسية (فيروس الانفلونزا، الفيروس المعوي).
- يمكن أن يحدث شكل محدد من التهاب التامور بسبب مسببات الأمراض التالية:
- السل، داء البروسيلات؛
- حمى التيفوئيد، التولاريميا؛
- العدوى الفطرية، داء الديدان، داء الريكتسيا.
يحدث التهاب التامور النضحي ذو المنشأ السلي عندما تدخل المتفطرات إلى التامور مع تدفق اللمف من العقد اللمفاوية في المنصف والقصبة الهوائية والشعب الهوائية. يمكن أن يحدث الشكل القيحي من المرض كمضاعفات للتدخلات الجراحية التاجية، وكذلك مع الآفات المعدية والالتهابية في الشغاف، والعلاجات المثبطة للمناعة، ومع الفتح التلقائي لخراج رئوي. [ 6 ]
غالبًا ما يكون النوع غير المُعدي من التهاب التامور النضحي مجهول السبب، أي أنه لا يمكن تحديد سبب حدوثه. إذا تم تحديد السبب، فغالبًا ما يكون:
- حول الآفات الخبيثة في التامور (على وجه الخصوص، حول الورم المتوسطة)؛
- حول الغزوات والنقائل في سرطان الرئة، وسرطان الثدي، والليمفوما أو سرطان الدم؛
- حول أمراض النسيج الضام (الروماتيزم، الذئبة الحمامية الجهازية، وما إلى ذلك)؛
- حول ردود الفعل التحسسية (مرض المصل)؛
- حول مرض البولينا المصاحب للفشل الكلوي المزمن؛
- حول الضرر الإشعاعي الذي يلحق بأعضاء المنصف؛
- حول المرحلة المبكرة من احتشاء عضلة القلب؛
- حول انخفاض وظيفة الغدة الدرقية؛
- حول اضطرابات التمثيل الغذائي للكوليسترول. [ 7 ]
عوامل الخطر
يوجد دائمًا حجم صغير من الانصباب في تجويف التامور. وهذا ضروري لضمان الانزلاق أثناء انقباضات القلب. ويحدث زيادة في هذا الحجم نتيجةً للتفاعل الالتهابي وزيادة نفاذية الأوعية الدموية. ومع تطور الحالة المرضية، تعجز الطبقات المصلية عن امتصاص الانصباب الزائد، الذي يدخل بمعدل متسارع، فيرتفع مستواه بسرعة. [ 8 ]
التهاب التامور النضحي هو التهاب ثانوي في الغالب، لأنه عبارة عن مضاعفات لأمراض وحالات مرضية أخرى:
- الأمراض المعدية الشديدة؛
- اضطرابات المناعة الذاتية؛
- العمليات التحسسية؛
- الإصابات الرضحية (الصدمات الحادة والجروح النافذة)؛
- تأثيرات الإشعاع؛
- أمراض الدم؛
- عمليات الورم؛
- احتشاء عضلة القلب؛
- الاضطرابات الأيضية؛
- عمليات القلب؛
- قصور في وظائف الكلى.
طريقة تطور المرض
قد يتفاوت ضعف إمداد التامور بالدم في التهاب التامور النضحي، وذلك بدرجات متفاوتة، تبعًا لكمية السائل المتراكم، ومعدل التراكم، ومدى تكيفه مع ضغط وريقة التامور الخارجية. فإذا دخل السائل تدريجيًا، يكون لدى وريقة التامور الوقت الكافي للتكيف والتمدد: إذ يتغير الضغط داخل التامور بشكل طفيف، ويتم تعويض الدورة الدموية داخل القلب لفترة طويلة. وقد تتراكم لدى مرضى التهاب التامور النضحي كميات متفاوتة من الإفرازات - من 400-500 مل إلى 1.5-2 لتر. وكلما زاد حجم هذا السائل، زاد الضغط على الأعضاء والنهايات العصبية القريبة من القلب. [ 9 ]
إذا تراكمت الإفرازات بكميات كبيرة خلال فترة زمنية قصيرة، فإن التامور لا يملك الوقت للتكيف، ويزداد الضغط في الفراغ التاموري بشكل كبير، ويتطور أحد المضاعفات - الانسداد القلبي. [ 10 ]
قد يُعاد تنظيم السائل في التهاب التامور النضحي لاحقًا، فيُستبدل بحبيبات. تُسبب هذه العمليات سماكة التامور: إما أن يبقى الفراغ قائمًا أو يُمحى. [ 11 ]
الأعراض التهاب التأمور النضحي
أول وأهم أعراض التهاب التامور النضحي هو ألم الصدر، الذي يشتد عند الشهيق العميق. يظهر الألم فجأةً وحادًا، أحيانًا كأزمة قلبية. يخف ألم المريض قليلًا عند الجلوس.
خصائص الألم في التهاب التامور النضحي:
- يبدأ فجأة ويستمر لفترة طويلة (أحيانًا لا يختفي خلال عدة أيام)؛
- تقع خلف القص أو إلى اليسار قليلاً؛
- ينتشر إلى الذراع الأيسر، وعظمة الترقوة، والكتف، ومنطقة الرقبة، والنصف الأيسر من الفك السفلي؛
- لا يختفي بعد تناول النتروجليسرين؛
- يزداد مع الاستنشاق أو السعال أو البلع؛
- يزداد الأمر سوءًا في الوضع الأفقي، وخاصة عند محاولة الاستلقاء على ظهرك؛
- تنخفض عند الجلوس والانحناء إلى الأمام.
الحمى أقل شيوعا.
من المهم فهم أن التهاب التامور النضحي غالبًا ما يحدث بالتزامن مع أمراض قلبية أخرى، وخاصةً احتشاء عضلة القلب. لذلك، قد تتوسع الصورة السريرية مع مراعاة مرض أو حالة حادة أخرى، مما يُعقّد التشخيص بشكل كبير.
العلامات الأولى
مع تراكم الإفرازات في التامور، تظهر علامات ضغط على عضلة القلب والجهاز التنفسي. الأعراض الأكثر شيوعًا هي:
- ألم صدر؛
- الفواق المستمر؛
- شعور غير مبرر بالقلق؛
- السعال المستمر؛
- صوت أجش؛
- الشعور بنقص الهواء؛
- صعوبة في التنفس عند الاستلقاء؛
- الاكتئاب الدوري للوعي.
يشبه ألم الصدر أحيانًا الذبحة الصدرية أو النوبة القلبية أو الالتهاب الرئوي:
- يزداد مع النشاط البدني والاستنشاق والبلع؛
- يختفي عند الانحناء للأمام في وضعية الجلوس؛
- يبدأ فجأة ويستمر لفترة طويلة؛
- قد تكون شدتها مختلفة؛
- قد ينتشر إلى الطرف العلوي الأيسر والكتف ومنطقة الرقبة.
وضع المريض المصاب بالتهاب التامور النضحي
عادةً ما يجلس مريض التهاب التامور النضحي إلى الأمام قليلاً، مما يُخفف الألم. كما تُلفت الانتباه علامات خارجية أخرى:
- الجلد شاحب، والأصابع زرقاء اللون؛
- ينتفخ الصدر، وتنتفخ الأوردة في الرقبة (لا تنهار عند الاستنشاق)؛
- ضربات القلب متكررة وغير منتظمة، ضربات القلب غير قابلة للكشف أو ضعيفة؛
- تضعف أصوات القلب عند الاستماع إليها؛
- يزداد الاستسقاء ويتضخم الكبد.
إستمارات
اليوم، يتم قبول التصنيف التالي لالتهاب التامور بشكل عام:
- وفقا للخصائص السببية:
- التهاب التامور البكتيري؛
- التهاب التامور المعدي والطفيلي؛
- التهاب التامور غير المحدد.
- وفقا للخصائص المرضية والشكلية:
- لاصق مزمن؛
- انقباض مزمن؛
- التهاب التامور غير الالتهابي ( التهاب التامور المائي ، التهاب التامور الكيلوسي)؛
- غشاء التامور الدموي.
- حسب طبيعة التدفق:
- التهاب التامور النضحي الحاد؛
- التهاب التامور النضحي المزمن.
يستمر التهاب التامور الحاد أقل من ستة أسابيع، والمزمن لأكثر من ستة أسابيع. يتطور الشكل الحاد على خلفية عملية معدية، أو يصبح أحد مضاعفات تسمم الدم، أو السل، أو الروماتيزم، إلخ. يؤثر التفاعل الالتهابي على وريقات التامور الخارجية والداخلية. غالبًا ما تحدث المراحل الأولية من المرض دون أعراض نضحية، مثل التهاب التامور الجاف، ولكن يتطور التهاب التامور النضحي لاحقًا.
إذا لم يتم علاج الشكل الحاد في الوقت المناسب، فإنه يصبح مزمنًا ، حيث تتكاثف وريقات التامور وتلتصق ببعضها البعض: تتشكل عملية لاصقة نضحية.
التهاب التامور النضحي اللاصق يُسمى أيضًا "اللاصق". ويُعتبر هذا التقسيم شرطيًا. يشير هذا الاسم إلى إحدى نتائج التهاب التامور، حيث تُلاحظ ظواهر متبقية على شكل نتوء التصاق بين وريقات التامور، أو بين التامور والأعضاء المجاورة. أحيانًا تتراكم بلورات الكالسيوم في التامور المتصلب، ويبدأ التكلس.
المضاعفات والنتائج
قد يتمثل انصباب التامور في رشح (التهاب التامور المائي)، أو إفرازات، أو سائل صديدي (التهاب التامور القيحي)، أو دم (التهاب التامور الدموي). وتُعدّ الكميات الكبيرة من الإفرازات سمةً مميزةً للأورام، والسل، وأشكال التهاب التامور اليوريمية أو الكوليسترولية، والديدان الطفيلية، والوذمة المخاطية. وغالبًا ما لا يُظهر الانصباب المتزايد تدريجيًا أي أعراض، ولكن مع التراكم السريع للإفرازات، قد يحدث انصباب قلبي.
الانسداد القلبي هو مرحلة من مراحل فقدان التوازن في انضغاط القلب، حيث يتراكم السائل في التجويف التاموري مع زيادة الضغط فيه. يصاحب الانسداد الجراحي ارتفاع سريع في الضغط، وفي حالة حدوث رد فعل التهابي، يستمر هذا الارتفاع لعدة أيام أو أسابيع.
قد يُسبب الضغط الموضعي ضيقًا في التنفس، وصعوبة في البلع، وبحة في الصوت، وفواقًا، أو غثيانًا. تكون أصوات القلب "بعيدة". عند ضغط قاعدة الرئتين، يُلاحظ خشونة تحت لوح الكتف الأيسر. مع بداية الدَكاك، يظهر انزعاج داخل الصدر، وضيق في التنفس، وتسارع في التنفس بسبب الإجهاد مع تحوله إلى ضيق في التنفس، ويحدث سعال، وقد يفقد المريض وعيه بشكل دوري.
في المقابل، يمكن أن يصبح انضغاط القلب معقدًا بسبب الفشل الكلوي، وصدمة الكبد، ونقص تروية المساريقا، وكثرة الأعضاء البطنية.
في حالة ظهور صعوبات في التشخيص، يتم إجراء فحص التامور، تنظير التامور، خزعة التامور والنخاب (يتم استخدام تفاعل البوليميراز المتسلسل، والكيمياء المناعية، والكيمياء المناعية النسيجية).
التشخيص التهاب التأمور النضحي
يتم تشخيص التهاب التامور النضحي على أساس المعلومات التي تم الحصول عليها أثناء الفحص البدني والمختبر والتشخيصات الآلية.
يتضمن الفحص الطبي الاستماع إلى القلب باستخدام سماعة طبية. في حالة التهاب التامور النضحي، يُلاحظ بروز طفيف في السطح الأمامي للصدر ووذمة طفيفة في منطقة التامور، وضعف أو فقدان النبض القمي، وامتداد حدود الخشونة القلبية النسبية والمطلقة، وخشونة صوت القرع. يُشار إلى بداية المضاعفات - انصباب القلب - بارتفاع الضغط الوريدي المركزي، وانخفاض الضغط الشرياني، وزيادة معدل ضربات القلب مع اضطراب مؤقت في نظم القلب، ونبض متناقض. [ 12 ]
يتم إجراء التحليلات في الجانب التشخيصي العام:
- فحص الدم العام (احتمال زيادة عدد الكريات البيضاء، زيادة سرعة ترسيب كريات الدم الحمراء، علامات التهاب التامور الثانوي)؛
- تحليل البول العام (علامات متلازمة الكلى والفشل الكلوي).
تم تشخيصه أيضًا:
- إلكتروليتات الدم؛
- إجمالي البروتين والكسور؛
- يوريا الدم؛
- مستوى الكرياتينين ومعدل الترشيح الكبيبي؛
- AST، ALT، البيليروبين (الكلي، المباشر)؛
- طيف الدهون؛
- مخطط تخثر الدم؛
- مخطط المناعة؛
- علامات الورم؛
- فحص PCR لمرض السل في الدم؛
- الأجسام المضادة للنواة؛
- عامل الروماتويد؛
- هرمونات الغدة الدرقية؛
- اختبار البروكالسيتونين.
يتضمن التشخيص الآلي الإجراءات التالية:
- تصوير الصدر بالأشعة السينية؛
- تخطيط صدى القلب، تخطيط كهربية القلب؛
- ثقب التامور
يُنصح بإجراء التصوير بالأشعة السينية عند الاشتباه بالتهاب التامور لتقييم مستوى الإفرازات في تجويف التامور. قد يبدو ظل القلب متضخمًا إذا كانت هناك كمية كبيرة من السوائل في التجويف. مع حجم انصباب صغير نسبيًا، قد لا يشير التصوير بالأشعة السينية إلى وجود مرض. بشكل عام، تشمل العلامات الشعاعية لالتهاب التامور النضحي تضخم الظل وتنعيم محيط القلب، وضعف النبض، وتغيرًا في شكل العضو (مثلث - إذا كان الانصباب المزمن موجودًا لفترة طويلة). للتوضيح، قد يُوصف التصوير المقطعي المحوسب متعدد اللوالب، والذي عادةً ما يؤكد وجود سائل مرضي وسماكة طبقات التامور. [ 13 ]
يظهر التهاب التامور النضحي في تخطيط كهربية القلب بانخفاض في سعة جميع الأسنان. وبإجراء تصوير إضافي بالموجات فوق الصوتية للقلب (تخطيط صدى القلب)، يُمكن تحديد محدودية حركة القلب بسبب السوائل. [ 14 ]، [ 15 ]
يُجرى ثقب التامور مع فحص أعمق لطبيعة الإفرازات لتحديد سبب الاضطراب. يُجرى تحليل سريري وبكتريولوجي وخلوي عام للسائل المُزال ، بالإضافة إلى فحص خلايا AHAT وLE. [ 16 ]
تشخيص متباين
يجب التمييز بين مسار التهاب التامور النضحي والمضاعفات الخطيرة لهذا المرض - الانسداد القلبي.
الصورة السريرية للسداد الدهني |
تغيرات في ضغط الدم، زيادة معدل ضربات القلب، نبض متناقض، ضيق في التنفس على خلفية صفاء الرئتين. |
آليات الاستفزاز |
الأدوية (مضادات التخثر، مضادات الجلطات)، جراحة القلب، القسطرة، إصابات الصدر المغلقة، عمليات الأورام، أمراض النسيج الضام، الإنتان أو الفشل الكلوي. |
تخطيط كهربية القلب |
تغيرات ST-T طبيعية أو غير محددة، بطء القلب، التفكك الكهروميكانيكي، التناوب الكهربائي. |
تصوير الصدر بالأشعة السينية |
توسع الظل القلبي على خلفية حقول الرئة الواضحة. |
تخطيط صدى القلب |
انهيار انبساطي للجدار الأمامي للبطين الأيمن، انهيار الأذين الأيمن أو الأذين الأيسر، زيادة تصلب جدار البطين الأيسر أثناء الانبساط، توسع الوريد الأجوف السفلي، "عائم" القلب. |
دوبلروغرافيا |
انخفاض تدفق الدم الوريدي الانقباضي والانبساطي أثناء الاستنشاق، وزيادة تدفق الدم العكسي أثناء انقباض الأذين. |
دوبلر الملون (الوضع M) |
تتم ملاحظة تقلبات تنفسية ملحوظة في تدفق الدم في الصمام التاجي / ثلاثي الشرفات. |
قسطرة القلب |
يتم تأكيد التشخيص وتقييم الاضطرابات الديناميكية الدموية. |
تصوير البطينين |
انهيار الأذين وحجرات صغيرة مفرطة النشاط في البطينين. |
تصوير الأوعية التاجية |
ضغط الشرايين التاجية في حالة الانبساط |
التصوير المقطعي المحوسب |
لم يتم تصور الدهون تحت التأمور في كلا البطينين، مما يشير إلى تكوين أنبوبي للأذينين النازحين إلى الأمام. |
غالبًا ما يترافق التهاب عضلة القلب مع انصباب التامور، والذي يتجلى في خلل وظيفي عام أو موضعي في عضلة القلب. تشمل السمات المخبرية لهذه الظاهرة ارتفاع مستوى التروبونين القلبي I وT، ونسبة MB في CPK، ومستوى الميوغلوبين وعامل نخر الورم في الدم. يُظهر تخطيط كهربية القلب ارتفاعًا متوافقًا في القطعة ST.
من الاتصال؟
علاج او معاملة التهاب التأمور النضحي
تعتمد أساليب علاج التهاب التامور النضحي على أسباب المرض ومساره السريري.
من بين مضادات الالتهاب غير الستيرويدية، يُفضّل الإيبوبروفين، الذي يرتبط بآثار جانبية نادرة نسبيًا، وله تأثير إيجابي على الدورة الدموية التاجية، مع إمكانية تغيير الجرعة ضمن حدود واسعة. عادةً، يُوصف للمريض جرعة 300-800 ملغ من الدواء كل 7 ساعات، لفترة طويلة (حتى يختفي إفراز التامور). [ 17 ]
يتم وصف مثبطات مضخة البروتون لجميع المرضى لحماية الجهاز الهضمي.
يتم وصف الكورتيكوستيرويدات عند الحاجة إليها:
- أمراض النسيج الضام؛
- التهاب التامور الذاتي التفاعل؛
- التهاب التامور اليوريمى.
إعطاء الكورتيكوستيرويدات داخل التامور فعال، ويساعد على منع ظهور الآثار الجانبية التي قد تنجم عن استخدامها جهازيًا. مع التخفيض التدريجي لجرعة بريدنيزولون، يُوصف الإيبوبروفين مُسبقًا.
في حالة انضغاط القلب، يكون العلاج الجراحي على شكل بزل التامور هو العلاج المناسب.
الأدوية الأساسية لمرض نضح التامور
الأدوية المضادة للالتهابات غير الستيرويدية (إيبوبروفين 200-400 ملغ، ديكلوفيناك 25-50 ملغ، الخ.) |
حتى ثلاث مرات يوميًا كعلاج مضاد للالتهابات المسببة للأمراض. الآثار الجانبية: اضطرابات الجهاز الهضمي. |
عوامل الجلوكوكورتيكويد الجهازية (بريدنيزولون 5 ملغ، بريدنيزولون 25 ملغ/مل، إلخ.) |
بجرعات فردية، كعلاج مضاد للالتهابات المسببة للأمراض الجهازية. |
عوامل الجلوكوكورتيكويد للإعطاء داخل التامور (تريامسينولون 1 مل/0.01 جم، 1 مل/0.04 جم، إلخ.) |
وفقا للبروتوكول الفردي. |
مثبطات مضخة البروتون (أوميبرازول 20 ملغ، بانتوبرازول 20 ملغ) |
مرة واحدة يوميا لحماية الجهاز الهضمي. |
حمض أسيتيل الساليسيليك 75 ملغ، 100 ملغ. |
مرة واحدة يوميا إذا كان التهاب التامور النضحي مصحوبا باحتشاء. |
أزاثيوبرين 0.05 جم |
1-2.5 ملغ/كغ يوميا في 1-2 جرعة، إذا كانت الأدوية المضادة للالتهابات غير الستيرويدية والكورتيكوستيرويدات غير فعالة. |
سيكلوفوسفاميد 50 ملغ، 100 ملغ |
عن طريق الفم 1-5 ملغ/كغ يوميا، وريديا 10-15 ملغ/كغ إذا كانت الأدوية المضادة للالتهابات غير الستيرويدية والكورتيكوستيرويدات غير فعالة. |
الأمينوغليكوزيدات (توبراميسين 1 مل 4٪) |
في حالة التهاب التامور النضحي البكتيري، 1-2 مرات يوميا حتى ظهور العلامات السريرية للقضاء عليه (1-3 أسابيع). |
الأدوية المضادة لاضطراب النظم (أميودارون 150 ملغ في أمبولات، 200 ملغ في أقراص؛ فيراباميل 5 ملغ في أمبولات، 40-80 ملغ في أقراص) |
1-2 مرات يوميا للقضاء على عدم انتظام ضربات القلب والوقاية منه. |
الأدوية المؤثرة على التقلص العضلي (دوبوتامين 20 مل 250 ملغ) |
مع انخفاض حاد في ضغط الدم وانهيار محيطي. الآثار الجانبية: دوخة، صداع. |
العلاج الطبيعي
يُنصح بالتدليك لعلاج التهاب التامور النضحي المزمن خلال فترة الهدأة. دلك الظهر والأطراف السفلية (بدءًا من الأطراف القريبة) والصدر والبطن. تشمل التقنيات المستخدمة: التمسيد، والفرك، والعجن، وهز العضلات، مع تجنب الضربات والضغط. مدة جلسة التدليك حوالي 15 دقيقة، وتتطلب من 10 إلى 15 جلسة. يُجرى العلاج بالأكسجين بعد التدليك.
في حالة اضطرابات نظم القلب، يُنصح بالتدريب البدني العلاجي، والمشي، والتزلج، والسباحة. تُعقد جلسات العلاج الطبيعي بمصاحبة موسيقية. قبل النوم، يُنصح بتدليك منطقة الرقبة والظهر والأطراف السفلية. يُنصح أيضًا بحمامات الصنوبريات والأكسجين، والرحلان الكهربائي، والنوم الكهربائي، والعلاج الغذائي مع إضافة الفيتامينات الغذائية.
بعد الانتهاء من دورة العلاج، يوصى بالعلاج بالسباحة والمشي على طول الشاطئ وتناول كوكتيلات الأكسجين.
العلاج بالأعشاب
تُعدّ العلاجات الشعبية عونًا كبيرًا في علاج التهاب التامور النضحي. تُساعد الوصفات المنزلية والرخيصة على تقوية القلب، وتحسين الدورة الدموية، واستعادة الصحة ووظائف القلب.
- منقوع جذمور الراسن والشوفان. خذ 100 غرام من حبوب الشوفان، واغسلها مع قشرها، ثم أضف 500 مل من ماء الشرب، واتركها حتى تغلي، ثم ارفعها عن النار. أضف 100 غرام من جذمور الراسن المطحون، واتركها حتى تغلي مرة أخرى، ثم ارفعها عن النار، وغطِّها واتركها لمدة ساعتين. ثم صفِّها، وأضف ملعقتين صغيرتين من العسل. حضّرها بالطريقة التالية: اشرب 100 مل من هذا العلاج ثلاث مرات يوميًا قبل نصف ساعة من الوجبات، لمدة أسبوعين.
- مرق الفاصوليا. اطحن قرون الفاصوليا (ملعقتان كبيرتان)، ثم أضف لترًا من الماء، واتركه حتى يغلي لمدة خمس دقائق. أضف ملعقة كبيرة من كل من الزعرور، وأقحوان، والنعناع، وزنبق الوادي، واتركه يغلي لمدة ثلاث دقائق أخرى. غطِّ الوعاء واتركه لمدة أربع ساعات، ثم صفِّه. احفظ المرق في الثلاجة. تناول أربع ملاعق كبيرة ثلاث مرات يوميًا، قبل نصف ساعة من الوجبات.
- مغلي الزعرور: يُغلى 500 غرام من ثمار الزعرور مع لتر واحد من الماء، ثم يُصفى ويُترك ليغلي لمدة 15 دقيقة. يُصفى ويُبرد. يُضاف 20 غرامًا من العسل ويُقلب. يُؤخذ ملعقتان كبيرتان من هذا العلاج قبل الوجبات يوميًا لمدة شهر.
- منقوع الويبرنوم. اخلط 500 غرام من ثمار الويبرنوم (مجففة، طازجة، أو مجمدة)، ثم أضف لترًا واحدًا من الماء المغلي، واتركه لمدة ساعة ونصف. اشرب 200 مل مرتين يوميًا مع العسل. مدة العلاج شهر واحد، ثم يمكن تكراره بعد شهرين.
- مغلي شوك الجمل. تُؤخذ ملعقة كبيرة من المادة الخام الطبية، وتُضاف إلى 250 مل من الماء، وتُغلى لمدة 15 دقيقة. يُترك ليبرد، ويُصفى، ويُؤخذ 100 مل 4 مرات يوميًا، مع الأخذ في الاعتبار تحسن الحالة.
العلاج الجراحي
المؤشرات المطلقة لبزل التامور في التهاب التامور النضحي هي:
- انضغاط القلب؛
- كمية كبيرة من الإفرازات في الحيز التاموري؛
- الاشتباه في التهاب التامور القيحي أو السل، أو الانصباب التاموري الخبيث.
يُعتبر تشريح الأبهر موانعًا لإجراء العملية. قد تشمل موانع الاستعمال النسبية: اعتلال تخثر الدم غير المصحّح، والعلاج بمضادات التخثر، وقلة الصفيحات الدموية.
يُجرى بزل التامور تحت مراقبة التنظير الفلوري ومراقبة تخطيط القلب الكهربائي من خلال الوصول من أسفل الناتئ الرهابي. تُدفع إبرة طويلة مزودة بمِسبار نحو الكتف الأيسر، مع الحفاظ على زاوية 30 درجة على سطح الجلد، مما يمنع تلف الشرايين القلبية والتأمورية والصدرية الداخلية. تُجرى محاولات دورية لشفط الإفرازات.
بعد تركيب القسطرة بشكل صحيح، يُزال السائل المفرز على دفعات، لا تتجاوز 1000 مل في المرة الواحدة، لتجنب توسع البطين الأيمن الحاد وتطور متلازمة تخفيف الضغط المفاجئ. استمر في التصريف حتى ينخفض حجم الانصباب إلى أقل من 25 مل يوميًا (كل 5 ساعات). [ 18 ]
يخضع جميع المرضى للمراقبة للكشف المبكر عن أي خلل في التعويض، والذي قد يحدث بعد تصريف التامور. يهدف العلاج في المقام الأول إلى القضاء على سبب الانصباب التاموري، وليس القضاء على الانصباب نفسه.
المضاعفات المحتملة لبزل التامور:
- ثقب عضلة القلب؛
- استرواح الصدر، استرواح الصدر؛
- الانسداد الهوائي؛
- عدم انتظام ضربات القلب (غالبًا بطء القلب الوعائي المبهمي)؛
- عدوى؛
- تلف الأعضاء البطنية والصفاق.
الطريقة الجذرية الوحيدة لعلاج الانقباض المزمن في التهاب التامور النضحي هي جراحة استئصال التامور. [ 19 ]
الوقاية
بعد شفاء المريض من التهاب التامور النضحي يتم وضع القواعد الوقائية التالية:
- الاستخدام طويل الأمد لأدوية الالتهاب غير الستيرويدية مع التوقف عن تناولها بعد إزالة إفرازات التامور.
- الاستخدام المناسب للكورتيكوستيرويدات بجرعات محددة بشكل فردي.
- التوقف تدريجيا عن تناول الكورتيكوستيرويدات (على مدى ثلاثة أشهر على الأقل) والتحول إلى الأدوية المضادة للالتهابات غير الستيرويدية.
- الوقاية من اضطرابات الجهاز الهضمي المرتبطة بالاستخدام طويل الأمد للأدوية غير الستيرويدية المضادة للالتهابات والكورتيكوستيرويدات.
- بزل التامور في الوقت المناسب في حالة ظهور علامات انضغاط القلب.
- استئصال التامور في الوقت المناسب في حالة التهاب التامور الانقباضي المصحوب بأعراض.
- توفير العلاج للمرض الأساسي (عمليات الورم، والسل، والأمراض الجهازية، وغيرها).
- بعد الانتهاء من علاج التهاب التامور النضحي الحاد، يُراقَب المريض لمدة ١٢ شهرًا للكشف عن أي تفاقمات أو مضاعفات في الوقت المناسب. تُجرى فحوصات الدم، وتخطيط كهربية القلب، وتخطيط صدى القلب مرة كل ثلاثة أشهر.
بشكل عام، يساهم التشخيص المبكر لأمراض القلب وعلاج العمليات المرضية الأخرى التي يمكن أن تنتشر إلى منطقة القلب في تقليل خطر الإصابة بالتهاب التامور النضحي بشكل كبير.
وتتمثل التدابير الوقائية الرئيسية فيما يلي:
- القضاء على العادات السيئة؛
- التغذية السليمة؛
- تطبيع أنظمة العمل والراحة؛
- نمط حياة نشط؛
- تجنب التوتر وانخفاض حرارة الجسم؛
- العلاج في الوقت المناسب لأي أمراض في الجسم؛
- تقوية وتقوية جهاز المناعة؛
- الزيارات المنتظمة للطبيب، بما في ذلك إجراء الفحوصات الوقائية.
توقعات
المضاعفات الرئيسية لالتهاب التامور النضحي الحاد هي انضغاط القلب. في حالة واحدة من كل ثلاثة مرضى، تنتشر العملية الالتهابية إلى عضلة القلب، مما يؤدي إلى ظهور الرجفان الأذيني الانتيابي أو تسرع القلب فوق البطيني. غالبًا ما يتحول التهاب التامور النضحي إلى شكل مزمن أو انقباضي.
يضمن العلاج الصحيح وفي الوقت المناسب، في غياب المضاعفات، الشفاء في غضون ثلاثة أشهر تقريبًا. ويعود المريض تدريجيًا إلى نمط حياته الطبيعي. وتُناقش الحاجة إلى فترة تأهيل أطول في حال تكرار المرض، عند حدوث تراكم متكرر للإفرازات. [ 20 ]
عادةً ما تكون فترة التعافي بعد الجراحة أطول: يبقى المريض في المستشفى لمدة أسبوع، ثم يُخرج إلى مكان إقامته، مع مزيد من المراقبة القلبية. ويستعيد القلب وظائفه بالكامل بعد حوالي ستة أشهر. [ 21 ]
مع تطور انصباب القلب، يزداد خطر وفاة المريض بشكل ملحوظ. بشكل عام، يعتمد التشخيص على سبب المرض وسرعة التشخيص والعلاج. [ 22 ]
التهاب التامور النضحي، غير المصحوب بانسداد قلبي، له تشخيص إيجابي نسبيًا. يمكن للعلاج الكامل أو الجراحة استعادة وظيفة القلب، ويُعتبر المريض متعافيًا تقريبًا. قد ينخفض متوسط العمر المتوقع بسبب تكوّن العديد من الالتصاقات حتى بعد الجراحة.

