
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
تضخم الغدة الدرقية المتوطن
خبير طبي في المقال
آخر مراجعة: 04.07.2025
يتميز تضخم الغدة الدرقية المتوطن بتضخم الغدة الدرقية، مما قد يؤدي إلى تشوه الرقبة. يتطور المرض نتيجة انخفاض مستويات اليود في الجسم. يُعد هذا المرض شائعًا جدًا في مرحلة الطفولة، وفي بعض الحالات لا يُكتشف إلا في مرحلة المراهقة، بعد البلوغ.
يُعدّ الأشخاص الذين يعيشون في مناطق تكاد تخلو بيئتها من اليود أكثر عرضة للإصابة بهذا المرض. ويعتمد النمو الطبيعي للجسم ووظائفه بشكل كبير على جهاز الغدد الصماء، وخاصةً على وظائف الغدة الدرقية.
مع نقص اليود المزمن، تبدأ أنسجة الغدة الدرقية بالنمو، وتتغير قدراتها الوظيفية، مما يؤدي إلى اضطرابات في عمل العديد من الأعضاء والأجهزة الداخلية.
رمز التصنيف الدولي للأمراض-10
في التصنيف الدولي للأمراض 10، ينتمي هذا المرض إلى فئة أمراض الجهاز الصماء E00-E90، الفئة الفرعية لأمراض الغدة الدرقية E00-E07، الرمز E01.0 - تضخم الغدة الدرقية المنتشر (المتوطن)، الناجم عن نقص اليود في الجسم.
أسباب تضخم الغدة الدرقية المتوطن
يضمن الجهاز الغدد الصماء الأداء الطبيعي للجسم بأكمله. إذا نقص اليود في الجسم، يبدأ حجم أنسجة الغدة الدرقية بالازدياد، ويتعطل عمل الجهاز الغدد الصماء، وبالتالي الجسم بأكمله.
يتطور تضخم الغدة الدرقية المتوطن لسببين: نقص اليود النسبي أو المطلق في الجسم.
يمكن أن يكون سبب نقص اليود النسبي بعض الأدوية، أو انتهاك وظيفة الامتصاص المعوي، مما يؤدي إلى عدم حصول الجسم على الكمية المطلوبة من اليود، أو الأمراض الخلقية في الغدة الدرقية، أو أمراض الجهاز الهضمي.
يتطور نقص اليود المطلق بسبب قلة تناول اليود من الطعام أو الماء.
تساهم العمليات المعدية والالتهابية المزمنة (خاصة الديدان)، وظروف المعيشة أو العمل السيئة، وتناول الأدوية التي تعيق إمداد الغدة الدرقية باليود، وتناول الأطعمة منخفضة السيلينيوم والموليبدينوم والمنجنيز والزنك، والتي تساعد الجسم على امتصاص اليود، في تطور المرض.
كما يمكن أن يكون سبب تطور تضخم الغدة الدرقية هو مياه الشرب الملوثة، التي تمنع امتصاص اليود (وخاصة الماء الذي يحتوي على النترات، المتكلسة)، أو الاضطرابات في إنتاج هرمونات الغدة الدرقية، أو الوراثة.
أعراض تضخم الغدة الدرقية المتوطن
يمكن أن يسبب تضخم الغدة الدرقية المتوطن في مراحله المبكرة الصداع والضعف والتعب، وقد يشعر المريض أيضًا بعدم الراحة في منطقة القلب.
في المراحل الأولى من المرض، يكون مستوى الهرمونات ثابتًا عمليًا، ولكن مع تقدم المرض، تنخفض كمية هرمونات الغدة الدرقية في الجسم، ويظهر سعال جاف خانق، وصعوبة في البلع أو التنفس.
في المراحل المتأخرة من المرض، تتطور أمراض القلب المختلفة، وعلى وجه الخصوص، فرط وظيفة البطين الأيمن والأذين.
وفي مرحلة الطفولة، قد تكون أعراض المرض أكثر وضوحا.
يُكتشف تضخم الغدة الدرقية المتوطن من الدرجة الأولى بواسطة أخصائي عند جس الغدة الدرقية. في الحالة الطبيعية، يكاد يكون من المستحيل رؤية تضخم الغدة الدرقية في هذه المرحلة من المرض، ولكن مع تمدد الرقبة وانحناء الرأس للخلف، يكون واضحًا.
يمكن رؤية تضخم الغدة الدرقية المتوطن من الدرجة الثانية بوضوح، ويمكن للأخصائي اكتشاف الزيادة بسهولة عن طريق الجس.
تضخم الغدة الدرقية المتوطن المنتشر
يُصيب هذا المرض النساء اللواتي تتراوح أعمارهن بين 20 و50 عامًا في أغلب الأحيان. يتميز هذا المرض بزيادة نشاط الغدة الدرقية نتيجةً لهجمات جهاز المناعة. تُعتبر أسباب تضخم الغدة الدرقية المنتشر حالةً مرضيةً مناعيةً، حيث يُنتج الجسم عددًا متزايدًا من الأجسام المضادة الذاتية التي تُضخّم الغدة وتُحفّز إنتاجها للهرمونات. يعتمد العلاج بشكل رئيسي على الأدوية، ويُوصف العلاج الجراحي في حالة تضخم الغدة الدرقية الشديد. يحدث التحسن في حوالي 70% من الحالات عند تناول الأدوية.
تضخم الغدة الدرقية العقدي المتوطن
إنه ليس مرضًا منفصلًا، بل مجموعة من الأمراض التي تتميز بظهور تكوينات عقيدية حجمية. غالبًا ما يرتبط ظهور العقد في الغدة الدرقية بعملية خبيثة.
في حالة الإصابة بتضخم الغدة الدرقية العقدي، من الممكن ظهور عيوب تجميلية مرئية في الرقبة والشعور بالاختناق.
يتضمن العلاج عادة الأدوية المثبطة (هرمونات الغدة الدرقية، اليود المشع) والجراحة.
يُشخَّص تضخم الغدة الدرقية العقدي لدى حوالي نصف السكان، ويُشخَّص لدى النساء بنسبة أعلى بعدة مرات. وكقاعدة عامة، يُشخَّص الورم العضلي الرحمي غالبًا لدى النساء المصابات بتضخم الغدة الدرقية العقدي.
عادةً ما يتطور تضخم الغدة الدرقية المتوطن متعدد العقيدات على خلفية عمل الغدة الدرقية بشكل طبيعي. ويعود ذلك إلى نقص تناول اليود في الطعام، أو ضعف امتصاصه بسبب أمراض الكبد، أو أمراض الجهاز الهضمي، أو سوء التغذية (مثل تناول كميات كبيرة من فول الصويا، والملفوف، واللفت السويدي).
في تضخم الغدة الدرقية العقدي تنتج الغدة الدرقية كميات قليلة من هرمونات الغدة الدرقية مما يؤدي بدوره إلى زيادة مستوى الهرمونات المحفزة للغدة الدرقية في الجسم وتحفيز الغدة الدرقية.
عندما تقل حاجة الجسم لهرمونات الغدة الدرقية، تتراكم المادة الغروانية في الغدة، مما يؤدي إلى ظهور بصيلات فيها. إذا عادت الحاجة إلى هرمونات الغدة الدرقية، تنمو أنسجة الغدة الدرقية، مما يؤدي إلى ظهور تكوينات عقيدية متعددة فيها بعد عدة سنوات.
تضخم الغدة الدرقية المتوطن عند الأطفال
يتطور تضخم الغدة الدرقية المتوطن في أغلب الأحيان عند الأطفال الذين يعيشون في مناطق لا تحتوي على كمية كافية من اليود في الماء أو التربة.
يؤدي نقص اليود في الجسم، كما هو الحال لدى البالغين، إلى خلل في إنتاج هرمون الغدة الدرقية وتضخمها. في مرحلة الطفولة، قد يضغط تضخم الغدة الدرقية على القصبة الهوائية، مما قد يؤدي إلى وفاة الطفل. كما يؤدي نقص اليود في الجسم إلى تأخر نمو الطفل، عقليًا وجسديًا، بالإضافة إلى احتمالية الإصابة بالقماءة المتوطنة (ضعف العقل، تأخر النمو، خلل في بنية الجسم).
لتحديد حجم وتركيب الغدة الدرقية عند الأطفال، يتم وصف الموجات فوق الصوتية واختبارات الدم لمستويات الهرمونات وما إلى ذلك.
وللعلاج يتم وصف الأدوية (مضادات التورمين، العلاج الهرموني).
وللوقاية من هذا المرض ينصح بتناول ملح البحر أو الملح المدعم باليود والمكملات الغذائية المحتوية على اليود.
أين موضع الألم؟
تشخيص تضخم الغدة الدرقية المتوطن
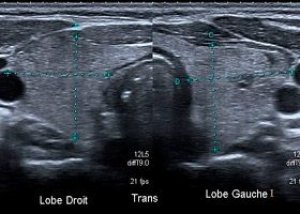
يتم تشخيص تضخم الغدة الدرقية المتوطن بشكل رئيسي عن طريق فحص الموجات فوق الصوتية، والذي يحدد الشكل والمرحلة ويكشف عن عدد التكوينات العقدية والمحيط وبنية الأنسجة وما إلى ذلك. يمكن للموجات فوق الصوتية أن تكشف عن تراكم الغرواني أو النزيف في العقدة، والتكلسات، والأورام الغدية، والسرطانات.
وتشمل التدابير التشخيصية أيضًا الاختبارات المعملية (الدم والبول).
مع نقص اليود، ينخفض إفراز هذا العنصر الدقيق في البول، وعادةً ما يكون أقل من 50 ميكروغرامًا يوميًا. يُمكّن فحص الدم من تحديد مستوى الثيروتروبين، وT3 ، و T4 ، والثيروجلوبولين.
إذا تم الكشف عن شكل عقيدي من تضخم الغدة الدرقية، يتم وصف خزعة، والتي سوف تساعد في تحديد طبيعة العملية المرضية (خبيثة أو حميدة).
تكشف خزعة الإبرة الدقيقة عن كتل غروانية متجانسة، وعدد الخلايا الظهارية للغدة الدرقية،
يتم تشخيص تضخم الغدة الدرقية إذا تجاوز حجم الغدة الدرقية الحدود العليا الطبيعية (هناك معايير محددة لكل عمر ولكل جنس).
بالنسبة للرجال، يتم تحديد الحد الأقصى لحجم الغدة الدرقية عند 25 مل (سم 3 )، وللنساء - 18 مل (سم 3 ). بالنسبة للأطفال، تتراوح المؤشرات من 4.9 إلى 15.6 مل.
هناك طريقة تشخيصية أخرى وهي المسح بالنظائر المشعة، والذي يحدد التضخم المنتشر للغدة، ودرجة وجود العقد، ومستوى تراكم النظائر في الغدة الدرقية، والشوائب والعناصر الليمفاوية.
ما الذي يجب فحصه؟
ما هي الاختبارات المطلوبة؟
من الاتصال؟
علاج تضخم الغدة الدرقية المتوطن
يعتبر تضخم الغدة الدرقية المتوطن مرضًا خطيرًا إلى حد ما، ويجب أن يتم علاجه بواسطة طبيب متخصص.
يمكن أن يكون العلاج محافظًا (عادةً لحجم تضخم الغدة الدرقية الصغير أو في المراحل المبكرة من المرض) أو جراحيًا.
يُظهر العلاج الهرموني باستخدام الثيرودين أو ثلاثي الثيرونين نتائج جيدة في حالات التغيرات المدمرة الخفيفة في أنسجة الغدة الدرقية.
الأشكال العقدية من المرض تخضع للعلاج الجراحي فقط، حيث أنه في هذه الحالة هناك احتمال كبير لتطور العملية الخبيثة.
في العلاج الدوائي، يختار الطبيب المختص في كل حالة على حدة الأدوية التي تحتوي على اليود وعوامل الغدة الدرقية، ويحدد النظام والجرعة.
يُساعد محلول أنتيسترومين أو يوديد البوتاسيوم بشكل جيد في حالات نقص اليود. تُوصف هذه الأدوية في المرحلة الأولى من المرض، مع وجود حجم متوسط للغدة الدرقية.
يُحظر استخدام محلول لوغول أو صبغة اليود لتجديد اليود في الجسم، حيث أن اليود بجرعات عالية يسبب عددًا من التفاعلات السلبية (الحساسية، التهاب الغدة الدرقية المزمن، إلخ).
مع العلاج المناسب، يتقلص حجم الغدة الدرقية (من المهم إكمال دورة العلاج كاملةً). إذا لم يتقلص حجم الغدة الدرقية بعد عدة أشهر، يُستبدل بالأدوية المحتوية على اليود دواء ثيرويدين (يحدد الطبيب المختص الجرعة ومدة العلاج في كل حالة).
يمكن أن يكون للثيرويدين تأثير إيجابي على بعض الأشكال المختلطة من تضخم الغدة الدرقية، ويستخدم الدواء أيضًا للشكل العقدي أثناء فترة التحضير للجراحة.
يُنصح بإجراء جراحة الغدة الدرقية للأطفال بعد فشل الطرق التقليدية. وتُجرى الجراحة الطارئة في حالات انضغاط الأعضاء المجاورة للرقبة (إذا كان تضخم الغدة الدرقية كبيرًا جدًا).
عند الأطفال، تُزال أنسجة الغدة الدرقية الزائدة فقط، دون التأثير على الأنسجة المجاورة. في حالة تضخم الغدة الدرقية العقدي، تكون الجراحة ضرورية أيضًا، نظرًا لارتفاع خطر الإصابة بورم خبيث حتى في مرحلة الطفولة.
إذا كان تضخم الغدة الدرقية ينمو بسرعة كبيرة، أو يتم ضغط الأعضاء المجاورة، أو هناك اشتباه في وجود عملية خبيثة، يتم وصف جراحة الغدة الدرقية على الفور.
الوقاية من تضخم الغدة الدرقية المتوطن
ينبغي أن تشمل الوقاية تدابير الصحة العامة، وتحسين ظروف معيشة وعمل السكان. كما أن جودة مياه الشرب وتحسين مصادرها أمران في غاية الأهمية.
كما ذكرنا سابقًا، يتطور المرض نتيجة نقص اليود في الجسم، لذلك من الضروري إجراء العلاج الوقائي باليود، خاصة في المناطق التي يوجد فيها القليل من اليود الطبيعي في البيئة.
وبحسب الأبحاث التي أجريت فإن استخدام ملح البحر أو الملح المعالج باليود والأدوية المحتوية على اليود هي الوسيلة الرئيسية للوقاية من أمراض الغدة الدرقية.
يُحضَّر الملح المُيَوَّد بإضافة يوديد البوتاسيوم إلى الملح العادي. وللتخزين، يُفضَّل استخدام وعاء مُحكم الإغلاق (وإلا فقد يتبخر اليود، ومعه جميع فوائده). من المهم للغاية الوقاية من تضخم الغدة الدرقية في مرحلة الطفولة، إذ يُلاحظ تضخم الغدة الدرقية الفسيولوجي حتى سن الثانية عشرة، وهو ما قد يكون بداية المرض.
تشخيص تضخم الغدة الدرقية المتوطن
يعتمد تشخيص تضخم الغدة الدرقية المتوطن على المرحلة التي تم تشخيص المرض فيها، وشكل المرض، والالتزام بجميع التوصيات التي يصفها الطبيب.
وفي أغلب الحالات، وبفضل التكنولوجيا الحديثة، لا يشكل المرض أي خطر على حياة المريض وصحته.
بعد العلاج، يستطيع المريض مواصلة حياته الطبيعية.
يمكن أن يؤدي تضخم الغدة الدرقية المتوطن إلى ظهور العديد من الأمراض. في مرحلة الطفولة، قد يُسبب نقص اليود تخلفًا عقليًا أو جسديًا، وأثناء الحمل، قد يُسبب الإجهاض أو التشوهات الخلقية للجنين.
بالإضافة إلى ذلك، عندما تتضخم الغدة الدرقية عند كل من الرجال والنساء، تتأثر الوظيفة الإنجابية.


 [
[