
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
تشخيص سليلة بطانة الرحم (سليلة بطانة الرحم)
خبير طبي في المقال
آخر مراجعة: 04.07.2025
يُعد تشخيص سلائل بطانة الرحم من أخطر المشاكل في طب النساء اليوم. للوهلة الأولى، يبدو تشخيص السليلة سهلاً للغاية، إذ يمكن لأي طبيب نسائي التعرف عليها من خلال مظهرها أثناء الفحص. تتميز بمظهر ورم مميز يقع على ساق. وهي أحد أشكال تكاثر بطانة الرحم، حيث تلتصق بالرحم وتنمو تدريجيًا في غشائه المخاطي. قد تختلف أحجامها، وغالبًا ما تتراوح بين 1 و10 ملم، أو أكثر.
أصعبها هو التشخيص التفريقي. هناك أنواع عديدة من سلائل بطانة الرحم. من المهم أيضًا التمييز بين الورم الخبيث والحميد، لاستبعاد احتمالية التنكس الخبيث للسليلة. من الضروري تحديد حجم السليلة، وتعددها، أو طبيعتها الفردية، ووجود أمراض مصاحبة، مثل الالتهاب، أو العملية المعدية. في بعض الأحيان، يلزم التمييز بين السليلة وأورام أخرى مماثلة: تضخم بطانة الرحم، والانتباذ البطاني الرحمي، والسرطان.
التشخيصات والاختبارات المخبرية
لتشخيص دقيق، لا بد من إجراء العديد من الفحوصات. أولًا، تُوصف فحوصات سريرية عامة للدم والبول. من خلال الكشف عن البروتين في البول، يُمكن استنتاج وجود أو عدم وجود عمليات التهابية في الجسم، وتحديد طبيعتها بشكل تقريبي. كما أن وجود كريات الدم البيضاء في البول قد يُشير إلى تطور عملية التهابية.
يمكن أيضًا استخدام الدم لتحديد صورة تقريبية للمرض ووضع خطة فحص إضافية. وبالتالي، يمكن أن يكون لعدد خلايا الدم الحمراء في الدم قيمة تشخيصية. غالبًا ما يُلاحظ انخفاضها على خلفية نزيف السلائل والنزيف الخفي وفي وجود عمليات التهابية خفية. يمكن أن تشير زيادة خلايا الدم الحمراء إلى تطور عملية خبيثة، بالإضافة إلى احتمالية تحول السليلة إلى سرطان. مع النزيف والتسمم والعمليات التنكسية في السلائل، يمكن ملاحظة تغيير في البنية المورفولوجية لخلايا الدم الحمراء. وبالتالي، فإن الحبيبات القاعدية لخلايا الدم الحمراء غالبًا ما تكون علامة على نزيف السلائل. في العملية المرضية المزمنة، يمكن ملاحظة علامات فقر الدم نتيجة نزيف طويل الأمد أو خباثة، وانخفاض في كمية الهيماتوكريت. يمكن أيضًا ملاحظة هذه الصورة على خلفية صدمة السلائل.
يمكن أن تكون دراسة تركيبة كريات الدم البيضاء مفيدة. تشير زيادة عدد الحمضات إلى عمليات حساسية، وضمور الغشاء المخاطي. كما قد تشير إلى تطور عدوى طفيلية وكامنة. أما الصفائح الدموية، فتشير إلى حالة الجهاز الدوري، وخصائص تخثر الدم، وقد تشير إلى نزيف كامن، ووجود عملية التهابية نشطة.
يشير انخفاض عدد الخلايا الليمفاوية والكريات البيضاء في الدم إلى تطور عملية سرطانية. ولأن هذا قد يكون أيضًا علامة على نقص المناعة، يُنصح بإجراء فحص مناعي لتوضيح التشخيص. وبناءً على نتائج هذه الدراسة، يُمكن استخلاص استنتاجات حول سلوك السليلة واحتمالية تحولها إلى سرطان.
في حال الاشتباه في الإصابة بالسرطان، فإن الطريقة الوحيدة لتأكيد التشخيص أو نفيه هي الفحص النسيجي. لهذا الغرض، تُجرى خزعة تُجمع خلالها مواد بيولوجية لمزيد من الفحص.
في حال الاشتباه في الإصابة بعدوى فيروسية، تُجرى سلسلة من التفاعلات الفيروسية والمناعية والمصلية، مما يُمكّن من تحديد درجة الحمل الفيروسي، وتركيبة أنواع الفيروسات، ودرجة نشاطها. كما يُمكن الكشف عن عدوى كامنة، والتي قد تستمر دون أعراض، مُسببةً العديد من العمليات المرضية في الجسم.
قد يلزم إجراء تحليل هرموني، إذ يعتمد نمو السلائل على تركيز الهرمونات في الجسم. يحدث تنشيط نمو السلائل مع غلبة هرمون الإستروجين ونقص هرمون البروجسترون. في هذه الحالة، قد يتشكل السلائل مجددًا بعد إزالتها. في حال اكتشاف خلل هرموني، يُوصف علاج تصحيحي.
كشط سليلة بطانة الرحم
كشط جدران بطانة الرحم هو مادة بيولوجية ضرورية لإجراء فحص بكتيري إضافي. لا يتطلب الأمر أي تحضيرات خاصة. سيقوم الطبيب بكل ما يلزم أثناء الفحص النسائي. تُستخدم أدوات خاصة لجمع الكشط. الإجراء غير مؤلم ويستغرق عدة دقائق. الشرط الوحيد الذي يجب مراعاته هو استبعاد العلاج بالمضادات الحيوية قبل 14 يومًا من الفحص، وقبل عدة أيام من جمع العينة، وعدم استخدام أي مضادات حيوية، وخاصةً الموضعية، وعدم استخدام الدش المهبلي، وعدم استخدام التحاميل.
قد يلزم إجراء فحص بكتيري إذا كان هناك اشتباه في وجود مسببات عدوى للسلائل، وكذلك في حالة الاشتباه في وجود خلل في البكتيريا المهبلية. لهذا الغرض، يُجرى فحص بكتيري قياسي، يتم خلاله أخذ عينة بيولوجية للفحص. غالبًا ما يكون هذا الفحص مسحة أو كشطًا من الغشاء المخاطي المهبلي، يأخذه الطبيب أثناء الفحص النسائي.
بعد ذلك، في ظروف معملية، تُزرع المادة المُحصّلة على وسط غذائي وتُحضن في منظم حرارة لمدة 3-5 أيام. في الوقت نفسه، تُفحص اللطاخة تحت المجهر، مع مراعاة وجود شوائب إضافية، وطبيعة البكتيريا الدقيقة، ووجود الخلايا الظهارية. قد يكون هذا مؤشرًا على عملية التهابية نشطة.
بعد نمو المزرعة، تُنقل إلى أوساط بيولوجية مختارة. هذا ضروري لعزل مزرعة نقية من العامل الممرض وتحديده. عند الضرورة، يُجرى اختبار حساسية للمضادات الحيوية بالتزامن مع الدراسة البكتريولوجية، مما يُمكّن من اختيار المضاد الحيوي الأمثل الذي يُحقق أكبر تأثير على العامل الممرض المعزول. كما تُحدد الجرعة المطلوبة من الدواء.
إذا كان من الضروري تحديد طبيعة البكتيريا، يُجرى تحليل خلل التوازن البكتيري، أو فحص ميكروبيولوجي خاص لبكتيريا الفيموفلور، مما يُتيح تقييم حالة التكاثر الميكروبي المهبلي. تُتيح هذه الدراسة تقييم الخصائص النوعية والكمية للبكتيريا، وتحديد العدد الإجمالي للبكتيريا، والحصول على فكرة عامة عن بنية وكمية ونسبة البكتيريا الإجبارية والاختيارية، ونسبة الكائنات الدقيقة الانتهازية.
من الممكن أيضًا تحديد مسببات الأمراض المطلقة وتحديد كميتها. يُجرى التحليل القياسي لخلل التوازن البكتيري عن طريق البذر البكتريولوجي، بينما يُجرى تحليل بكتيريا الفيموفلور عن طريق تفاعل البوليميراز المتسلسل (PCR). لكلٍّ من الطريقتين عيوبها ومزاياها.
خزعة سليلة بطانة الرحم
الخزعة إجراء شائع الاستخدام عند الاشتباه بوجود ورم. إنها بسيطة للغاية، والأهم هو إجراؤها بدقة واحترافية. في هذه الحالة، تُؤخذ عينة من الورم (السليلة) باستخدام أدوات خاصة لإجراء فحص نسيجي إضافي. يجب أخذ العينة بعناية فائقة حتى لا تسقط قطعة النسيج في أي مكان داخل الرحم أو المهبل. في حالة الورم السرطاني، قد يصبح هذا موقعًا جديدًا لنمو الورم (النقائل). كما يجب عند أخذ العينة الحرص على تقليل الضرر الذي يلحق بالسليلة إلى أدنى حد، حتى لا يُحفز نموها وتحولها إلى ورم خبيث.
 [ 1 ]، [ 2 ]، [ 3 ]، [ 4 ]، [ 5 ]
[ 1 ]، [ 2 ]، [ 3 ]، [ 4 ]، [ 5 ]
علم الأنسجة للسلائل البطانية الرحمية
تُخضع المادة المأخوذة أثناء الخزعة للفحص النسيجي. يتيح هذا التحليل دراسة بنية الخلايا السرطانية وعملياتها الديناميكية. بناءً على النتائج، يُستنتج طبيعة الورم. أولًا، يُحدد ما إذا كان حميدًا أم خبيثًا. بناءً على النتائج أيضًا، يُتوقع طبيعة واتجاه تطور الورم، ويُختار أسلوب العلاج واستراتيجيته.
له أهمية تشخيصية بالغة. فبتحديد طبيعة المرض، يُمكن اختيار العلاج الأمثل في أسرع وقت، وتقليل احتمالية تفاقمه. في حال اكتشاف سلائل غدية، يُنصح بإزالتها في أسرع وقت ممكن.
جوهر الدراسة هو زرع عينات الأنسجة في وسط غذائي مُخصص لنموها. تُحضن العينات في منظم حرارة لمدة تتراوح بين 10 أيام و3 أسابيع، ثم تُنقل إلى وسط غذائي صناعي وتُحضن لفترة إضافية.
التشخيص الآلي
يُجرى هذا الفحص بهدف تصوير السليلة وتحديدها بدقة، إذ يكاد يكون من المستحيل جسها، كما يصعب رؤيتها في المرايا. وتُمكّن الطرق الآلية فقط من تحديد موقع السليلة وحجمها وشكلها وطبيعتها بدقة. وتعتمد استراتيجية وأساليب العلاج اللاحقة بشكل كبير على ذلك.
الطرق الرئيسية هي الموجات فوق الصوتية، التي تتيح تقييم العمليات الديناميكية، ودراسة شكل السليلة وحجمها وموقعها. العلامات الرئيسية لتكوّن السليلة هي تمدد الرحم، وزيادة سماكة طبقته الداخلية، ونمو الغشاء المخاطي.
يتيح تنظير المهبل دراسة وفحص السليلة بالتفصيل، بالإضافة إلى تحديد السبب التقريبي للمرض. ويمكن من خلاله الكشف عن الالتهاب، وتحديد وجود عملية معدية، أو فرط تنسج. ويُستخدم تنظير المهبل بشكل رئيسي لفحص قناة عنق الرحم. وتُستخدم مرآة خاصة بأمراض النساء، مما يتيح دراسة سطح السليلة ومظهرها وبنيتها.
يمكن تحديد السبب الدقيق للمرض من خلال تنظير الرحم، حيث يُفحص تجويف الرحم الداخلي. ويمكن جمع عينات بيولوجية لإجراء فحص مجهري أو نسيجي إضافي. كما يُستخدم فحص الأشعة السينية مع إضافة عامل تباين. يسمح هذا الفحص بتصوير السليلة، وتحديد بنيتها وحجمها وشكلها وموقعها.
يتيح التصوير بالرنين المغناطيسي والتصوير المقطعي المحوسب الحصول على صورة سريرية شاملة: دراسة خصائص موقع السليلة، وتطورها، ومرحلتها، ودرجة نموها. هذه الإجراءات مكلفة وتتطلب وقتًا أطول للبحث، لذا تُستخدم عند الاشتباه في الإصابة بالسرطان. لكن هذه الطرق تُعطي صورة أشمل.
كما أن الجمع بين عدة طرق مفيدٌ للغاية. على سبيل المثال، يتيح تنظير الرحم والموجات فوق الصوتية تقييمًا شاملًا للسليلة، ودراسة السمات التشريحية والشكلية في مختلف الإسقاطات.
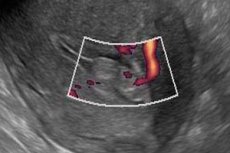
سليلة بطانة الرحم على الموجات فوق الصوتية
يتيح التصوير بالموجات فوق الصوتية رؤية السليلة. هناك طريقتان لإجراء الفحص: البطن (الفحص الخارجي) والمهبل (الفحص الداخلي). في أغلب الأحيان، يتم تشخيص سلائل بطانة الرحم باستخدام الموجات فوق الصوتية في البطن، حيث صُممت هذه الطريقة للكشف عن السلائل الموضعية داخل الرحم.
يمكن أن توفر الطريقة المهبلية معلومات إضافية مفيدة كثيرة. عادةً، يمكن للموجات فوق الصوتية اكتشاف السلائل الكبيرة نسبيًا التي يزيد حجمها عن سنتيمتر واحد. يتطلب اكتشاف السلائل الأصغر معدات خاصة، وهذا عيب كبير في هذه الطريقة. كما يمكن استخدام الموجات فوق الصوتية لحساب سرعة نمو السليلة وتقييم قابليتها للتحول إلى ورم خبيث.
علامات صدى سليلة بطانة الرحم
المؤشر الرئيسي الذي يُقيّم عند تشخيص السلائل هو التغير في تصوير صدى الرحم (M-echo)، الذي يعكس حجم تجويف الرحم من الأمام إلى الخلف. يمكن ملاحظة توسعه خلال انقطاع الطمث، الذي يستمر لأكثر من 5 سنوات (طبيعي). في حالة وجود أي مرض، لدى النساء في سن الإنجاب، يُشير ذلك إلى وجود بنية إضافية، سواءً كانت سليلة أو ورمًا أو تغيرًا تضخميًا في الغشاء المخاطي أو طبقات أخرى من الرحم.
عادةً، يُمكن التعرّف على السليلة من خلال مظهرها المميز، والذي يُظهر بنيةً كثيفةً ومُحدّدةً ذات ساق. ومن المعلومات الإضافية التي تُمكّن من تحديد السليلة بشكلٍ نهائيّ، تصوير دوبلر، الذي يُتيح تحديد خصائص تدفق الدم في أوعية السليلة. يُتيح هذا دراسةً دقيقةً للطبقة الوعائية للسليلة، وهي مستقلةٌ تمامًا. يُتيح إدخال محلولٍ فسيولوجيٍّ في تجويف الرحم فحص الأوعية الدموية بتفصيلٍ ووضوحٍ أكبر.
أحجام السلائل البطانية الرحمية في الرحم
الحد الأدنى لحجم السليلة التي يمكن رؤيتها باستخدام طرق خاصة هو ١ مم. وهي سليلة صغيرة. أما السلائل متوسطة الحجم، فتتراوح أحجامها بين ٥ و٧ مم. أما السلائل الكبيرة، فهي التي يبلغ حجمها سم واحد أو أكثر، وتتطلب إزالتها.
تختلف أحجام السلائل. في المرحلة المبكرة، تُصوَّر السلائل صغيرة الحجم نسبيًا، يصل حجمها إلى عدة ملليمترات (عادةً من 1 إلى 3 ملم). يتطلب اكتشاف هذه السلائل معدات خاصة. لا يمكن اكتشاف هذه السلائل بالموجات فوق الصوتية، لكن يمكن تشخيصها بالموجات فوق الصوتية إذا كان حجمها أكبر من 1 سم.
يمكن تشخيص السلائل التي يبلغ حجمها 4 مم فأكثر بالتنظير المهبلي. تُعتبر السلائل التي يتراوح حجمها بين 5 و7 مم متوسطة الحجم، ويمكن علاجها أو إزالتها. عادةً ما تستجيب جيدًا للعلاج الدوائي، لذا لا تتسرعي في إزالتها. أما السلائل التي يتراوح حجمها بين 8 و9 مم، فنادرًا ما تستجيب للعلاج التقليدي. إذا وصل حجمها إلى سنتيمتر واحد أو أكثر، فيجب إزالتها، وهي سلائل كبيرة نسبيًا. يتم تصويرها بالموجات فوق الصوتية.
 [ 9 ]، [ 10 ]، [ 11 ]، [ 12 ]، [ 13 ]، [ 14 ]
[ 9 ]، [ 10 ]، [ 11 ]، [ 12 ]، [ 13 ]، [ 14 ]
سلائل بطانة الرحم المتعددة
يمكن أن تكون السلائل متعددة، وليس فقط واحدة. عند اكتشاف عدة سلائل، يُشخَّص فرط شحميات الدم. هذا يعني أن سليلة واحدة تكونت في البداية، ثم بدأت تدريجيًا بالخضوع لعمليات تضخمية. يمكن أن تكون السلائل المتعددة غدية أو ليفية بشكل أساسي، لأنها تميل إلى النمو بدلًا من التحول إلى ورم خبيث.
من السهل جدًا التعرف على الزوائد اللحمية من خلال علاماتها الخارجية المميزة. غالبًا ما تظهر لدى النساء اللواتي لم يلدن بعد سن السابعة والعشرين، نظرًا لاضطراب الدورة الهرمونية الطبيعية. يمكن اكتشاف الزوائد اللحمية المتعددة بسهولة تامة، سواءً أثناء الفحص النسائي الروتيني أو باستخدام طرق مخبرية وطبية بسيطة. من بين طرق العلاج الرئيسية، يُمكن ذكر الاستئصال (إزالة الزوائد اللحمية وكيّ فراشها).
سليلة بطانة الرحم في التصوير بالرنين المغناطيسي
يتيح العلاج بالرنين المغناطيسي اكتشاف السليلة، ودراسة خصائصها الرئيسية، وموقعها، وتشخيص خباثة الأنسجة. كما يُمكّن من اكتشاف الورم السرطاني واحتمالية تحوله (وجود خلايا غير نمطية فيه) بأسرع وقت ممكن، حتى في مرحلة تكوّن الورم. ويُستخدم عند الاشتباه في الإصابة بالسرطان.
التشخيص التفريقي
الغرض من التشخيص التفريقي هو تمييز السليلة عن الأورام الأخرى التي تحمل علامات مشابهة. غالبًا ما يكون من الضروري التمييز بين السليلة وكيس المبيض، وبطانة الرحم المهاجرة، وجلطات الدم، والأورام الليفية الرحمية، والأورام السرطانية.
يمكن التمييز بين الكيس والرحم بشكل أساسي من خلال مظهره وموقعه. عادةً ما يقع الكيس خلف الرحم وعلى جانبه، بينما يقع الزوائد اللحمية مباشرةً في تجويف الرحم أو على عنق الرحم. من السمات المميزة للكيس الالتصاقات التي تغطي بطانة الرحم بالكامل بكثافة: تغطي عملية الالتصاق جدران الرحم وعنق الرحم. أما في حالة الزوائد اللحمية، فلا توجد عملية التصاق.
تكون السليلة ناعمة، ذات ملامح واضحة، وتقع على ساق. جدران الكيس غير متساوية السماكة، وملامحه غير متساوية. من السمات المميزة لكيس المبيض هو تأثير السواد الموحد. غالبًا ما يكون شكل الكيس دائريًا أو بيضاويًا، أما السليلة، فهي أي شكل.
في بعض الحالات، قد لا تعلم المرأة بإصابتها بالسلائل، إذ تتطور على مدى فترة طويلة دون أعراض. وغالبًا ما تُكتشف بالصدفة أثناء الفحص الروتيني. غالبًا ما يدفع الكيس المرأة إلى زيارة الطبيب بسبب شكواها من ألم في أسفل البطن. إذا بلغ الكيس حجمًا كبيرًا بما يكفي، فقد يضغط على الأعضاء المجاورة، بينما قد لا تظهر السلائل، حتى الكبيرة منها، بأي شكل من الأشكال.
من الضروري أيضًا التمييز بين السلائل وبطانة الرحم المهاجرة. بطانة الرحم المهاجرة مرض يصاحبه تكاثر بطانة الرحم وتكوين سلائل بطانة الرحم. تُعد هذه السلائل خطيرة للغاية، إذ إنها تُغير بنيتها الخلوية، وتُمثل في الواقع حالةً ما قبل سرطانية. في بعض الأحيان، لا يصاحب بطانة الرحم المهاجرة تكوين سلائل. الطريقة الرئيسية للتشخيص التفريقي هي الفحص النسيجي والخلوي. خلال هذه الدراسات، تُدرس بنية الأنسجة والخلايا. يشير اكتشاف الخلايا غير النمطية إلى تطور بطانة الرحم المهاجرة.
في معظم الحالات، يُفرّق بين السليلة والورم السرطاني. أحيانًا، يُمكن التفريق بينهما دون دراسات خاصة، وذلك عن طريق التصوير. وهكذا، يُمكن التعرّف على السليلة من خلال بنيتها الكثيفة، وتكوينها لساق. يتميز السرطان ببنية رخوة، وتماسك خلايا ضعيف، وقدرته على النمو بلا حدود. قد لا تنمو السليلة إطلاقًا لفترة طويلة.
مع ذلك، من الضروري مراعاة أن الفحص النسيجي وحده، والذي يتم خلاله زراعة عينة نسيجية من الورم ودراسة خصائصها، هو تأكيد موثوق ودقيق للتشخيص. يُحدد نوع الورم بناءً على طبيعة نموه: حميد أو خبيث. وهذا يسمح بالتشخيص النهائي: السليلة هي ورم حميد.
في بعض الحالات، قد تتشابه جلطات الدم في مظهرها مع السلائل، مما يستدعي إجراء تشخيص تفريقي. من الضروري فحص البنية المكتشفة بعناية: تبدو السليلة وكأنها نمو جديد، بجدران ناعمة وواضحة المعالم، وتقع على ساق.
تختلف الجلطة عن السليلة في أنها قد تكون غير متبلورة، وغالبًا ما يتغير شكلها. غالبًا ما تكون حمراء اللون، وقد تختلف قوامها. في وسطها، تمتلئ الجلطة بمحتويات متنوعة، تتراوح بين المخاط الخفيف والسائل النزفيّ. يمكن أن تكون كثيفة وسميكة جدًا، وكبيرة الحجم.
من الأشكال الأخرى التي يجب تمييز السليلة عنها الورم العضلي الليفي. يبدو هذا الورم على شكل عقد ذات حدود واضحة وخطوط ناعمة ومتعرجة قليلاً. أبسط طريقة للتمييز هي التصوير بالرنين المغناطيسي. يتميز الورم العضلي الليفي بإشارة رنين مغناطيسي منخفضة الشدة في التصوير بالرنين المغناطيسي، وهي مشابهة جدًا لإشارة العضلات الهيكلية.
 [ 15 ]، [ 16 ]، [ 17 ]، [ 18 ]، [ 19 ]
[ 15 ]، [ 16 ]، [ 17 ]، [ 18 ]، [ 19 ]
هل من الممكن الخلط بين ورم بطانة الرحم؟
قد يُخلط بين سلائل بطانة الرحم وبعض الأمراض الأخرى. لكن هذا نادر الحدوث، إذ يسمح التشخيص التفريقي باستبعاد جميع الأمراض والأورام الأخرى التي تُشابه أعراضها ومظاهرها. لا يُحتمل حدوث هذا الخلط إلا أثناء الفحص الأولي، ولكن التشخيص التفريقي مُتاحٌ تحديدًا لاستبعاد هذا الخلط. نظريًا، يُمكن الخلط بين السلائل والأورام السرطانية، والكيسات، والورم العضلي، وبطانة الرحم، والجلطات الدموية.
سليلة بطانة الرحم والسرطان
الزوائد اللحمية هي تشكيلات مرضية في الغشاء المخاطي، تبرز فوق سطحه وتتصل به بواسطة ساق أو قاعدتها؛ وهي تشكيلات مفردة أو متعددة ذات شكل دائري أو بيضاوي غير منتظم.
يمكن التعرف على الورم الحميد أيضًا من خلال بنيته الكثيفة وتكوين الساق، في حين يمكن التعرف على السرطان من خلال بنيته الرخوة والالتصاق الفضفاض للخلايا والقدرة على النمو دون حدود.
على الرغم من سهولة التمييز بين السرطان والسلائل من الخارج، إلا أنه لا ينبغي الاعتماد على هذه الطريقة التشخيصية. لا يمكن التمييز بين هذين المرضين إلا بالفحص النسيجي. في هذه الحالة، تُجرى خزعة مُستهدفة، تُؤخذ من خلالها مادة بيولوجية (قطعة من الورم) للفحص في المختبر. يتمثل جوهر الدراسة في زراعة أنسجة من العينة على بيئات مغذية اصطناعية. بعد ذلك، يُحدد نوع الورم بناءً على طبيعة نموه: حميد أم خبيث.
من الضروري أيضًا مراعاة أن السليلة قد تحتوي في تركيبها على خلايا غير نمطية، والتي قد تتحول في النهاية إلى خبيثة وتتحول إلى سرطان. أولًا، ينمو بطانة الرحم، ثم يتحول النسيج الظهاري. يكتسب هذا النسيج القدرة على النمو بلا حدود، ويتحول إلى ورم سرطاني، حيث تستمر خلاياه في الانقسام والتكاثر بشكل لا يمكن السيطرة عليه. يمكن أن يحدث تحول السليلة إلى سرطان تحت تأثير عوامل مختلفة، بما في ذلك نتيجة إصابتها.
الأورام الليفية الرحمية وسلائل بطانة الرحم
الأورام الليفية صغيرة الحجم جدًا: بمتوسط 0.3-0.4 سم. وهي أصغر بكثير من السلائل، كما أنها لا تحتوي على ساق. كما تظهر أوعية رحمية كبيرة وعقد كبيرة أثناء التصوير بالرنين المغناطيسي. قد يشير ظهور مناطق غير متجانسة إلى عملية تحول الورم الليفي إلى كيس، أو نزيف غزير.
يمكن أيضًا تشخيص الورم الليفي العضلي من خلال الحالة الصحية للشخص. لا تؤثر الزوائد اللحمية على الصحة بأي شكل من الأشكال ولا تسبب أي إزعاج للشخص، بينما يتجلى الورم الليفي العضلي في ضعف شديد وتوعك، والتهابات متكررة، وتطور عملية معدية. العرض الرئيسي هو ألم شديد في البطن، ويصاحب الدورة الشهرية فقدان دم شديد. يتميز الورم الليفي العضلي أيضًا بشعور بالضغط على الأعضاء الداخلية، وفقر الدم، وكثرة التبول. قد ينتشر الألم أحيانًا إلى منطقة الفخذ ومناطق أخرى.
سليلة بطانة الرحم والانتباذ البطاني الرحمي
من السهل جدًا تمييز السليلة من مظهرها. الطريقة الرئيسية المستخدمة للتشخيص التفريقي هي تنظير الرحم. باستخدام هذه الطريقة، يمكنكِ ملاحظة الفروقات - سليلة بطانة الرحم تقع في بطانة الرحم، بينما يؤثر الانتباذ البطاني الرحمي على الطبقات الداخلية العميقة.
سلائل الرحم وفرط تنسج بطانة الرحم
التشخيص التفريقي بين سلائل بطانة الرحم وفرط تنسج بطانة الرحم بسيط للغاية. في حالة فرط التنسج، تبدو بطانة الرحم كغشاء مخاطي بارز ومفرط التنسج، والذي يزداد حجمه، وقد يمتد إلى ما وراء الرحم، وصولًا إلى المهبل. السلائل هي مناطق محددة بدقة من بطانة الرحم، وتقع على ساق. تتميز السلائل المتعددة بتكوين عقيدات عديدة.

