
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
وحمة داخل الأدمة الحدودية
خبير طبي في المقال
آخر مراجعة: 04.07.2025
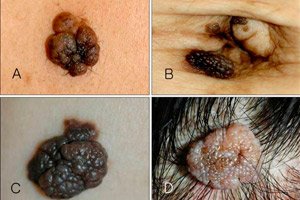
الشامة داخل البشرة أو الشامة الحدية هي أحد أنواع الشامات العديدة، وتتميز بخصائصها وخصائصها الواضحة. هذا الورم صغير الحجم، ولكنه خطير للغاية: يميل إلى النمو والتحول إلى ورم خبيث. ولذلك، يصنف أطباء الجلد الشامة الحدية على أنها ورم خطير يُسبب الورم الميلانيني.
علم الأوبئة
الشامات الحدية شائعة، وتمثل ما يقرب من 30٪ من جميع هذه النموات. تظهر أحيانًا على شكل آفات متعددة، ولكنها أكثر شيوعًا في الظهور منفردة. لا يتجاوز حجم النمو الواحد عشرة ملليمترات. يبلغ معدل حدوث الشامات البشروية حوالي واحد من كل 1000 مولود حي وتؤثر على الذكور والإناث بالتساوي. [ 1 ]، [ 2 ] وتشير التقديرات إلى أن ثلث الأشخاص الذين يعانون من الشامات البشروية يعانون من إصابة أجهزة أعضاء أخرى؛ وبالتالي، تعتبر الحالة متلازمة الشامات البشروية (ENS)، وقد تم الإبلاغ عن أن ما يصل إلى 10٪ من الأشخاص الذين يعانون من الشامات البشروية قد يصابون بميزات إضافية للمتلازمة. عادة ما تكون هذه المتلازمة واضحة عند الولادة (بسبب آفات الجلد التي غالبًا ما تُرى في منتصف الوجه من الجبهة إلى منطقة الأنف) وغالبًا ما ترتبط بالنوبات والإعاقة الذهنية ومشاكل العين وتشوهات العظام وضمور المخ. [ 3 ]
يمكن أن يظهر الورم في أي عمر، على الرغم من أنه يتم اكتشافه غالبًا لدى المرضى الذين تتراوح أعمارهم بين 14 و25 عامًا. [ 4 ]
تحدث الشامة الحدية في أغلب الأحيان:
- في الأشخاص الذين يتعرضون لأشعة الشمس بشكل متكرر، أو يزورون غرف التشمس، أو يعملون في الهواء الطلق؛
- في الأشخاص الذين يضطرون إلى التعامل بشكل منتظم مع المحاليل والمواد الكيميائية؛
- في المرضى الذين يعانون من أمراض الغدد الصماء أو الذين يخضعون للعلاج بالأدوية الهرمونية.
الأسباب وحمة حدية
يعتقد العلماء أن الشامة الحدودية تتكون بالفعل أثناء نمو الجنين داخل الرحم. خلايا الورم المستقبلي هي أسلاف الخلايا الصباغية السليمة، والتي تبقى في الطبقات العميقة من الأدمة وتتشكل على شكل مجموعات. تحت تأثير عوامل معينة، تبدأ هذه الخلايا بإنتاج أصباغ نلاحظها على الجلد على شكل شامات.
تلعب أشعة الشمس دورًا هامًا في ظهور الشامات الحدودية. ويمكن اعتبارها المحفز الرئيسي لخلايا الشامات التي تتراكم في طبقات الأدمة. فمع التعرض لجرعة كافية من الإشعاع الشمسي، تبدأ هذه الخلايا في تسريع إنتاج الميلانين، وهو أحد علامات الولادة المعروفة على الجلد.
بالإضافة إلى ذلك، قد يكون تغيّر النشاط الهرموني عاملاً مُحفّزاً. على سبيل المثال، لدى النساء الحوامل، أو المراهقات، أو أثناء العلاج الهرموني، يزداد عدد الشامات على الجسم، وقد تنمو الشامات الحدودية الموجودة أو يتغيّر شكلها.
عوامل الخطر
يُؤيد معظم العلماء نظرية الطبيعة الخلقية للوحمة الحدودية، على الرغم من أن نموها قد يظهر بعد عشر أو عشرين عامًا من الولادة. قد يُعزى ظهورها عاجلًا أم آجلًا إلى عوامل مُحددة:
- التغيرات الهرمونية - على سبيل المثال، مع بداية الحمل، وانقطاع الطمث، وفترة الرضاعة، وأثناء العلاج الهرموني، وما إلى ذلك؛
- تسمير مفرط - سواء تحت أشعة الشمس أو في غرفة التشمس؛
- اضطرابات وراثية مصحوبة بتطور غير طبيعي للخلايا الميلانينية؛
- التهاب الجلد وأمراض جلدية أخرى (حب الشباب، والأكزيما، وما إلى ذلك)؛
- الضرر والإصابة للجلد؛
- العدوى الفيروسية.
بالإضافة إلى ذلك، فإن الأشخاص الذين يعملون أو يتعاملون بانتظام مع المواد الكيميائية وغيرها من المواد السامة معرضون للخطر.
طريقة تطور المرض
تتكون الشامة الحدية في البداية من الخلايا الصبغية، التي تبدأ نموها في مرحلة ما قبل الولادة. يتكون الورم من الألياف العصبية. عادةً، لكل بنية خلوية قناة خاصة بها لإزالة الصبغة، ولكن في الخلايا المتغيرة لا توجد مثل هذه القنوات. لذلك، لا يخرج الميلانين، بل يتراكم في منطقة محدودة، مما يفسر تكوّن البقع الداكنة. وُصفت فسيفساء وراثية وسريرية. [ 5 ] وقد وُجد أن الطفرات الجرثومية في جين FGFR3 هي سبب الشامة البشروية الخلقية. [ 6 ]
تتشكل وحمة حدودية على حدود طبقتي الجلد العليا والوسطى، متجاوزةً الطبقة القاعدية. غالبًا ما يُشار إليها بأنها نمو خلقي، مع أنها قد تظهر لدى المراهقين وحتى في سن العشرين أو الثلاثين.
من حيث درجة خطورة التحول الخبيث، يتم وضع الشامة الحدية على نفس مستوى الشامة أوتا، وداء دوبريويل، والشامة الصبغية العملاقة. [ 7 ]
الأعراض وحمة حدية
كان موقع الإصابة الأكثر شيوعًا هو الرأس والرقبة، وقد عانى 13% من المرضى من آفات واسعة النطاق. [ 8 ] تظهر الشامة الوصلية كتكوين مسطح عقيدي ذي لون رمادي، أسود، بني. يتراوح حجم الشامة من بضعة مليمترات إلى سنتيمتر واحد، مع أن بعض الخبراء يتحدثون أيضًا عن بقع أكبر.
النمو أملس وجاف، وأحيانًا غير متساوٍ قليلاً في الأعلى. السمة المميزة الرئيسية: لا ينمو الشعر أبدًا على الشامة الحدودية، مع أن النمو قد يظهر في أي مكان تقريبًا من الجسم، حتى على القدمين أو راحتي اليدين.
عادة ما يكون الورم وحيدًا، ولكن قد يحدث أيضًا في مواقع متعددة.
أولى علامات تدهور الشامة الحدودية هي تغير لونها و/أو حجمها، وظهور تشققات، وقرح، ودرنات على سطحها، وظهور احمرار، وفقدان معالمها الواضحة. هذه الأعراض تستدعي زيارة طبيب أمراض جلدية عاجلة.
مراحل
عادة ما يتم تحويل الشامة الحدية إلى ورم خبيث عبر عدة مراحل:
- المرحلة الأولى من التطور، دون نقائل. تتراوح مدتها بين ١٢ شهرًا وخمس سنوات. تصل نسبة الشفاء إلى ٩٩٪.
- تصبح الشامة محدبة حتى حوالي ٤ مم. يُلاحظ تحولها الخبيث إلى خلل تنسج خلال عدة أشهر. تصل فرص الشفاء إلى ٨٠٪.
- في غضون شهر إلى ثلاثة أشهر، تبدأ النقائل بالانتشار، وتوجد في الجهاز اللمفاوي والدماغ والأعضاء الداخلية. تتقرح الشامة نفسها. لا تتجاوز فرص الشفاء ٥٠٪.
- المرحلة العدوانية والتي تنتهي خلال بضعة أسابيع تؤدي إلى وفاة المريض في 85% من الحالات.
إستمارات
يُميّز الخبراء بين الشامات الحدودية الخطيرة والآمنة، وفقًا لاحتمالية تحوّلها إلى ورم ميلانيني خبيث. كما يُميّزون أيضًا أنواعًا أخرى من الأورام. [ 9 ]
- الشامة الحدية المكتسبة هي ورم يُكتشف ليس عند الولادة، بل في وقت لاحق - على سبيل المثال، بعد عامين، أو حتى في مرحلة البلوغ. مع ذلك، يقول الأطباء إن هذا لا يعني أن الشامة لم تتكون في الرحم. إنما ساهمت مجموعة من العوامل في ظهور هذا النمو لاحقًا.
- الشامة الصبغية الحدية هي تكوين عقدي صبغي، يصل حجمه إلى 10 مم، ويظهر في أي مكان بالجسم. ومن أنواع هذه الأورام الشامة الملتصقة، وهي نمو ذو تصبغ متزايد على طول حدودها الطرفية، مما يعطيها مظهرًا حلقيًا. تُعد كل من الشامات الصبغية والملتصقة عناصر خطرة للإصابة بسرطان الجلد.
- الشامة الوصلية الميلانينية هي ورم خبيث ناتج عن تكاثر مفرط للخلايا الميلانينية البشروية، والذي ينتج بدوره عن خلل في تنظيم الجينات. في البداية، تتكون الشامة الوصلية في البشرة. مع مرور الوقت، تنتقل بعض الخلايا الميلانينية إلى الأدمة، ويبقى جزء آخر في طبقة البشرة: وهكذا تتكون الشامة الميلانينية المعقدة. [ 10 ]، [ 11 ]
- تتميز الشامة ذات النشاط الحدّي بهيمنة تراكيب داخل الجلد. في هذه الحالة، يشير النشاط الحدّي إلى تكاثر الخلايا الصبغية، والذي قد يكون بؤريًا أو واسع الانتشار.
- الشامة الحدية الخلقية هي شامة مصطبغة ذات موقع حدودي، وشكل بيضاوي غير منتظم، وملامحها غير واضحة وتصبغها غير متساوٍ (الجزء المركزي بلون واحد، والحواف بلون آخر). غالبًا ما يُصنف هذا النوع من الأورام كعلامة سريرية لزيادة خطر الإصابة بسرطان الجلد الميلانيني. [ 12 ]
المضاعفات والنتائج
من أكثر مضاعفات الشامة الحدية ضررًا وسوءًا تحوّلها إلى ورم خبيث - الورم الميلانيني. لا يحدث هذا التحول فجأةً، بل يتطلب تأثير عوامل معينة تُهيئ الظروف اللازمة للتنكس. على سبيل المثال، يزداد خطر الإصابة بالأورام الخبيثة بشكل ملحوظ إذا تعرضت الشامة بانتظام لحروق الشمس أو الصدمات. [ 13 ]
لتجنب المضاعفات، ينصح الأطباء بإزالة الشامات الحدودية، حتى لو لم تُسبب أي إزعاج أو تغير. يُصعب علاج تحولها إلى ورم ميلانيني أو ورم أرومي ميلانيني أو سرطان الجلد، وغالبًا ما يؤدي إلى وفاة المريض. لذا، يُنصح الأشخاص ذوو البشرة الفاتحة والشعر الفاتح أو الأحمر، وكذلك من لديهم عدد كبير من الشامات المختلفة على أجسامهم، بما في ذلك الشامات الحدودية، بتوخي الحذر الشديد.
تكرار ظهور الشامة الحدية
في حوالي 80% من المرضى، قد تتكرر الشامة الحدودية بعد إزالتها بالليزر أو بالطرق التدميرية. ينمو النمو في نفس المكان أو في مكان آخر. يضطر بعض المرضى إلى التخلص من الشامة الوسواسية عدة مرات.
يُشير الأطباء إلى أن الطريقة الأكثر جذرية للإزالة هي الجراحة، حيث يُستأصل الورم مع الأنسجة السليمة المحيطة به، والتي يعتمد حجمها على شكل الشامة. كلما كبر حجم الورم، زادت احتمالية عودته. إذا عانى الشخص من انتكاسات سابقة، فعليه الاهتمام بشكل خاص بمنع المضاعفات:
- قضاء وقت أقل في الشمس، وخاصة خلال ساعات النشاط (من الساعة 11:00 إلى الساعة 16:00)؛
- تناول أطعمة عالية الجودة غنية بالفيتامينات والمعادن؛
- التخلي عن العادات السيئة، واتباع نمط حياة صحي؛
- حاول ارتداء ملابس طبيعية عالية الجودة، ولا تؤذي بشرتك، حتى لو لم يكن هناك أي وحمة أو علامات ولادة عليها.
التشخيص وحمة حدية
يبدأ تشخيص الشامة الحدية بمعرفة تاريخ الحالة، والفحص الخارجي، وتنظير الجلد. يُجرى الفحص النسيجي فقط بعد إزالة الورم، ولكن ليس قبل ذلك. تُكتشف التغيرات النسيجية المرضية المرتبطة بشيخوخة الشامات الميلانينية، مثل التنكس الدهني، والتليف، والتغيرات العصبية، في الشامة الفصيصية داخل الأدمة. [ 14 ] والحقيقة أن عملية أخذ العينات (الخزعة) تُعدّ أيضًا عاملًا ضارًا قد يُسبب تحولًا خبيثًا لاحقًا للنمو. [ 15 ]
تتضمن اختبارات الدم خيارات البحث التالية:
- فحص الدم لجودة التخثر؛
- الدم لعلامات الورم؛
- فحص الدم لـ LDH (لاكتات ديهيدروجينيز).
يشمل التشخيص الآلي بشكل أساسي تنظير الجلد، وهو أسلوب يساعد على فحص التغيرات الجلدية غير المرئية بالعين المجردة. بالإضافة إلى ذلك، قد يصف الطبيب فحصًا بالموجات فوق الصوتية لأقرب عقدة ليمفاوية، وتصويرًا بالأشعة السينية للصدر، وتصويرًا بالرنين المغناطيسي للعظام، لاستبعاد أي أورام خبيثة في الجسم.
تشخيص متباين
يجب إجراء التشخيص التفريقي مع أشكال أخرى من فرط التصبغ - وقبل كل شيء، مع الكلف ، الذي يشبه الشامة، أو مع الورم الوعائي الدموي. ولكن من الأهم الانتباه في الوقت المناسب إلى انحلال الشامة الحدية إلى الورم الميلانيني الخبيث. تتطور عملية الورم أحيانًا بشكل غير محسوس تقريبًا، على خلفية متلازمة خلل التنسج الطفيفة: تتوسع ملامح البقعة قليلاً، ويصبح السطح متعرجًا، ويتحول الجلد السليم الموجود بالقرب منه إلى اللون الأحمر. نظرًا لأن التنكس يحدث غالبًا بعد صدمة ميكانيكية للجلد، فمن المهم فحص النمو الذي يتشكل على الأسطح الأخمصية والراحية للأطراف، وبين الأصابع وبالقرب من صفائح الظفر بانتظام. في مثل هذه الأماكن، يوصى بإزالة الشامات، بغض النظر عن نوعها ودرجة خطورتها.
من الاتصال؟
علاج او معاملة وحمة حدية
بعد إجراء التشخيص، سوف ينظر الطبيب في جميع خيارات العلاج الممكنة، على الرغم من أن الطريقة المحافظة لا تتم مناقشتها عادةً: يتم إزالة الشامة الحدودية بإحدى الطرق التالية:
- التدمير بالتبريد هو إجراء تجميد النمو باستخدام النيتروجين السائل (في حالات نادرة باستخدام حمض الكربونيك أو الجليد). [ 16 ]
- التخثير الكهربائي هو أسلوب يتضمن تدمير الورم باستخدام درجة حرارة عالية، ويحدث ذلك عن طريق عمل تيار موجه. [ 17 ]
- إزالة الليزر هي واحدة من أكثر الطرق شيوعًا، والتي تتضمن "تبخير" الأنسجة المصابة بشعاع ليزر موجه.
- الإجراء الجراحي الإشعاعي - يتضمن استئصال النمو باستخدام طول معين من الموجات الراديوية، باستخدام جهاز Surgitron.
لا يمكن التوصية بالأدوية إلا في مرحلة التعافي بعد إزالة الشامة الحدودية.
يتضمن العلاج الطبيعي الإجراءات التالية:
- التخثر بالموجات فوق العالية (UHF) - يتضمن استخدام قطب كهربائي مزود بتيار عالي التردد يبلغ 27.12 ميجاهرتز وشدة 1 مللي أمبير. بعد انتهاء الإجراء، تُعالَج منطقة التخثر بمحلول برمنجنات البوتاسيوم بتركيز 5%. [ 18 ]
- يتم إجراء التخثر الحراري بالليزر باستخدام الإشعاع الضوئي المستمر والنبضي لنطاق الأشعة تحت الحمراء، بقوة قصوى تتراوح من 3 إلى 5 وات وقطر شعاع مركّز يتراوح من 0.25 إلى 0.5 مم، مع قوة منبعثة تتراوح من 10 إلى 15 وات. [ 19 ]، [ 20 ]، [ 21 ]
الأدوية التي قد يصفها الطبيب
لتسريع عملية الشفاء بعد إزالة الشامة الحدودية، قد يوصي الطبيب باستخدام الأدوية التالية:
- المكملات الغذائية لتحسين عملية التمثيل الغذائي للبلاستيك (حمض الفوليك، فيتامينات ب، حمض الأسكوربيك، توكوفيرول)؛
- العوامل الابتنائية غير الستيرويدية (ريبوكسين، أوروتات البوتاسيوم، ميثيل يوراسيل)؛
- المنشطات الحيوية (مستخلص الصبار، FiBS، Plasmol)؛
- العوامل المعدلة للمناعة (تيمولين، بيروجينال، ليفاميزول)؛
- عوامل تجديد غير محددة (زيت نبق البحر، أبيلاك، رومالون، أكتوفيجين).
وتوضح الجدول التالي أمثلة لاستخدامات هذه الأدوية:
ميثيلوراسيل |
يُوصف للمرضى البالغين قرص واحد أربع مرات يوميًا لمدة شهر. قد يصاحب العلاج صداع، وحرقة في المعدة، وردود فعل تحسسية. |
مستخلص الصبار |
يُعطى تحت الجلد يوميًا بجرعة ١ مل، لعدة أسابيع. الآثار الجانبية المحتملة: عسر الهضم، تغيرات في ضغط الدم، حساسية، دوخة، حكة. |
تيمالين |
يُعطى عن طريق الحقن العضلي بمحلول ملحي، بجرعة ٥-٢٠ ملغ يوميًا. مدة العلاج من ثلاثة إلى عشرة أيام. قد تقتصر الآثار الجانبية على رد فعل موضعي في منطقة الحقن. |
أكتوفيجين |
تناول قرصًا أو قرصين ثلاث مرات يوميًا لمدة 4-6 أسابيع. الدواء جيد التحمل، ونادرًا ما تحدث حساسية أو حمى. |
فيتامين هـ |
تُحدد جرعة الدواء لكل حالة على حدة، بحيث لا تتجاوز الجرعة اليومية 1000 ملغ. من الآثار الجانبية المحتملة: الغثيان، والصداع، والتعب، والحساسية. |
العلاجات الشعبية
هناك العديد من الوصفات الشعبية التي تؤثر على الوحمات والشامات. لا يُوافق الأطباء على معظمها، خاصةً فيما يتعلق بالأورام التي تُشكل خطرًا على سرطان الجلد، بما في ذلك الشامات الحدية. في هذه الحالة، يُفضل اللجوء إلى الإزالة الجذرية، مع استشارة جراح.
ومع ذلك، يحاول العديد من المرضى التخلص من الشامات بالطرق التالية:
- امزج كميات متساوية من زيت بذر الكتان وعسل الزهور. دلك منطقة الشامة بالخليط ثلاث مرات يوميًا.
- امسحي النمو بعصير الأناناس الطازج عدة مرات في اليوم.
- كل يوم قومي بوضع قطرة من عصير البصل أو خل التفاح على الشامة.
- قم بتشحيم الشامة بعصير الليمون والثوم.
- اطحن 100 غرام من بذور الكرز حتى تصبح مسحوقًا، ثم أضف 500 مل من أي زيت نباتي، واحفظه في الثلاجة لبضعة أسابيع. يُستخدم الزيت الناتج يوميًا لعلاج الشامات: اتركه على النمو لمدة عشرين دقيقة تقريبًا، ثم اغسله بالماء.
لا يجب الاعتماد على الطرق الشعبية إذا بدأت الشامة الحدودية في إظهار علامة واحدة على الأقل من علامات التنكس الخبيث - على سبيل المثال، بدأت في الزيادة في الحجم، أو تغير شكلها أو لونها، أو أصبحت ضبابية، أو منتفخة، وما إلى ذلك. من الأفضل والأكثر أمانًا دائمًا استشارة الطبيب مسبقًا.
العلاج الجراحي
العلاج المفضل للوحمات الجلدية الصغيرة هو الاستئصال الجراحي.
تم استخدام الاستئصال الجراحي، والتقشير الجلدي، والجراحة بالتبريد، والجراحة الكهربائية، وجراحة الليزر لعلاج الشامات البشروية. [ 22 ]، [ 23 ]، [ 24 ] يرتبط التقشير الجلدي، إذا كان سطحيًا، بمعدل تكرار مرتفع، وقد يؤدي التقشير الجلدي العميق إلى ندوب سميكة. للجراحة بالتبريد قيود مماثلة مع المخاطر بما في ذلك الشفاء البطيء والعدوى والتورم ولون الجلد غير الطبيعي عادةً. يقوم الأطباء بإجراء علاجات الليزر للشامات البشروية لعقود من الزمن. وقد أدت التطورات الحديثة في تكنولوجيا الليزر إلى تحسين سهولة ودقة وسلامة مثل هذه الإجراءات. تم تطوير العديد من العلاجات الموثوقة والفعالة للشامات البشروية باستخدام ثاني أكسيد الكربون، وليزر Nd:YAG طويل النبض، وليزر الصبغة النبضي 585 نانومتر. ومع ذلك، قد يحدث التكرار بعد أشهر إلى سنوات من إزالة الشامات البشروية بأي طريقة. [ 25 ]، [ 26 ]، [ 27 ]، [ 28 ]
الجراحة طريقة قديمة وفعالة للتخلص من أنواع مختلفة من الشامات والثآليل، بما في ذلك الشامات الحدودية. التحضير لهذه العملية بسيط وسريع. يُعالَج الجلد بمطهر خاص، ويُجرى تخدير موضعي. بعد أن يُفعّل التخدير، يستأصل الجرّاح الشامة بمشرط، ويأخذ جزءًا صغيرًا من الأنسجة السليمة المحيطة، لإزالة الورم بشكل كامل وكامل.
العلاج الجراحي له مميزاته:
- يتم استبعاد تكرار الشامة الحدية؛
- يمكن إرسال الورم لإجراء فحص الأنسجة؛
- يتم إجراء التدخل في إطار العيادات الخارجية؛ فلا توجد حاجة للذهاب إلى المستشفى.
ولكن هذه العملية ليست خالية من العيوب، على سبيل المثال:
- تستغرق الخياطة وقتًا أطول قليلاً للشفاء مقارنةً بطرق الإزالة الأخرى - حوالي شهر واحد؛
- إذا لم يتم العناية بها بشكل صحيح، هناك خطر حدوث التقيح؛
- من الممكن أن تتكون ندبة غير جمالية.
مع ذلك، يُصرّ الأطباء على التدخل الجراحي في حال كبر حجم الشامات. فهذه هي الطريقة الأكثر فعالية للتخلص من المشكلة نهائيًا، ومنع الخباثة وعودة الورم.
الوقاية
يكاد يكون من المستحيل منع ظهور الشامات الحدودية. ومع ذلك، ينبغي على المرضى المعرضين لظهور الشامات توخي الحذر وفحص أجسامهم بعناية بحثًا عن أي تغيرات أو تحولات خبيثة للأورام الصبغية.
ولأغراض الوقاية، من الضروري الالتزام بالتوصيات التالية:
- تجنب إتلاف الجلد، وخاصة الشامات؛
- تجنب التعرض لأشعة الشمس لفترات طويلة، وعدم الذهاب إلى صالونات التشمس، وعدم التعرض لحروق الشمس؛
- عند العمل مع المواد الكيميائية والمواد السامة، ارتدِ قفازات واقية؛
- تقوية نفسك، تقوية جهاز المناعة لديك، تناول الطعام الجيد والمغذي.
في حال تلف الشامة الحدودية لأي سبب، يجب عليك استشارة طبيب أمراض جلدية أو أخصائي أورام. سيفحص الطبيب النمو ويقرر ما إذا كان يجب إزالته.
توقعات
ينصح الأطباء بعدم نسيان أن الشامة الحدية قد تتطور إلى ورم خبيث، بغض النظر عن العمر. لذلك، يجب عليكِ دائمًا توخي الحذر وفحص الشامات والبقع لدى طبيب أمراض جلدية أو أخصائي أورام مرة أو مرتين سنويًا على الأقل. في حال ظهور أعراض مشبوهة، يُفضل إزالة الورم دون انتظار تطورات سلبية أخرى.
الشامة الحدية مرضٌ خطيرٌ يُسبب سرطان الجلد. لكن هذا لا يعني بالضرورة حدوث تحول: فمعظم المرضى يعيشون مع هذه التشكيلات، وأحيانًا لا يُدركون خطورتها المحتملة. لذلك، لا داعي للقلق. الأهم هو فحص الجلد بانتظام، وملاحظة جميع الشامات الموجودة، وتسجيل أي تغيرات فيها.

