
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
التشخيص الإشعاعي للالتهاب المفصلي العظمي
خبير طبي في المقال
آخر مراجعة: 06.07.2025
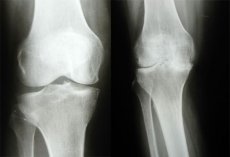
على الرغم من التطور السريع في السنوات الأخيرة لأساليب التصوير الطبي الحديثة، مثل التصوير بالرنين المغناطيسي والتصوير المقطعي المحوسب بالأشعة السينية، وتوسع إمكانيات التشخيص بالموجات فوق الصوتية، إلا أن تشخيص هشاشة العظام بالأشعة السينية لا يزال الطريقة الموضوعية الأكثر شيوعًا لتشخيص ومراقبة فعالية علاجها. ويعود ذلك إلى توفر هذه الطريقة، وسهولة البحث فيها، وفعاليتها من حيث التكلفة، ووفرة المعلومات.
بشكل عام، يعتمد التشخيص الشعاعي للفصال العظمي على اكتشاف تضيق الفراغ المفصلي، وتصلب العظام تحت الغضروف، والنتوءات العظمية (OF). وتُعدّ درجة تضيق الفراغ المفصلي الشعاعي ذات أهمية تشخيصية أساسية. قد تُظهر صور المفاصل الشعاعية مناطق تعظم في كبسولة المفصل (الفصال العظمي المتأخر). في الشكل العقدي للفصال العظمي، تكمن الأهمية التشخيصية الأكبر في اكتشاف النتوءات العظمية، والتي قد تصاحبها أحيانًا تلف شديد في أسطح المفصل (ما يُسمى الفصال التآكلي).
إن الفراغ المفصلي في الأشعة السينية، والذي يمتلئ بالغضاريف وطبقة من السائل الزليلي، والتي لا تنتج صورة على الأشعة السينية، يبدو وكأنه شريط أكثر شفافية بين الأسطح المفصلية.
يُحدَّد السُمك الكلي للغضروف المفصلي في الصور الشعاعية بقياس عرض الفراغ المفصلي الشعاعي بين الأسطح المفصلية للمشاش العظمي. تجدر الإشارة إلى أن عرض الفراغ المفصلي الشعاعي لا يزال يُستخدم كمؤشر رئيسي في تشخيص هشاشة العظام، وتوصي منظمة الصحة العالمية (WHO) والرابطة الدولية لأطباء العظام (ILAR) بالتصوير الشعاعي القياسي لمفاصل الركبة في الإسقاطات المباشرة والجانبية كطريقة مُفضَّلة لتقييم ديناميكيات التغيرات في الغضروف المفصلي أثناء التجارب السريرية للأدوية. يتوافق تضيُّق الفراغ المفصلي الشعاعي مع انخفاض في حجم الغضروف المفصلي، ويعتبر معظم الباحثين أن تصلب العظام تحت الغضروف والنتوءات العظمية على حواف الأسطح المفصلية استجابةً من أنسجة العظام لزيادة الحمل الميكانيكي على المفصل، والذي ينتج بدوره عن تغيرات تنكسية وانخفاض في حجم الغضروف المفصلي. إن ما سبق مهم ليس فقط لتشخيص هشاشة العظام، بل أيضاً لتقييم تطور المرض والعلاج.
وتعتبر الأعراض الإشعاعية المشار إليها خاصة بمرض هشاشة العظام، ويتم تضمينها في قائمة المعايير الإشعاعية لتشخيص هذا المرض إلى جانب المعايير السريرية.
طرق تحسين التشخيص الإشعاعي لمرض هشاشة العظام
كما ذُكر سابقًا، تعتمد طرق تقييم تطور الفصال العظمي على تحديد الديناميكيات الشعاعية في المفاصل. تجدر الإشارة إلى أن ديناميكيات التغيرات الشعاعية في الفصال العظمي تتميز ببطء معدلها: إذ يبلغ معدل تضيق الفراغ الشعاعي للمفصل لدى مرضى داء مفصل الركبة حوالي 0.3 مم سنويًا. أظهرت نتائج الدراسات طويلة المدى للتغيرات الشعاعية لدى مرضى الفصال العظمي في مفاصل الركبة الذين تلقوا علاجًا مضادًا للالتهابات غير الهرمونية غياب أي تطور شعاعي للمرض بعد عامين من المراقبة، مع وجود فروق طفيفة بين مجموعات المرضى الذين تلقوا العلاج ومجموعة الضبط. إن غياب أي تغيرات موثوقة في الدراسات طويلة المدى يُشير إلى أن الأعراض الشعاعية للفصال العظمي في التصوير الشعاعي القياسي للمفاصل تبقى مستقرة نسبيًا لفترة طويلة. لذلك، لتقييم ديناميكيات التغيرات، يُفضل استخدام تقنيات الأشعة السينية الأكثر حساسية، ومنها التصوير الشعاعي الدقيق للمفاصل.
تستخدم أجهزة الأشعة السينية ذات التركيز الدقيق أنابيب أشعة سينية خاصة مزودة بمصدر إشعاع نقطي. يُظهر التصوير الشعاعي الكمي ذو التركيز الدقيق، مع التكبير المباشر للصورة، حساسية كافية في اكتشاف التغيرات الطفيفة في بنية العظام. بهذه الطريقة، يمكن تسجيل تطور هشاشة العظام وتأثير العلاج وقياسهما بدقة في فترة زمنية قصيرة نسبيًا بين الفحوصات. يتحقق ذلك من خلال توحيد الفحص واستخدام إجراء قياس شعاعي، مما يحسن جودة صور الأشعة السينية للمفاصل التي يتم الحصول عليها مع التكبير المباشر للصورة، مما يسمح بتسجيل تفاصيل هيكلية للعظام غير مرئية في صور الأشعة القياسية. توصي منظمة الصحة العالمية/الرابطة الدولية لأمراض المفاصل بقياس عرض مساحة المفصل الشعاعية يدويًا باستخدام طريقة ليكوين باستخدام عدسة مكبرة وحساب عرض مساحة المفصل الشعاعية في نقاط مختلفة. تُظهر هذه القياسات أن معامل التباين مع القياسات المتكررة هو 3.8%. يوفر تطوير تقنية الحواسيب الدقيقة وتحليل الصور تقييمًا أكثر دقة للتغيرات في تشريح المفصل مقارنةً بالطرق اليدوية. تتيح المعالجة الرقمية لصورة الأشعة السينية للمفصل قياس عرض فراغ المفصل تلقائيًا باستخدام الحاسوب. يُستبعد خطأ الباحث عمليًا، لأن دقة القياسات المتكررة تُضبط بواسطة النظام نفسه.
من حيث كفاءة التشخيص وبساطته وسهولة استخدامه، تُعدّ أجهزة التشخيص بالأشعة السينية المتنقلة المزودة بحامل متعدد الأوضاع على شكل حرف C، والمستخدمة على نطاق واسع في الممارسة العالمية، ذات أهمية خاصة. تتيح هذه الأجهزة فحص المريض في أي زاوية دون تغيير موضعه.
جدير بالذكر طريقة التصوير الشعاعي الوظيفي لمفاصل الركبة، والتي تتكون من إجراء صورتين متتاليتين بالأشعة السينية لمفصل الركبة مع وقوف المريض في إسقاط أمامي مباشر مع دعم سائد على الطرف المفحوص (الصورة الأولى - مع مفصل ركبة مستقيم بالكامل، والثانية - مع ثني بزاوية 30 درجة). تم نقل محيط عناصر العظام التي تشكل فجوة الأشعة السينية للمفصل من الصور الشعاعية الأولى والثانية إلى الورق وإدخالها بالتتابع في جهاز كمبيوتر باستخدام ماسح ضوئي، وبعد ذلك تم تحديد درجة الضرر الذي لحق بالغضروف الزجاجي لمفصل الركبة من خلال الفرق في نسبة المناطق الجانبية والوسطية بين الصور الشعاعية الأولى والثانية (تم تقييم مرحلة هشاشة العظام وفقًا لـ Hellgen). كان عادةً 0.05 ± 0.007؛ للمرحلة الأولى - 0.13 ± 0.006؛ للمرحلة الثانية - ٠٫١٨ ± ٠٫٠١١؛ وللمرحلة الثالثة - ٠٫٣ ± ٠٫٠٣. يوجد فرق كبير بين القيم الطبيعية وتلك في المرحلة الأولى (قيمة الاحتمال < ٠٫٠٠١): الفرق بين المرحلتين الأولى والثانية موثوق (قيمة الاحتمال < ٠٫٠٥)، وبين المرحلتين الثانية والثالثة من هشاشة العظام - فرق كبير (قيمة الاحتمال < ٠٫٠٠١).
تشير البيانات التي تم الحصول عليها إلى أن تخطيط الأشعة السينية لمفصل الركبة أثناء التصوير الشعاعي الوظيفي يعرض بشكل موضوعي مرحلة هشاشة العظام في مفصل الركبة.
سمحت طريقة التصوير الشعاعي الوظيفي مع الحمل بإثبات وجود انخفاض أولي في ارتفاع الفراغ المفصلي الشعاعي لدى 8 مرضى، لم تُكتشف لديهم تغيرات مرضية بالتصوير الشعاعي التقليدي. وفي 7 مرضى، ثبت وجود درجة ضرر أشد. وبالتالي، تم تغيير التشخيص لدى 15 مريضًا (12.9% + 3.1%).
إلى جانب الطريقة التقليدية لفحص مفصل الركبة بالأشعة السينية - فحص مفصل الركبة في إسقاطات قياسية مع وضع المريض في وضع أفقي - هناك طريقة لفحص هذا المفصل في وضع رأسي. ووفقًا لـ VA Popov (1986)، فإن صورة مفصل الركبة الملتقطة في وضع أفقي لا تعكس الحالة الميكانيكية الحقيقية للمفصل تحت حمل وزن الجسم. واقترح إجراء فحص لمفصل الركبة في وضع قائم مع دعم رئيسي على الطرف المراد فحصه. SS Messich وآخرون. (1990) اقترح أن أفضل وضع لتشخيص هشاشة العظام هو ثني الركبة بمقدار 28 درجة مع المريض في وضع مستقيم، مع وجود دعم سائد على الطرف الذي يتم فحصه، حيث أظهرت الدراسات البيوميكانيكية أن الآفة الأولية للغضروف الزجاجي لمفصل الركبة تُلاحظ في الأجزاء الخلفية من اللقمات الفخذية، الواقعة بزاوية 28 درجة في المستوى السهمي، حيث إنه في هذا الوضع يعمل الحمل الميكانيكي الرئيسي على الغضروف (الوضع الفسيولوجي لمفصل الركبة). اقترح H. Petterson et al. (1995) تقنية للتصوير الشعاعي لمفصل الركبة بحمل، حيث يكون الجزء السفلي من الساق بزاوية 5-10 درجات على مستوى الفيلم ويتم ثني المفصل أيضًا بزاوية 10-15 درجة. وفقًا للمؤلفين، في هذا الوضع يتم توجيه الشعاع المركزي مماسًا لمستوى اللقمة الظنبوبية وسيتم تمثيل مساحة المفصل بشكل صحيح في الصورة.
وبالتالي، فإن الاستخدام المستهدف لقدرات التصوير الشعاعي الكلاسيكي، مع الأخذ في الاعتبار المظاهر السريرية، يسمح في كثير من الحالات بتأكيد أو على الأقل الاشتباه في وجود ضرر في بنية معينة من مجمع الرباط الغضروفي في مفصل الركبة واتخاذ القرار بشأن الحاجة إلى فحص إضافي للمريض باستخدام وسائل أخرى للتصوير الطبي.
الأعراض الشعاعية المطلوبة لتشخيص هشاشة العظام الأولية
يُعدّ تضيّق مساحة المفصل الشعاعية من أهم الأعراض الشعاعية، ويرتبط ارتباطًا مباشرًا بالتغيرات المرضية التي تحدث في الغضروف المفصلي. تختلف مساحة المفصل الشعاعية في أجزاء المفصل المختلفة بعرضها، وذلك بسبب التناقص غير المتساوي في حجم الغضروف المفصلي في مناطق مختلفة من سطح المفصل. ووفقًا لتوصيات منظمة الصحة العالمية والرابطة الدولية لأطباء المفاصل (ILAR)، يجب قياس عرض مساحة المفصل الشعاعية في أضيق منطقة. يُعتقد أنه في المفصل المتغير مرضيًا، تتعرض هذه المنطقة لأقصى حمل ميكانيكي (في مفصل الركبة، غالبًا ما تكون هذه الأجزاء الإنسية، وفي مفصل الورك - الجزء العلوي الإنسي، وفي حالات أقل - الأجزاء العلوية الوحشية). تشمل المعالم التشريحية المستخدمة لقياس مساحة المفصل في صور المفاصل الكبيرة بالأشعة السينية ما يلي:
- بالنسبة للأسطح المحدبة (رأس وعظام عظم الفخذ) - الطبقة القشرية للصفيحة الطرفية للسطح المفصلي للعظم؛
- بالنسبة للأسطح المقعرة (حافة الحُق، اللقمات القريبة من الظنبوب) - حافة السطح المفصلي عند قاعدة تجويف الحق.
تصلب العظام تحت الغضروف هو انضغاط نسيج عظمي يقع مباشرة تحت الغضروف المفصلي. عادةً ما يكون هذا العرض الشعاعي نتيجة لاحتكاك أسطح العظام المفصلية غير المستوية المكشوفة ببعضها البعض. يُكتشف في المراحل المتأخرة من الفصال العظمي، عندما يكون الفراغ المفصلي ضيقًا بشكل حاد. يشير هذا العرض إلى عملية تنكسية مدمرة عميقة في الغضروف المفصلي أو حتى اختفائه. قد يكون انتهاك سلامة الغضروف المفصلي، الذي يسبق انخفاضه الكمي، نتيجة انضغاط نسيج العظم القشري والإسفنجي الواقع مباشرة تحت الغضروف. يُقاس انضغاط نسيج العظم تحت الغضروف في منطقة الأسطح المفصلية للعظام عند ثلاث نقاط متساوية المسافة على طول الحافة المفصلية؛ ويمكن حساب متوسط نتائج القياس.
النتوءات العظمية هي نموات عظمية مرضية محدودة بأشكال وأحجام مختلفة، تحدث مع التهاب مُنتج في غشاء السمحاق على حواف الأسطح المفصلية للعظام، وهو عرض شعاعي مميز للفصال العظمي. في المراحل الأولى من الفصال العظمي، تبدو هذه النتوءات كحزوز أو تكوينات عظمية صغيرة (تصل إلى 1-2 مم) على حواف الأسطح المفصلية وعند نقاط الالتصاق بأربطة المفاصل نفسها (في مفاصل الركبة - على طول حواف الدرنات بين لقمتي الظنبوب، وعند نقاط الالتصاق بالأربطة الصليبية؛ وفي مفاصل الورك - على طول حواف حفرة رأس الفخذ، على سطحها الإنسي، عند نقطة الالتصاق برباط رأس الفخذ نفسه).
مع ازدياد شدة الفصال العظمي وتفاقم تضيق الفراغ المفصلي، يزداد حجم النتوءات العظمية، وتتخذ أشكالًا مختلفة على شكل "شفاه" أو "نتوءات"، أو نتوءات عظمية مستقيمة أو "كثيفة" على قاعدة عريضة أو ضيقة. في هذه الحالة، قد يزداد قطر رأس المفصل وجوفه بشكل ملحوظ، ويصبحان أكثر ضخامة و"مسطحين". يمكن إحصاء عدد النتوءات العظمية بشكل منفصل أو إجمالي في كلا المفصلين، ويمكن تحديد أحجامها من خلال عرض القاعدة وطولها. تُعد التغيرات في عدد النتوءات العظمية وأحجامها مؤشرًا دقيقًا على تطور الفصال العظمي ومراقبة فعالية علاجه.
لا يلزم إجراء نتائج تصويرية لتشخيص هشاشة العظام الأولية
عيب العظم الهامشي حول المفصل. على الرغم من أن هذا العيب الشعاعي، الذي قد يُلاحظ في هشاشة العظام، قد عرّفه آر دي ألتمان وآخرون (1990) بأنه "تآكل في سطح المفصل"، إلا أن مصطلح "عيب العظم الهامشي حول المفصل" هو الأفضل لعدم وجود توصيف نسيجي دقيق لهذه التغيرات التي يمكن اكتشافها شعاعيًا. قد تُلاحظ عيوب العظم الهامشي أيضًا في المراحل المبكرة من هشاشة العظام، وقد يكون سبب ظهورها تغيرات التهابية في الغشاء الزليلي. وقد وُصفت تغيرات مماثلة في المفاصل الكبيرة ومفاصل اليدين. عادةً، في هشاشة العظام، تكون هذه العيوب صغيرة الحجم، مع وجود منطقة تصلب عظمي في قاعدتها. على عكس التآكلات الحقيقية التي يتم اكتشافها في التهاب المفاصل الروماتويدي، والتي لا تحتوي على تغيرات تصلب في القاعدة ويتم تحديدها غالبًا على خلفية هشاشة العظام حول المفصل، فإن الأنسجة العظمية المحيطة بالعيب الهامشي حول المفصل ليست نادرة في هشاشة العظام.
تتكون الأكياس تحت الغضروفية نتيجة ارتشاف أنسجة العظم في مناطق الضغط داخل المفصل المرتفع (في موقع الحمل الأكبر على سطح المفصل). في الصور الشعاعية، تبدو هذه الأكياس كعيوب حلقية في نسيج العظم التربيقي في العظم تحت الغضروفية، مع حافة تصلب واضحة المعالم. غالبًا ما توجد الأكياس تحت الغضروفية في أضيق جزء من تجويف المفصل، وتظهر أثناء تفاقم المرض. وهي سمة مميزة لالتهاب مفاصل الورك، ويمكن العثور عليها في كل من رأس عظم الفخذ وسقف الحُق. يُحكم على ديناميكيات التغيرات في الأكياس تحت الغضروفية من خلال عددها وحجمها.
تتكون الغضاريف المتكلسة داخل المفصل من مناطق غضروف مفصلي نخرية، وقد تكون أيضًا جزءًا من نسيج عظمي (نتوءات عظمية) أو ناتجة عن الغشاء الزليلي. عادةً ما تكون صغيرة الحجم، وتقع بين الأسطح المفصلية للعظام أو على جانب المشاش العظمي، ولها أشكال مختلفة (مستديرة، بيضاوية، مستطيلة)، وبنية غير متساوية مرقطة، وذلك بسبب ترسب المواد المحتوية على الكالسيوم في النسيج الغضروفي. عادةً، لا يوجد أكثر من غضروف واحد أو اثنين في المفصل.
في مفصل الركبة، قد يُخطئ البعض في تشخيص العظم السمسمي (الفابيلا) في الحفرة المأبضية على أنه ورم غضروفي متكلس، والذي بدوره يُغير شكله وموقعه وحجمه في حالة هشاشة العظام في مفصل الركبة. يُعد تشوه الفابيلا أحد أعراض هشاشة العظام في مفصل الركبة.

