
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
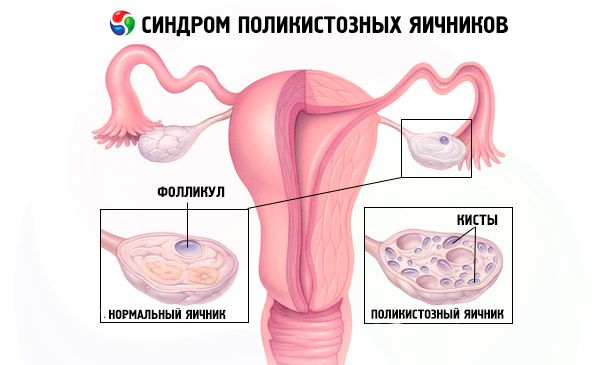
متلازمة المبيض المتعدد الكيسات.
خبير طبي في المقال
آخر مراجعة: 04.07.2025
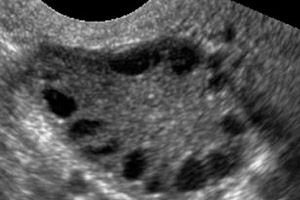
متلازمة تكيس المبايض هي حالة مرضية متعددة العوامل وغير متجانسة، تتميز باضطرابات الدورة الشهرية، وانقطاع التبويض المزمن، وفرط الأندروجين، وتغيرات كيسية في المبايض، والعقم. تتميز متلازمة تكيس المبايض بالسمنة المعتدلة، وعدم انتظام الدورة الشهرية أو انقطاع الطمث، وأعراض زيادة الأندروجين (كثرة الشعر، وحب الشباب). عادةً ما تحتوي المبايض على العديد من الأكياس. يعتمد التشخيص على اختبارات الحمل، ومستويات الهرمونات، والفحص لاستبعاد وجود ورم ذكوري. العلاج يعتمد على الأعراض.
الأسباب متلازمة المبيض المتعدد الكيسات
متلازمة تكيس المبايض هي حالة غدد صماء شائعة في الجهاز التناسلي، تصيب 5-10% من المريضات. تتميز بانقطاع الإباضة وزيادة الأندروجينات مجهولة السبب. قد يكون حجم المبايض طبيعيًا أو متضخمًا، مع كبسولة ناعمة وسميكة. عادةً ما تحتوي المبايض على العديد من الأكياس الجريبية الصغيرة، التي يبلغ قطرها 26 مم؛ وقد تظهر أحيانًا أكياس كبيرة تحتوي على خلايا ضيّقة. ترتفع مستويات هرمون الإستروجين، مما يؤدي إلى زيادة خطر الإصابة بفرط تنسج بطانة الرحم، وفي النهاية سرطان بطانة الرحم. غالبًا ما ترتفع مستويات الأندروجين، مما يزيد من خطر الإصابة بمتلازمة التمثيل الغذائي والشعرانية.
 [ 13 ]
[ 13 ]
طريقة تطور المرض
تعاني النساء المصابات بمتلازمة تكيس المبايض (PCOS) من خلل في استقلاب الأندروجين والإستروجين، وخلل في تخليق الأندروجين. يصاحب المرض ارتفاع في تركيزات هرمونات الأندروجين في المصل، مثل التستوستيرون، والأندروستينيون، وكبريتات ديهيدرو إيبي أندروستيرون، و(DHEA-S). ومع ذلك، يمكن أحيانًا تحديد مستويات الأندروجين الطبيعية.
ترتبط متلازمة تكيس المبايض أيضًا بمقاومة الأنسولين، وفرط الأنسولين، والسمنة. قد يؤدي فرط الأنسولين أيضًا إلى تثبيط تخليق SHBG، مما قد يعزز بدوره السمات الأندروجينية.
بالإضافة إلى ذلك، ترتبط مقاومة الأنسولين في متلازمة تكيس المبايض بالهرمون أديبونيكتين، وهو هرمون تفرزه الخلايا الدهنية وينظم عملية التمثيل الغذائي للدهون ومستويات الجلوكوز في الدم.
يصاحب ارتفاع مستويات الأندروجينات زيادة في التأثير المحفز للهرمون الملوتن (LH) الذي تفرزه الغدة النخامية الأمامية، مما يؤدي إلى نمو خلايا ثيكا المبيض. هذه الخلايا بدورها تزيد من تخليق الأندروجينات (التستوستيرون، والأندروستينيون). بسبب انخفاض مستوى الهرمون المنبه للجريب (FSH) مقارنةً بهرمون LH، لا تستطيع الخلايا الحبيبية المبيضية تحويل الأندروجينات إلى إستروجين، مما يؤدي إلى انخفاض مستويات الإستروجين وانقطاع الإباضة لاحقًا.
تشير بعض الأدلة إلى أن المرضى يعانون من ضعف وظيفي في السيتوكروم P450c17، 17-هيدروكسيلاز، والذي يثبط تخليق الأندروجين.
متلازمة تكيس المبايض هي متلازمة غير متجانسة وراثيًا. أثبتت دراسات أُجريت على أفراد من عائلات مصابين بمتلازمة تكيس المبايض وجود وراثة جسمية سائدة. مؤخرًا، تم تأكيد وجود صلة وراثية بين متلازمة تكيس المبايض والسمنة. يرتبط أحد متغيرات جين FTO (rs9939609، الذي يُهيئ للسمنة بشكل عام) ارتباطًا وثيقًا باحتمالية الإصابة بمتلازمة تكيس المبايض. تم تحديد تعدد أشكال الموضع 2p16 (2p16.3، 2p21، و9q33.3) المرتبط بمتلازمة تكيس المبايض، بالإضافة إلى الجين المُشفر لمستقبل هرمون الملوتن (LH) وموجهة الغدد التناسلية المشيمية البشرية (hCG).
الأعراض متلازمة المبيض المتعدد الكيسات
تبدأ أعراض متلازمة تكيس المبايض خلال فترة البلوغ وتتناقص مع مرور الوقت. يستبعد انتظام الدورة الشهرية لفترة من الوقت بعد بدء الحيض تشخيص متلازمة تكيس المبايض. يكشف الفحص عادةً عن وجود مخاط عنق الرحم غزير (يعكس ارتفاع مستويات هرمون الإستروجين). يمكن الاشتباه في تشخيص متلازمة تكيس المبايض إذا ظهرت على المرأة عارضان نموذجيان على الأقل (السمنة المعتدلة، كثرة الشعر، عدم انتظام الدورة الشهرية، أو انقطاع الطمث).
المجموعة الأكثر شيوعًا من الأعراض السريرية هي:
- اضطرابات الدورة الشهرية (قلة الطمث، نزيف الرحم غير الطبيعي، انقطاع الطمث الثانوي)؛
- انقطاع التبويض؛
- العقم؛
- الشعرانية؛
- اضطراب التمثيل الغذائي للدهون (السمنة ومتلازمة التمثيل الغذائي)؛
- السكري؛
- متلازمة انقطاع التنفس الانسدادي أثناء النوم.
ما الذي يزعجك؟
التشخيص متلازمة المبيض المتعدد الكيسات
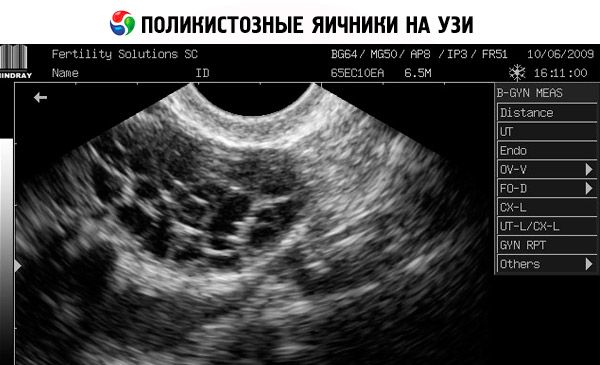
يعتمد التشخيص على استبعاد الحمل (اختبار الحمل) وفحص مستويات الإستراديول، وهرمون FSH، وهرمون TSH، والبرولاكتين في مصل الدم. يُؤكد التشخيص بالموجات فوق الصوتية، التي تكشف عن وجود أكثر من 10 بصيلات في المبيض؛ وعادةً ما توجد هذه البصيلات على أطراف المبيض وتشبه عقدًا من اللؤلؤ. في حال ملاحظة وجود بصيلات في المبيض وكثرة الشعر، يجب تحديد مستويات هرمون التستوستيرون وDHEAS. تُقيّم المستويات المرضية كما هو الحال في انقطاع الطمث.
 [ 23 ]، [ 24 ]، [ 25 ]، [ 26 ]، [ 27 ]، [ 28 ]
[ 23 ]، [ 24 ]، [ 25 ]، [ 26 ]، [ 27 ]، [ 28 ]
التاريخ والفحص البدني
من خلال جمع تاريخ الحالة بدقة، يتم تحديد العوامل الوراثية المؤدية إلى الإصابة بمتلازمة تكيس المبايض. أثناء الفحص، يُحسب مؤشر كتلة الجسم ونسبة محيط الخصر إلى محيط الورك (عادةً ≤ 0.8) لتشخيص زيادة الوزن والسمنة.
يتميز متلازمة تكيس المبايض بتعدد أشكال العلامات السريرية والمخبرية.
طرق تشخيصية خاصة لمتلازمة تكيس المبايض
يُشترط إجراء فحص هرموني في اليوم الثالث إلى الخامس من الدورة الشهرية: يتم تحديد مستويات هرمونات LH وFSH والبرولاكتين والتستوستيرون في الدم، بالإضافة إلى أندروجينات الغدة الكظرية (DHEAS) و17-هيدروكسي بروجسترون. تتميز متلازمة تكيس المبايض بارتفاع مؤشر LH/FSH إلى 2.5-3 (بسبب زيادة مستويات LH) وفرط الأندروجين.
لتحديد مصدر فرط الأندروجينية، يُجرى اختبار ACTH للتشخيص التفريقي لفرط الأندروجينية الناتج عن طفرة في الجين المُرمِّز لإنزيم 21-هيدروكسيلاز في الغدد الكظرية (تشخيص الأشكال الكامنة والكامنة لمتلازمة الغدة الكظرية التناسلية). الطريقة: في الساعة التاسعة صباحًا، يُسحب دم من الوريد المرفقي، ثم يُعطى 1 ملغ من دواء سينكثين-ديبوت عضليًا، وبعد 9 ساعات، يُسحب الدم مجددًا. يُحدَّد تركيز الكورتيزول و17-هيدروكسي بروجسترون في كلا العيّنتين من الدم، ثم يُحسب مُعامل باستخدام صيغة خاصة، لا تتجاوز قيمها 0.069. في هذه الحالات، تكون نتيجة الاختبار سلبية، ولا تكون المرأة (أو الرجل) حاملة لطفرة جين 21-هيدروكسيلاز.
يُجرى اختبار الديفينين للكشف عن الأشكال المركزية لمتلازمة تكيس المبايض، وإمكانية العلاج بأدوية النواقل العصبية. طريقة الاختبار: يُحدد التركيز الأولي للهرمون الملوتن (LH) والتستوستيرون في الدم، ثم يُؤخذ قرص واحد من الديفينين 3 مرات يوميًا لمدة 3 أيام، وبعد ذلك يُحدد تركيز هذه الهرمونات نفسها في الدم مرة أخرى. يُعتبر الاختبار إيجابيًا إذا انخفض مستوى الهرمون الملوتن (LH) والتستوستيرون.
- يكشف فحص الموجات فوق الصوتية للأعضاء التناسلية عن تضخم المبايض (10 سم3 أو أكثر)، وبصيلات متعددة يصل قطرها إلى 9 ملم، وسماكة سدى المبيض، وسماكة الكبسولة.
- بالإضافة إلى ذلك، إذا كان هناك شك في مقاومة الأنسولين، يتم إجراء اختبار تحمل الجلوكوز لتحديد مستويات الأنسولين والجلوكوز قبل وبعد التمرين.
- في حالة الاشتباه في أن متلازمة تكيس المبايض ناجمة عن الغدة الكظرية، يوصى بالاستشارة الوراثية واختبار النمط الجيني لـ HLA.
- تصوير الرحم والمبيضين.
- تنظير البطن.
- تقييم خصوبة الحيوانات المنوية للزوج.
في نوفمبر 2015، أصدرت الجمعية الأمريكية لأطباء الغدد الصماء السريرية (AACE)، والكلية الأمريكية للغدد الصماء (ACE)، وجمعية زيادة الأندروجين ومتلازمة تكيس المبايض (AES)، إرشادات جديدة لتشخيص متلازمة تكيس المبايض. هذه الإرشادات هي:
- يجب أن تشمل المعايير التشخيصية لمتلازمة تكيس المبايض أحد المعايير الثلاثة التالية: انقطاع التبويض المزمن، وفرط الأندروجين السريري، ومرض تكيس المبايض.
- بالإضافة إلى النتائج السريرية، يجب قياس مستويات هرمون 17-هيدروكسي بروجسترون في المصل وهرمون مضاد مولر لتشخيص متلازمة تكيس المبايض.
- تعتبر مستويات هرمون التستوستيرون الحر أكثر حساسية في الكشف عن فائض الأندروجين من مستويات هرمون التستوستيرون الكلي.
ما الذي يجب فحصه؟
من الاتصال؟
علاج او معاملة متلازمة المبيض المتعدد الكيسات
يتم إعطاء النساء اللاتي لديهن دورات شهرية غير إباضية (تاريخ من غياب الحيض أو عدم انتظامه وعدم وجود دليل على إنتاج البروجسترون)، ولا يعانين من الشعرانية، ولا يرغبن في الحمل، البروجستين المتقطع (على سبيل المثال، ميدروكسي بروجسترون 5 إلى 10 ملغ عن طريق الفم مرة واحدة يوميًا لمدة 10 إلى 14 يومًا كل شهر لمدة 12 شهرًا) أو وسائل منع الحمل عن طريق الفم لتقليل خطر فرط تنسج بطانة الرحم والسرطان وتقليل مستويات الأندروجين في الدورة الدموية.
بالنسبة للنساء المصابات بمتلازمة تكيس المبايض، واللاتي يعانين من انقطاع الدورة الشهرية، وكثرة الشعر، وعدم التخطيط للحمل، يهدف العلاج إلى الحد من كثرة الشعر وتنظيم مستويات هرمون التستوستيرون وDHEAS في المصل. وتخضع النساء الراغبات في الحمل لعلاج العقم.
يتم علاج العقم في متلازمة تكيس المبايض على مرحلتين:
- المرحلة الأولى - التحضيرية؛
- المرحلة الثانية – تحفيز التبويض.
يعتمد العلاج في المرحلة التحضيرية على الشكل السريري والمرضي لمتلازمة تكيس المبايض.
- في حالات متلازمة تكيس المبايض والسمنة، يوصى بوصف أدوية تساعد على تقليل مقاومة الأنسولين: الدواء المفضل هو الميتفورمين، يؤخذ عن طريق الفم بجرعة 500 ملغ 3 مرات يوميًا لمدة 3 إلى 6 أشهر.
- في الشكل المبيضي لمتلازمة تكيس المبايض ومستويات LH المرتفعة، يتم استخدام الأدوية التي تساعد على تقليل حساسية نظام تحت المهاد والغدة النخامية لقمع وظيفة المبيض بالكامل (مستوى استراديول المصل < 70 بيكومول / لتر):
- بخاخ بوسيريلين، 150 ميكروجرام في كل فتحة أنف 3 مرات يوميًا من اليوم الحادي والعشرين أو الثاني من الدورة الشهرية، مدة العلاج من شهر إلى ثلاثة أشهر، أو
- بوسيريلين ديبوت عضليًا 3.75 مجم مرة كل 28 يومًا من اليوم الحادي والعشرين أو الثاني من الدورة الشهرية، مدة العلاج من شهر إلى ثلاثة أشهر، أو
- ليوبروريلين تحت الجلد 3.75 ملغ مرة واحدة كل 28 يومًا من اليوم الحادي والعشرين أو الثاني من الدورة الشهرية، مدة الدورة من 1 إلى 3 أشهر، أو
- تريبتوريلين تحت الجلد 3.75 ملغ مرة واحدة كل 28 يومًا أو 0.1 ملغ مرة واحدة يوميًا من اليوم الحادي والعشرين أو الثاني من الدورة الشهرية، مدة الدورة 1-3 أشهر.
لا يهم من حيث المبدأ أي يوم (21 أو 2) من الدورة الشهرية تُوصف مُنبهات GnRH، ولكن يُفضل وصفها من اليوم 21، لأنه في هذه الحالة لا تتكون أكياس المبيض. عند وصفها من اليوم الثاني من الدورة، تتزامن مرحلة التنشيط التي تسبق مرحلة التثبيط في آلية عمل مُنبه GnRH مع المرحلة الجُريبية من الدورة، وقد تُسبب تكوّن أكياس المبيض.
الأدوية البديلة:
- إيثينيل استراديول/دينوجيست عن طريق الفم 30 ميكروجرام/2 مجم مرة واحدة يوميًا من اليوم الخامس إلى اليوم الخامس والعشرين من الدورة الشهرية، مدة الدورة من 3 إلى 6 أشهر أو
- إيثينيل استراديول/أسيتات سيبروتيرون عن طريق الفم 35 ميكروجرام/2 مجم مرة واحدة يوميًا من اليوم الخامس إلى اليوم الخامس والعشرين من الدورة الشهرية، مدة الدورة 3-6 أشهر.
- في الشكل الكظري لمتلازمة تكيس المبايض، يشار إلى تناول أدوية الجلوكوكورتيكويد:
- ديكساميثازون عن طريق الفم 0.25-1 ملغ مرة واحدة يوميًا، مدة العلاج 3-6 أشهر، أو
- ميثيل بريدنيزولون عن طريق الفم 2-8 ملغ مرة واحدة يوميًا، مدة العلاج 3-6 أشهر، أو
- بريدنيزولون عن طريق الفم 2.5-10 ملغ مرة واحدة يوميا، مدة العلاج 3-6 أشهر.
- بالنسبة للشكل المركزي لمتلازمة تكيس المبايض، يتم استخدام مضادات الاختلاج:
- ديفينين 1 قرص عن طريق الفم 1-2 مرات يوميا؛
- كاربامازيبين عن طريق الفم 100 ملغ مرتين يوميا، مدة العلاج 3-6 أشهر.
في المرحلة الثانية يتم تحفيز التبويض.
يُحدَّد اختيار الأدوية وخطط إعطائها مع مراعاة البيانات السريرية والمخبرية. أثناء تحفيز الإباضة، تُجرى مراقبة دقيقة بالموجات فوق الصوتية والهرمونية للدورة المُحفَّزة.
من غير المقبول تحفيز الإباضة باستخدام أي أدوية دون مراقبة بالموجات فوق الصوتية. كما لا يُنصح ببدء تحفيز الإباضة في حال وجود تكيسات في المبيضين يزيد قطرها عن 15 مم وسمك بطانة الرحم عن 5 مم.
يوصى بتحفيز الإباضة باستخدام الكلوميفين لدى النساء الشابات اللاتي لديهن تاريخ قصير من المرض ومستويات كافية من هرمون الاستروجين (استراديول المصل < 150 بيكومول / لتر) ومستويات منخفضة من هرمون LH (> 15 وحدة دولية / لتر).
يُوصف الكلوميفين عن طريق الفم بجرعة 100 ملغ مرة واحدة يوميًا من اليوم الخامس إلى اليوم التاسع من الدورة الشهرية في نفس الوقت من اليوم.
يُجرى فحص بالموجات فوق الصوتية للمراقبة في اليوم العاشر من الدورة، ويُقيّم قطر الجريب السائد وسمك بطانة الرحم. تُجرى الفحوصات كل يومين، وفي فترة ما قبل التبويض تُجرى يوميًا. ليس يوم الدورة هو المهم، بل حجم الجريب الرئيسي: إذا كان قطره أكثر من 16 مم، فيجب إجراء فحص بالموجات فوق الصوتية يوميًا حتى يصل إلى حجم 20 مم.
أنظمة العلاج البديلة (ذات التأثير المضاد للإستروجين الواضح):
المخطط 1:
- كلوميفين عن طريق الفم 100 ملغ مرة واحدة يوميًا من اليوم الخامس إلى اليوم التاسع من الدورة الشهرية في نفس الوقت من اليوم +
- إيثينيل استراديول (EE) عن طريق الفم 50 ميكروجرام مرتين يوميًا من اليوم العاشر إلى اليوم الخامس عشر من الدورة الشهرية أو
- استراديول عن طريق الفم 2 ملغ مرتين يوميا من اليوم العاشر إلى اليوم الخامس عشر من الدورة الشهرية.
المخطط 2:
- كلوميفين عن طريق الفم 100 ملغ مرة واحدة يوميًا من اليوم الثالث إلى اليوم السابع من الدورة الشهرية في نفس الوقت من اليوم +
- مينوتروبينات عضليًا بجرعة 75-150 وحدة دولية مرة واحدة يوميًا في نفس الوقت من اليوم السابع إلى الثامن من الدورة الشهرية أو
- فوليتروبين ألفا عن طريق العضل 75-150 وحدة دولية مرة واحدة يوميًا في نفس الوقت بدءًا من اليوم السابع والثامن من الدورة الشهرية.
لا يُنصح بتحريض الإباضة باستخدام سترات الكلوميفين في الحالات التالية:
- في حالة نقص هرمون الاستروجين (مستوى استراديول المصل < 150 بيكومول/لتر)؛
- بعد التحضير الأولي باستخدام ناهضات GnRH (نتيجة لانخفاض حساسية نظام ما تحت المهاد - الغدة النخامية - المبيض، يتطور نقص هرمون الاستروجين)؛
- لدى النساء في سن الإنجاب المتقدم، ممن لديهن تاريخ طويل من المرض ومستويات مرتفعة من هرمون LH في المصل (>15 وحدة دولية/لتر). من غير المناسب زيادة جرعة الكلوميفين إلى 150 ملغ/يوم خلال دورات التحفيز المتكررة، نظرًا لتزايد التأثير السلبي المضاد للإستروجين المحيطي.
لا ينصح بإجراء أكثر من 3 دورات متتالية من تحفيز الكلوميفين، وإذا لم يكن العلاج فعالاً، فيجب استخدام الجونادوتروبين.
يُنصح بتحفيز الإباضة باستخدام الجونادوتروبينات في حال عدم كفاية تكون الجريبات بعد التحفيز بالكلوميفين، وفي حال وجود تأثير محيطي مضاد للإستروجين واضح، وعدم كفاية تشبع الإستروجين. ويمكن إجراؤه للمرضى الصغار وفي سن الإنجاب المتأخر.
الأدوية المفضلة:
- مينوتروبينات عضليًا 150-225 وحدة دولية مرة واحدة يوميًا من اليوم الثالث إلى الخامس من الدورة الشهرية في نفس الوقت، مدة الدورة 7-15 يومًا أو
- يوروفوليتروبين عضليًا بجرعة 150-225 وحدة دولية مرة واحدة يوميًا من اليوم الثالث إلى الخامس من الدورة الشهرية في نفس الوقت، مدة الدورة 7-15 يومًا.
الأدوية البديلة (لارتفاع خطر الإصابة بمتلازمة فرط تحفيز المبيض):
- فوليتروبين ألفا، حقنًا عضليًا بجرعة ١٠٠-١٥٠ وحدة دولية مرة واحدة يوميًا من اليوم الثالث إلى الخامس من الدورة الشهرية، في نفس الوقت، لمدة ٧-١٥ يومًا. يُنصح بتحفيز الإباضة باستخدام مُنظِّرات الغدد التناسلية (GnRH) في حالة وجود متلازمة تكيس المبايض مع ارتفاع مستويات هرمون LH في مصل الدم (أكثر من ١٥ وحدة دولية/لتر).
الأدوية المفضلة:
- بوسيريلين على شكل بخاخ 150 ميكروجرام في كل فتحة أنف 3 مرات يوميًا من اليوم الحادي والعشرين من الدورة الشهرية أو
- بوسيريلين ديبوت عضليًا 3.75 مجم مرة واحدة في اليوم الحادي والعشرين من الدورة الشهرية؛
- ليوبروريلين تحت الجلد 3.75 ملغ مرة واحدة في اليوم الحادي والعشرين من الدورة الشهرية؛
- تريبتوريلين تحت الجلد 3.75 ملغ مرة واحدة في اليوم الحادي والعشرين من الدورة الشهرية أو 0.1 ملغ مرة واحدة يوميًا من اليوم الحادي والعشرين من الدورة الشهرية +
- المينوتروبينات العضلية 225-300 وحدة دولية مرة واحدة يوميا من اليوم الثاني إلى الثالث من الدورة الشهرية التالية في نفس الوقت.
الأدوية البديلة (لارتفاع خطر الإصابة بمتلازمة فرط تحفيز المبيض):
- مينوتروبينات عضليًا بجرعة 150-225 وحدة دولية مرة واحدة يوميًا من اليوم الثاني إلى الثالث من الدورة الشهرية في نفس الوقت أو
- فوليتروبين ألفا عن طريق الحقن العضلي بجرعة 150-225 وحدة دولية مرة واحدة يوميًا من اليوم الثاني إلى الثالث من الدورة الشهرية في نفس الوقت +
- غانيرليكس تحت الجلد بجرعة 0.25 ملغ مرة واحدة يوميًا، بدءًا من اليوم الخامس إلى السابع من استخدام الجونادوتروبين (عندما يصل حجم الجريب السائد إلى 13-14 ملم)؛
- سيتروريليكس تحت الجلد 0.25 ملغ مرة واحدة يوميا، بدءا من اليوم الخامس إلى السابع من استخدام الجونادوتروبين (عندما يصل حجم الجريب السائد إلى 13-14 ملم).
تحفيز التبويض عند المرضى في سن الإنجاب المتأخر (مع استجابة مبيضية ضعيفة للأدوية الموجهة للغدد التناسلية).
الأدوية المفضلة:
- مينوتروبينات عضليًا 225 وحدة دولية مرة واحدة يوميًا من اليوم الثالث إلى الخامس من الدورة الشهرية في نفس الوقت +
- تريبتوريلين تحت الجلد 0.1 ملغ مرة واحدة يوميا من اليوم الثاني من الدورة الشهرية.
الأدوية البديلة:
- تريبتوريلين تحت الجلد 0.1 ملغ مرة واحدة يوميًا من اليوم الثاني من الدورة الشهرية +
- فوليتروبين ألفا عن طريق العضل 200-225 وحدة دولية مرة واحدة يوميًا من اليوم الثالث إلى الخامس من الدورة الشهرية في نفس الوقت.
في جميع أنظمة استخدام الجونادوتروبينات، تُقيّم مدى كفاية جرعة الأخيرة بناءً على ديناميكيات نمو الجريبات (عادةً ٢ مم/يوم). في حالة بطء نمو الجريبات، تُزاد الجرعة بمقدار ٧٥ وحدة دولية، وفي حالة النمو السريع جدًا، تُخفّض بمقدار ٧٥ وحدة دولية.
في جميع الخطط، إذا كان هناك جريب ناضج يبلغ قياسه 18-20 ملم وكان سمك بطانة الرحم 8 ملم على الأقل، يتم إيقاف العلاج ويتم إعطاء موجهة الغدد التناسلية المشيمية البشرية عن طريق العضل بجرعة واحدة تبلغ 10000 وحدة دولية.
بعد تأكيد الإباضة، يتم دعم المرحلة الأصفرية من الدورة.
الأدوية المفضلة:
- ديدروجيستيرون عن طريق الفم 10 ملغ 1-3 مرات في اليوم، مدة الدورة 10-12 يومًا أو
- البروجسترون فمويًا بجرعة ١٠٠ ملغ مرتين إلى ثلاث مرات يوميًا، أو مهبليًا بجرعة ١٠٠ ملغ مرتين إلى ثلاث مرات يوميًا، أو عضليًا بجرعة ٢٥٠ ملغ مرة واحدة يوميًا، مدة العلاج ١٠-١٢ يومًا. دواء بديل (في حال عدم ظهور أعراض فرط تحفيز المبيض):
- موجهة الغدد التناسلية المشيمية البشرية عن طريق العضل بجرعة 1500-2500 وحدة دولية مرة واحدة يوميًا في اليومين 3.5 و7 من الطور الأصفر.
الأدوية الأخرى المستخدمة في علاج متلازمة تكيس المبايض:
- مضادات الأندروجينات (على سبيل المثال، سبيرونولاكتون، ليوبروليد، فيناسترايد).
- الأدوية الخافضة لسكر الدم (على سبيل المثال، الميتفورمين، الأنسولين).
- منظمات مستقبلات الاستروجين الانتقائية (على سبيل المثال، سترات الكلوميفين).
- أدوية حب الشباب (على سبيل المثال، بنزويل بيروكسايد، كريم تريتينوين (0.02-0.1٪) / جل (0.01-0.1٪) / محلول (0.05٪)، كريم أدابالين (0.1٪) / جل (0.1٪، 0.3٪) / محلول (0.1٪)، إريثروميسين 2٪، كليندامايسين 1٪، سلفيتاميد الصوديوم 10٪).
الآثار الجانبية للعلاج
عند استخدام الكلوميفين، يُصاب معظم المرضى بتأثير محيطي مضاد للإستروجين، يتمثل في تأخر نمو بطانة الرحم عن نمو الجريبات وانخفاض كمية مخاط عنق الرحم. عند استخدام مُوجِّهات الغدد التناسلية، وخاصةً مُوجِّهات الغدد التناسلية البشرية (مينوتروبين)، قد تحدث متلازمة فرط تحفيز المبيض (OHSS)؛ أما عند استخدام مُنشِّط FSH المُؤتلف (فوليتروبين ألفا)، فيقل خطر الإصابة بمتلازمة فرط تحفيز المبيض. عند استخدام أنظمة علاجية تتضمن مُنشِّطات GnRH (تريبتورلين، بوسيريلين، ليوبروريلين)، يزداد خطر الإصابة بمتلازمة فرط تحفيز المبيض، وقد يُسبب استخدام مُنشِّطات GnRH أعراض نقص الإستروجين - الهبات الساخنة، وجفاف الجلد والأغشية المخاطية.
توقعات
تعتمد فعالية علاج العقم في متلازمة تكيس المبايض على الخصائص السريرية والهرمونية لمسار المرض، وعمر المرأة، وكفاية العلاج التحضيري، والاختيار الصحيح لنظام تحريض التبويض.
في 30% من النساء الشابات اللاتي لديهن تاريخ قصير من المرض، يمكن تحقيق الحمل بعد العلاج التحضيري دون تحفيز التبويض.
لا تتجاوز فعالية تحفيز التبويض باستخدام الكلوميفين 30% لكل امرأة، و40% من مريضات متلازمة تكيس المبايض مقاومات للكلوميفين.
يسمح استخدام المينوتروبين واليوروفوليتروبين بتحقيق الحمل لدى 45-50% من النساء، إلا أن هذه الأدوية تزيد من خطر الإصابة بمتلازمة فرط تحفيز المبيض.
أكثرها فعالية هي الأدوية التي تستخدم مُنَبِّهات GnRH، والتي تُجنِّب ذروة LH "الطفيلية": تصل إلى 60% من حالات الحمل لكل امرأة. مع ذلك، يُلاحَظ عند استخدام هذه الأدوية أعلى خطر للمضاعفات - الأشكال الحادة من متلازمة فرط تحفيز المبيض، والحمل المتعدد. لا يقل استخدام مُنَبِّهات GnRH فعالية، ولكنه لا يرتبط بارتفاع خطر الإصابة بمتلازمة فرط تحفيز المبيض.
 [ 34 ]
[ 34 ]

