
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
تمدد الأوعية الدموية في الشريان الأورطي الصاعد
خبير طبي في المقال
آخر مراجعة: 29.06.2025
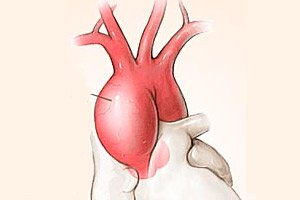
تُعد أمراض الأبهر الصدري شائعة جدًا، وأكثر من نصف الحالات تتضمن اضطرابًا مثل تمدد الأوعية الدموية في الأبهر الصاعد. يُنذر هذا المرض بمضاعفات خطيرة تتطور في المسار الطبيعي للتوسعات المرضية، ويرتبط بمعدل وفيات مرتفع وأساليب علاج معقدة. الكشف المبكر عن المشكلة والمساعدة الجراحية في الوقت المناسب فقط يمكن أن يُقلل من حدوث المضاعفات ويزيد من معدل البقاء على قيد الحياة في هذا المرض. [ 1 ]
علم الأوبئة
يُعد تمدد الأوعية الدموية في الشريان الأورطي الصاعد أحد أمراض الشريان الأورطي الشائعة، حيث يبلغ معدل الإصابة به حوالي 5-10 حالات لكل مائة ألف نسمة سنويًا. في الوقت نفسه، تزيد نسبة الإصابة بين الرجال (2.3 مرة). كما تزداد المخاطر باختلاف العمر.
يُشخَّص تمدد الأوعية الدموية الصاعد لدى حوالي نصف مرضى تمدد الأوعية الدموية الأبهرية الصدرية. يُعرف هذا المرض بمضاعفاته الخطيرة المتكررة التي تتطور على خلفية مساره الطبيعي، ويصاحبه زيادة في الوفيات وصعوبات علاجية، ويتطلب مهارات جراحية خاصة.
من أكثر العوامل شيوعًا التي تؤثر بشكل مباشر على احتمالية حدوث مضاعفات موقع وحجم تمدد الأوعية الدموية، ووجود أمراض خلفية (خاصةً أمراض النسيج الضام). تشير الدراسات إلى أن معدل نمو تمدد الأوعية الدموية قد يصل إلى 1 مم سنويًا (لقطر أبهري يزيد عن 35 مم). إذا تجاوز قطر الأبهر 50 مم، يزداد معدل النمو إلى 5 مم سنويًا. ومع ازدياد حجم الانتفاخ على جداره، يزداد احتمال حدوث مضاعفات بشكل حاد.
يُصبح تمزق تمدد الأوعية الدموية السبب الأكثر شيوعًا للوفاة. على مدى خمس سنوات، تصل هذه النسبة إلى حوالي 25-30%. الطريقة الوحيدة لتقليل حدوث المضاعفات وتحسين معدلات البقاء على قيد الحياة هي اكتشاف المشكلة مبكرًا قدر الإمكان والتدخل الجراحي في الوقت المناسب.
الأسباب تمدد الأوعية الدموية الأبهرية الصاعدة
يتحدث المتخصصون عن الجوانب المرضية التالية لتطور تمدد الأوعية الدموية الأبهري الصاعد:
- العمليات التنكسية في الشرايين؛
- أمراض النسيج الضام؛
- صمام الأبهر ثنائي الشرفات، أمراض صمام الأبهر؛
- العمليات الالتهابية المعدية؛
- الإصابات الوعائية الرضحية.
ومن بين الأسباب الوراثية الأكثر شيوعاً:
- متلازمة مارفان؛
- متلازمة لويز ديتز؛
- متلازمة إهلرز دانلو؛
- مرض تاكاياسو (التهاب الشريان الأورطي غير النوعي).
وتشمل الأسباب الجذرية المحتملة الأخرى ما يلي:
- تصلب الشرايين؛
- الزهري؛
- التدخلات الجراحية (مواقع القسطرة أو خطوط الخياطة في الشريان الأورطي الصاعد معرضة للخطر).
عوامل الخطر
تشمل عوامل الخطر الأكثر شيوعًا لتكوين تمدد الأوعية الدموية الأبهري الصاعد ما يلي:
- ارتفاع ضغط الدم؛
- التغيرات المرتبطة بالعمر في الأوعية الدموية؛
- التدخين، والاعتماد على الكوكايين (وفقا لبيانات متعددة). [ 2 ]
يؤدي تعرض جدران الأبهر للعوامل المسببة للتوتر وتلفها وضعف قدرتها على التمدد إلى تكوين تمدد الأوعية الدموية بشكل تدريجي.
تُعتبر التغيرات التنكسية في جدار الأبهر، مع الحفاظ على آلية الصمام الطبيعية، وعلامات قصور الأبهر الناتجة عن اضطراب قياس هيكل جذر الشريان، العاملَ المسببَ الرئيسي لتطور أمراض الصمام الأبهري الصاعد. يُسهّل هذا التطور لقصور الأبهر الحفاظ على الصمام الأبهري الأصلي أثناء جراحة إعادة بناء الأبهر.
طريقة تطور المرض
حتى الآن، لم تتضح تمامًا عمليات تكوّن تمدد الأوعية الدموية في الشريان الأورطي الصاعد. ويبدو أن للإنزيمات المحللة للبروتين، المعروفة باسم ميتالوبروتينازات المصفوفة، والتي تنتمي إلى عائلة البروتياز التي تحافظ على توازن النسيج الضام، أهميةً مرضيةً هامة. الميتالوبروتينازات الأساسية التي تم تحديدها في الشريان الأورطي الصاعد هي الجيلاتيناز-أ والجيلاتيناز-ب، والتي تشق الكولاجين من النوع الرابع والإيلاستين والكولاجين الليفي. تُنتج هذه الميتالوبروتينازات بواسطة هياكل خلوية فردية، وخاصةً خلايا العضلات الملساء. ويتم التحكم في نشاطها بواسطة مثبطات الأنسجة لـ TIMPs، وخاصةً TIMP-1، الذي يُشكل ارتباطًا لا رجعة فيه مع ميتالوبروتينازات المصفوفة، وتُنتجه الخلايا الليفية وخلايا العضلات الملساء.
من الآليات المرضية المحتملة الأخرى تدهور الطبقة الوسطى. يُمثل مرض إردهايم، أو النخر الكيسي المتوسط، الصورة النسيجية المرضية. يُشخَّص هذا الانتهاك على خلفية التغيرات المرتبطة بالعمر في الأوعية الشريانية، أو أمراض النسيج الضام، أو الصمام الأبهري ثنائي الشرف. يؤدي ارتفاع الضغط داخل الأبهر إلى ترقق الطبقة الداخلية، وتدهور المصفوفة خارج الخلية، وتراكم البروتيوغليكان، وتلف وفقدان الألياف المرنة، ونخر خلايا العضلات الملساء. ونتيجةً لذلك، يصبح الأبهر غير مرن ويتسع تجويفه.
وفقًا للخبراء، من المرجح أن كلتا الآليتين المرضيتين متورطتان في تكوّن تمدد الأوعية الدموية الصاعد. وتلعب أمراض النسيج الضام الوراثية دورًا خاصًا - وهي مجموعة كبيرة من الاضطرابات، تتكون، من بين أمور أخرى، من متلازمات متمايزة وغير متمايزة (الأنماط الظاهرية غير التنسجية). [ 3 ]
الأعراض تمدد الأوعية الدموية الأبهرية الصاعدة
لا يتجلى تمدد الأوعية الدموية في الجزء الصاعد دائمًا بنفس الطريقة. يعتمد ذلك بشكل أساسي على حجم الانتفاخ وموقعه الدقيق. لدى بعض المرضى، لا تظهر أي أعراض سريرية على الإطلاق - على الأقل حتى ظهور مضاعفات على شكل تمزق تمدد الأوعية الدموية، مع أن هذا تشخيص آخر. الشكاوى الأكثر شيوعًا هي:
- ألم في الصدر (ألم قلبي أو صدري) بسبب ضغط انتفاخ تمدد الأوعية الدموية على الهياكل القريبة، وكذلك ضغط تدفق الدم على جدار الأوعية الدموية التالف؛
- ضيق التنفس الذي يميل إلى التفاقم تدريجيا؛
- الإحساس بنبضات القلب (نبضات القلب)؛
- دوخة؛
- الصداع الذي يشبه النوبات (خاصة مع تمدد الأوعية الدموية الكبيرة)؛
- تورم الوجه والجزء العلوي من الجسم (ناتج عن تطور متلازمة الوريد الأجوف العلوي).
عندما تنتشر العملية المرضية إلى القوس الأبهر، تنضم إليها أيضًا علامات أخرى:
- صعوبة في البلع بسبب ضغط المريء؛
- بحة في الصوت، وسعال، والذي يحدث بسبب ضغط العصب الراجع؛
- زيادة إفراز اللعاب، وانخفاض معدل ضربات القلب؛
- احتقان رئوي، عمليات التهابية أحادية الجانب في الرئتين.
العلامات الأولى
يتزايد تمدد الأوعية الدموية في الجزء الصاعد ببطء، وغالبًا ما يكون بدون أعراض، مما يُعقّد بشكل كبير الكشف المبكر عن المرض. في كثير من حالات التمددات المرضية الصغيرة، لا تتمزق الأوعية الدموية طوال الحياة. لكن خطر التمزق يزداد إذا كان الانتفاخ عرضة للزيادة المستمرة، لذا من المهم الانتباه لأي علامات مرضية غير مواتية، وخاصةً:
- آلام الصدر غير المبررة؛
- آلام الظهر غير المبررة (خاصة بين لوحي الكتف).
إذا كان هناك إزعاج في الصدر، أو أحاسيس غير سارة في منطقة القلب، أو إذا كان أقرب الأقارب يعانون من حالات مماثلة من الأمراض أو أمراض النسيج الضام، فمن الضروري زيارة الطبيب دون تأخير لإجراء تشخيص شامل.
إستمارات
في الوقت الحاضر، يتم استخدام تقسيم تمدد الأوعية الدموية الأبهري الصاعد وفقًا لبيلوف:
- توسع حلقي أبهري مرضي.
- التوسعات المرضية فوق الحلقية.
- امتدادات فوق الصمام التاجي، أو امتدادات فوق المفصل.
وبالإضافة إلى ذلك، تميز كل من:
- تمدد الأوعية الدموية الحقيقي، حيث تتمدد جميع طبقات جدار الشريان؛
- تمدد الأوعية الدموية التشريحي (يحدث بشكل رئيسي بسبب تشوهات النسيج الضام الوراثية، وتكلس الشرايين، والعمليات الالتهابية)؛
- تمدد الأوعية الدموية الكاذب، حيث يوجد انتفاخ مزعوم في الجدار بسبب تراكم الدم المتخثر جزئيًا على السطح الوعائي الخارجي نتيجة لإصابة رضحية.
- تمدد الأوعية الدموية المتسلخ في الشريان الأورطي الصاعد هو أحد مضاعفات تمدد الأوعية الدموية الموجود، حيث يخترق الدم بين طبقات جدران الشريان الأورطي، مما يؤدي إلى تمزقها بالكامل. يجب علاج تمدد الأوعية الدموية في الشريان الأورطي الصاعد، مع ظهور علامات انفصال، على وجه السرعة، لأنه حالة تهدد حياة المريض فعليًا: نتيجةً للتسلخ، يتمزق جدار الشريان، ويحدث فقدان دم سريع وكبير، مما يؤدي إلى الوفاة.
- عندما نتحدث عن أمراض تمدد الأوعية الدموية المشتركة، فإننا نعني عادةً أن التضخم المرضي قد أصاب ليس جزءًا واحدًا، بل جزءين أو أكثر من الشريان في آنٍ واحد. ولذلك، تُعد تمددات جذر الأبهر والأبهر الصاعد شائعة: حيث تتأثر الحلقة الأبهرية الليفية، ورفرف الصمام الأبهري، وقوس وجيوب فالسالفا، والوصلة الشنو-لوحية حتى فم الجذع العضدي الرأسي. في بعض الحالات، يُصاب الجزء الصاعد مع قوس الأبهر.
- اعتمادًا على تكوينها، يمكن أن تكون تمددات الأوعية الدموية كيسية الشكل (كيسية) ومغزلية الشكل (مغزلية). لا تتميز تمددات الأوعية الدموية المغزلية في الأبهر الصاعد بعنق واضح، وقد تكون كبيرة الحجم دون ظهور أعراض مبكرة.
المضاعفات والنتائج
المضاعفات الرئيسية والأكثر خطورة هي تمزق تمدد الأوعية الدموية في الشريان الأورطي الصدري الصاعد، مما يؤدي إلى نزيف حاد يهدد الحياة. ومن أهم أعراض هذا التمزق:
- ظهور مفاجئ لألم شديد في الصدر؛
- تشعيع الألم في الظهر والأطراف؛
- الدوخة المفاجئة والضعف العام؛
- خفض قراءات ضغط الدم؛
- اكتئاب الوعي، تسرع القلب؛
- - زيادة الخدر في الأطراف، والشلل الجزئي.
ومن بين المضاعفات المحتملة الأخرى، يعتبر تجلط الدم والانصمام الخثاري الناتج عنه أكثر شيوعًا.
من الممكن حدوث مضاعفات ما بعد الجراحة في شكل عدم انتظام ضربات القلب المؤقت (فوق البطيني، البطيني)، الرجفان الأذيني، النزيف، العمليات المعدية والالتهابية، وفي بعض الأحيان تكون النتيجة المميتة ممكنة - على وجه الخصوص، نتيجة احتشاء عضلة القلب أثناء الجراحة.
التشخيص تمدد الأوعية الدموية الأبهرية الصاعدة
يبدأ تشخيص تمدد الأوعية الدموية الصاعد بجمع تاريخ المريض الطبي وإجراء فحص سريري له. يشمل الفحص ما يلي:
- جس منطقة الصدر، لتقييم احتمالية وجود تشوهات في النسيج الضام؛
- قياس ضغط الدم؛
- تقييم الحالة العصبية (فحص ردود الفعل العضلية الوترية والجلدية)؛
- الكشف عن ردود الفعل المرضية.
ومن الممكن إشراك متخصصين فرعيين مثل أطباء أمراض الدم، وعلماء الوراثة، وأطباء الأعصاب، وأطباء الأورام، وأطباء المناعة.
يتم طلب الاختبارات كجزء من التحقيقات المعملية العامة:
- - مخطط الدم (تحديد العلامات الالتهابية)؛
- تحليل عام للدم والبول (لتقييم الحالة العامة للجسم)؛
- الفحص الخلوي للسائل النخاعي الذي يتم الحصول عليه أثناء البزل القطني.
يلعب التشخيص الآلي دورًا هامًا في تشخيص تمدد الأوعية الدموية الصاعد. في السابق، كان تصوير الصدر بالأشعة السينية مع تصوير الأبهر يُعتبر الطريقة الرئيسية. أما حاليًا، فنادرًا ما يُستخدم تصوير الأبهر الباضع، وقد استُبدل بأساليب التصوير المقطعي وتخطيط صدى القلب. مع ذلك، يمكن الاشتباه بوجود تضخم تمدد الأوعية الدموية مسبقًا في صورة الأشعة السينية. تُقدم الصورة في إسقاطين صورةً نموذجيةً للشريان الأبهر للقلب، مما يُصبح مؤشرًا لإجراء إجراءات تشخيصية أخرى توضيحية. تشمل العلامات الأخرى ما يلي:
- ظل الأبهر المتوسع (يتم تصوره بشكل مثالي في الإسقاط المائل الأيسر)؛
- توسع موضعي في الجزء الصاعد من الشريان الأورطي؛
- ظل متغير في التكوين الشرياني أو المنصف، مقارنة بقيم الدراسة السابقة؛
- انكماش القصبة الهوائية.
ومع ذلك، يظل "المعيار الذهبي" من حيث التشخيص هو تخطيط صدى القلب، الذي يسمح بتقييم مورفولوجيا ووظائف وجوانب السببية للآفة وحالة حجرات القلب ووظيفة الشريان التاجي.
تساعد إجراءات التصوير المقطعي (التصوير بالرنين المغناطيسي، والتصوير المقطعي المحوسب) على فحص منطقة التمدد بدقة، وتحديد حجمها، وسمك جدارها، وعلاقتها بالهياكل المجاورة، وحالة الشرايين التاجية، ووجود انفصال أو خثرات دموية، وطول الجزء المصاب. يتيح التصوير المقطعي التشخيص الدقيق، بالإضافة إلى تحديد الأساليب الجراحية، وتقييم نتائج الجراحة بشكل أعمق. [ 4 ]
ما الذي يجب فحصه؟
كيف تفحص؟
تشخيص متباين
عند إدخال مريض يُشتبه بإصابته بتمدد الأوعية الدموية الصاعد، يجب أولًا استبعاد بعض الحالات المرضية المُهددة للحياة، مثل متلازمة الشريان التاجي الحادة، والانسداد الرئوي، وتسلخ تمدد الأوعية الدموية، واسترواح الصدر التلقائي. جميع هذه الأمراض تبدأ بشكل حاد، وتتجلى بألم حاد في الصدر، لا يُخففه استخدام مضادات الذبحة الصدرية. يصاحب الألم صعوبة في التنفس، وزرقة، وانخفاض في ضغط الدم، وقد يصل إلى الصدمة.
ولغرض التشخيص التفريقي، يوصى بإجراء التحقيقات التالية:
- تخطيط كهربية القلب، تخطيط صدى القلب؛
- تصوير الصدر بالأشعة السينية و/أو التصوير المقطعي المحوسب، والتصوير بالرنين المغناطيسي؛
- تصوير الأوعية الدموية الرئوية؛
- تنظير المريء والمعدة والاثني عشر.
هناك العديد من الأمراض التي تتشابه أعراضها. ومع ذلك، من المهم مراعاة احتمالية الإصابة بمرض معين وفقًا للعمر والمعلومات المُجمعة من خلال تدوين التاريخ المرضي.
من الاتصال؟
علاج او معاملة تمدد الأوعية الدموية الأبهرية الصاعدة
إذا تم تشخيص تمدد الأوعية الدموية الصاعد دون تطور واضح للمرض، يستخدم الأطباء أساليب علاجية محافظة، تليها مراقبة دقيقة من قبل جراحي الأوعية الدموية وأطباء القلب. يراقب الأخصائيون الحالة العامة، وضغط الدم، ومؤشرات تخطيط القلب. ومن بين الطرق العلاجية المُطبقة:
- العلاج الخافض لضغط الدم - لتقليل ضغط تدفق الدم على جدار تمدد الأوعية الدموية المصاب؛
- العلاج المضاد للتخثر - لمنع تكوين جلطات الدم وزيادة الانصمام الخثاري الوعائي؛
- تخفيض مستويات الكوليسترول في الدم - عن طريق تناول الأدوية الخافضة للكوليسترول وتصحيح النظام الغذائي.
يتم اللجوء إلى التدخل الجراحي في حالة وجود مؤشرات مناسبة (يتم وصفها أدناه)، وكذلك في حالة تطور الحالات التي تهدد الحياة (تمزق تمدد الأوعية الدموية، وما إلى ذلك).
العلاج الدوائي
يُختار نظام علاج تمدد الأوعية الدموية الصاعد لكل حالة على حدة، بناءً على نتائج التشخيص. ويُفترض وصف الأدوية التالية:
- للتخفيف من شدة الأعراض؛
- لتطبيع نسبة الكوليسترول في الدم والتمثيل الغذائي للدهون؛
- لتقوية الأوعية الدموية بشكل عام؛
- لتطبيع الدورة الدموية؛
- لتحسين تكوين الدم وتطبيع عمليات تخثر الدم.
يمكن استخدام الستاتينات، والفايبرات، والنيكوتينات، وغيرها. تُوصف سيمفاستاتين، وروزوفاستاتين، وأوماكور، وفينوفايبرات، وإندوراسين، وغيرها كأدوية مضادة لتصلب الشرايين. لكلٍّ من هذه الأدوية آثار جانبية، لذا لا يُستخدم كلٌّ منها على حدة: من المهم استشارة الطبيب الذي سيُقارن المعلومات الكاملة عن حالة المريض والصورة الحالية للمرض.
مسكنات الألم الأكثر شيوعًا لمرض تمدد الأوعية الدموية الأبهري الصاعد:
- أقراص ديكسكيتوبروفين - ٢٥ ملغ - مع الاستخدام المطول، قد يُضعف وظائف الكلى، ويُساهم في احتباس الماء في الجسم. يُحدد نظام العلاج بناءً على الحالة.
- يتطلب الإيبوبروفين - أقراص 200-400 مجم - الاستخدام الدقيق، لأنه يمكن أن يسبب تهيج وتآكل الغشاء المخاطي في المعدة، وتطور رد فعل تحسسي (بما في ذلك في شكل تشنج قصبي).
العلاجات الأكثر شعبية لخفض تركيزات الكوليسترول في الدم:
- سيمفاستاتين - يُوصف بجرعة ابتدائية تتراوح بين 5 و20 ملغ، مع زيادة الجرعة بعد شهر. تُؤخذ الأقراص مساءً مرة واحدة يوميًا. الآثار الجانبية المحتملة: اضطرابات هضمية، اعتلال عصبي محيطي، صداع، دوخة، طفح جلدي.
مجموعات من الأدوية التي لها تأثير خافض لضغط الدم بشكل واضح، مما يسمح لك بالتحكم في ضغط الدم:
- مثبط RAAS + مدر للبول؛
- مثبطات نظام الرينين أنجيوتنسين + حاصرات قنوات الكالسيوم؛
- مثبط الرينين + حاصرات مستقبلات الأنجيوتنسين II؛
- حاصرات قنوات الكالسيوم + مدر للبول؛
- حاصرات بيتا الأدرينالية + مدر للبول؛
- مدر للبول ثيازيد + مدر للبول موفر للبوتاسيوم؛
- حاصرات قنوات الكالسيوم + حاصرات بيتا.
يجب أن يكون العلاج مستمرًا، مع مراقبة طبية منتظمة، مع تصحيح دوائي عند الضرورة. إذا لم يُجدِ العلاج المحافظ نفعًا، أو كان هناك خطر كبير من حدوث مضاعفات، يُلجأ إلى الجراحة.
العلاج الجراحي
يستخدم الجراحون تقنيات وعمليات متنوعة للحفاظ على الصمامات في ممارستهم. دعونا نستعرض أكثرها شيوعًا.
- يُعدّ تركيب دعامة فوق تاجية للشريان الأورطي الصاعد مناسبًا للمرضى الذين يعانون من قصور أبهري مصاحب ناتج عن توسع الحافة الجيبية الأنبوبية. تتكون الطريقة من استئصال الجزء الصاعد عند مستوى الحافة، مع إجراء المزيد من التفاغر القريب باستخدام دعامة أبهرية اصطناعية.
- تُستخدم عملية إعادة تعليق الصمام الأبهري الجراحي (وولف) في حالة توسع الجيب الأبهري أو تسلخ الأبهر مع تقدمه إلى الجيب الأبهر. يُقطع الشريان عند مستوى الحافة الجيبية الأنبوبية، ويُسلخ الجيب الأبهر. في حالة وجود تسلخ، تُوضع غرز جراحية على شكل حرف U على شرفات الصمام الأبهري، مما يُعيد تعليق الصمام الأبهري.
- إعادة زراعة الصمام الأبهري (ديفيد) تقضي على تمدد الحلقة الليفية للصمام، وتمدد جيب فالسالفا، والوصلة الجيبية الأنبوبية. أثناء العملية، يُعاد ضبط القياس الفراغي لجذر الأبهر وتثبيت عناصره، بما في ذلك الحلقة الليفية للصمام. هذا يُساعد على منع تمدد الحلقة الليفية وتكرار حدوث القلس.
- تتضمن عملية إعادة تشكيل جذر الأبهر (يعقوب) استخدام طرف اصطناعي ثلاثي الشفرات على شكل تاج، وفقًا لجيوب فالسالفا. يُثبّت الطرف الاصطناعي على الجانبين على طول أقواس القوس.
- تتضمن إعادة زراعة جذر الأبهر في الغرسة استئصاله بالكامل حتى مستوى الوصلة الأبهرية البطينية، وتحريك الجزء القريب من الشرايين التاجية. تتيح هذه العملية إعادة تشكيل وتقوية جدار جذر الأبهر، وتثبيت الحلقة الليفية للصمام والحافة الجيبية الأنبوبية، مع الحفاظ على قياس حجم عناصر جذر الأبهر.
دواعي إجراء جراحة تمدد الأوعية الدموية الأبهري الصاعد
المعيار الرئيسي لتقييم الحاجة إلى التدخل الجراحي هو قطر تمدد الأوعية الدموية، إذ يرتبط بمخاطر انفصال أو تمزق الوعاء الدموي الأبهر. وبشكل عام، تُعتبر المؤشرات الأساسية كما يلي:
- حجم قطر الجذر الشرياني أكبر من 50 مم؛
- وجود متلازمة مارفان أو غيرها من الأمراض الوراثية (متلازمة تيرنر، متلازمة إهلرز دانلو، صمام الأبهر ثنائي الشرفات، تمدد الأوعية الدموية العائلية) حتى مع أقطار الأبهر الأصغر؛
- توسع القطر بما يزيد عن 5 ملم سنويا؛
- حجم قطر المقطع الصاعد أو الجذر أكبر من 45 مم على خلفية قصور الأبهر الموجود.
النظام الغذائي لمرضى تمدد الأوعية الدموية الأبهري الصاعد
يجب أن يتضمن النظام الغذائي للشخص الذي يعاني من تمدد الأوعية الدموية في الشريان الأورطي الصاعد بالضرورة ما يلي:
- جميع أنواع الخضروات والفواكه والأعشاب والتوت؛
- الحبوب والبذور والمكسرات؛
- المأكولات البحرية؛
- الزيوت النباتية البكر.
ينبغي استبعاد:
- اللحوم الحمراء، والأحشاء، ومنتجات النقانق؛
- الكربوهيدرات السريعة والحلويات والمعجنات؛
- الأطعمة الدهنية، الدهون المتحولة؛
- الأطعمة المملحة والمخللة والمدخنة.
عند اختيار منتجات الألبان، يُفضّل الكفير قليل الدسم، والريزينكا، والزبادي الطبيعي، والجبن القريش، والجبن الصلب (نسبة الدهون فيه تصل إلى 45%). يُنصح بتناول 4-5 وجبات يوميًا، بحصص تتراوح بين 150 و200 غرام. من المهم شرب كمية كافية من الماء النظيف. يُنصح بتجنّب القهوة والشاي. يُمكن استبدال الشاي بشرب مغلي ثمر الورد، أو منقوع البابونج، أو المليسة. يُنصح بتجنّب الإفراط في تناول الطعام.
ينخفض خطر الإصابة بمضاعفات تمدد الأوعية الدموية لدى الأشخاص الذين يتبعون نظامًا غذائيًا مشابهًا بنحو 30%.
الوقاية
تُعد التوصيات المتعلقة بالوقاية من تمدد الأوعية الدموية الصاعدة بالغة الأهمية لمن لديهم استعداد وراثي للإصابة به أو في بيئة وبائية غير مواتية. وللحفاظ على صحتهم، من الضروري اتباع نمط حياة صحي، وهذا ينطبق على الجميع، حتى غير المعرضين للخطر.
يمكن التحكم في حالة الجهاز الوعائي من خلال تدابير مثل تصحيح النظام الغذائي، والتمارين العلاجية، والعمل المناسب والراحة، وتقليل كمية الملح في النظام الغذائي، والقضاء على التدخين، وتطبيع وزن الجسم.
من المهم إدراك أن تناول الطعام لا يقتصر على إشباع الطاقة أو المتعة فحسب، بل يشمل أيضًا إدخال مواد مختلفة إلى الجسم، حيوية كانت أم خطيرة. في حال ارتفاع خطر الإصابة بتمدد الأوعية الدموية الصاعد، يجب تقليل كمية الدهون الحيوانية في النظام الغذائي بشكل كبير. يُنصح بإعطاء الأولوية للأسماك البحرية والمنتجات الغنية بالألياف. من غير المستحسن أن تحتوي القائمة على الزبدة والكبد وصفار البيض وشحم الخنزير. أما الشوفان والزيوت النباتية والخضراوات والأعشاب، فهو أمر مرغوب فيه.
يُسبب التدخين الإيجابي والسلبي العديد من المشاكل، بما في ذلك تطور أمراض تمدد الأوعية الدموية. فعلبة سجائر واحدة يوميًا تزيد العبء على الجهاز القلبي الوعائي بمقدار خمسة أضعاف. كما يُسهم النيكوتين في ارتفاع ضغط الدم، ويؤثر سلبًا على لزوجة الدم، ويُفاقم مسار تصلب الشرايين. إن الإقلاع عن هذه العادة السيئة يُقلل من خطر الوفاة بأمراض القلب والأوعية الدموية بنسبة 30-40%، بغض النظر عن مدة التدخين أو العمر. أما بالنسبة للمشروبات الكحولية، فينبغي تقليل استهلاكها إلى أدنى حد أو الامتناع عنها تمامًا.
من المهم التحكم بوزن الجسم، وتجنب المواقف العصيبة، وتجنب قلة الحركة. تمارين الكارديو المعتدلة تُقوي الجهاز القلبي الوعائي، ويمكن ممارسة تمارين بسيطة حتى في المنزل: تمارين التنفس، والمشي في مكان واحد، أو الجري في مكان واحد مع رفع الركبتين عالياً.
من التدابير الوقائية الإلزامية الأخرى المراقبة المنتظمة لمؤشرات ضغط الدم. من المعروف أن ارتفاع ضغط الدم يُعدّ أحد عوامل الخطر الشائعة للإصابة بتمدد الأوعية الدموية الصاعد وتفاقمه.
من المهم مراجعة طبيبك بانتظام:
- الأشخاص الذين تزيد أعمارهم عن 40 عامًا؛
- للمدخنين؛
- المرضى الذين يعانون من مرض السكري والسمنة وارتفاع ضغط الدم وأمراض الكلى وتصلب الشرايين؛
- الأشخاص الذين يعيشون في ظروف بيئية غير مواتية؛
- عيش نمط حياة سلبي؛
- الذين لديهم استعداد وراثي للإصابة بأمراض الجهاز القلبي الوعائي.
توقعات
في حال عدم اتخاذ التدابير العلاجية اللازمة، يكون تشخيص مرضى تمدد الأوعية الدموية الصاعدة غير مواتٍ، نظرًا لارتفاع خطر تمزق جدران الأوعية الدموية أو تجلط الدم. أما إذا تم اكتشاف المرض في الوقت المناسب، وخضع المريض للجراحة المناسبة، فيمكن اعتبار التشخيص أكثر تفاؤلاً.
لتحسين النتائج التشخيصية، يُنصح المرضى بإجراء فحوصات دورية لدى طبيب قلب وطبيب أعصاب. ومن المهم أيضًا اتباع نمط حياة صحي ونشاط معتدل، وضبط مستويات الكوليسترول في الدم، والإقلاع عن التدخين، وتجنب قلة الحركة والإجهاد البدني المفرط.
في حالة تفاقم التاريخ الوراثي - على سبيل المثال، إذا كان أي من الأقارب يعاني من تمدد الأوعية الدموية مع أو بدون تمزق - فمن الضروري تكرار الفحص مرتين في السنة (كل ستة أشهر)، مع الموجات فوق الصوتية الإلزامية للدماغ، والموجات فوق الصوتية للقلب.
تمدد الأوعية الدموية في الشريان الأورطي الصاعد، والذي يتميز بالتضخم الشديد والحجم الكبير، له أقصى خطر للمضاعفات ولا يمكن القضاء عليه إلا بالتدخل الجراحي.

