
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
الوحمة الليفية الظهارية الليفية
خبير طبي في المقال
آخر مراجعة: 12.07.2025
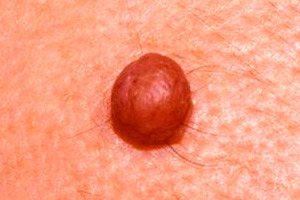
من بين العدد الكبير من التغيرات التضخمية المختلفة في الجلد، يميز أطباء الجلد الشامة الليفية الظهارية - وهي نوع شائع من الشامات المحدبة المصطبغة.
علم الأوبئة
وفقًا لبعض البيانات، تظهر الشامات الليفية الظهارية في النساء بمعدل مرتين أكثر من الرجال؛ ويحدث ذروة نموها بين سن الأربعين والستين. [ 1 ]
وفي ما لا يقل عن 20% من حالات إزالة هذه الشامات، يتم ملاحظة عودتها مرة أخرى.
الأسباب وحمة الظهارة الليفية
تتكون الشامات الليفية الظهارية على سطح الجلد (البشرة) بشكل متقطع وتصنف على أنها شامات حميدة ، والتي يعتبرها الخبراء تكوينات غير خطرة على الجلد، أي أنها لا تؤدي إلى تطور سرطان الجلد - الورم الميلانيني.
عند سرد الأسباب المحتملة لظهور الشامات ، يقوم أطباء الجلد بتسمية كل من التشوهات التنموية (التي غالبًا ما تحدث بسبب عوامل وراثية) والتغيرات الهرمونية، بالإضافة إلى عوامل الخطر الخارجية لظهور الشامات الليفية الظهارية المصطبغة على الجلد.
تتضمن هذه العوامل الأشعة فوق البنفسجية (كما هو معروف، فإن الأشعة فوق البنفسجية المفرطة لها تأثير مسبب للطفرات على الجلد)، على الرغم من أن بيانات الأبحاث المتعلقة بتأثير التعرض لأشعة الشمس على ظهور الشامات متناقضة. [ 2 ]
بالإضافة إلى ذلك، تشمل عوامل الخطر الإشعاع المؤين (أو زيادة الإشعاع الخلفي) وإصابات الجلد (الكيميائية في المقام الأول)، والتقرن الدهني. [ 3 ]
من بين الإصدارات الأكثر إثباتًا علميًا، لا يمكن تحديد سوى الانحرافات في نمو الجلد خلال الفترة الجنينية، وهو ما لا يستبعد بدوره ارتباطها ببعض أمراض الحمل أو التأثيرات المسببة للتشوهات. [ 4 ]
طريقة تطور المرض
لم يفهم الباحثون بشكل كامل آلية تطور الشامات، بما في ذلك الشامات الليفية الظهارية، ولكن لا شك أنها مرتبطة بتكوين الجنين الجلدي.
ولهذا السبب يصنف بعض الخبراء هذه التكوينات العقدية على أنها عيوب نسيجية - أورام حميدة.
على وجه الخصوص، يُعتقد أن التسبب في المرض هو نتيجة لانحرافات معينة في هجرة الخلايا الأصلية للقمة العصبية للجنين إلى مناطق الأديم الظاهر (أساسًا إلى الجلد والجهاز العصبي المركزي) وتحولها إلى الخلايا الصباغية للجلد، وهي خلايا خاصة من الطبقة القاعدية تنتج أصباغًا (اليوميلانين الداكن والفيوميلانين الفاتح) تحمي جلد الجسم من الأشعة فوق البنفسجية.
ربما، أثناء عملية تكوين الأنسجة داخل الرحم، ولسبب ما، يمكن لخلايا النسيج الضام، التي تُشكل الألياف الليفية للأدمة السفلية (الطبقة السفلى من الجلد)، أن تخترق البشرة عبر الغشاء القاعدي. أو، وهو ما يتوافق تمامًا مع هذه النظرية، فإن النويات البروتوبلازمية للغشاء القاعدي، والتي تتكون في بنية الجلد في المرحلة المبكرة من نمو الجنين داخل الرحم، والتي تحتوي على ألياف شبكية، تُغير اتجاهها محليًا نحو البشرة.
في حالات الشامات المكتسبة، يُعتقد أن إشارة غير معروفة تؤدي إلى تكاثر الخلايا الصبغية.[ 5 ]
الأعراض وحمة الظهارة الليفية
من الصعب تحديد أعراض الشامات الليفية الظهارية المحدبة غير المصحوبة بأعراض على الجلد. تُصنف هذه الشامات إلى خلقية ومكتسبة، ولكن في كلتا الحالتين، تتميز هذه الشامات على جلد الجسم أو الوجه بشكل دائري واضح وقاعدة عريضة (سويقة)؛ ويبلغ أقصى قطر لها 10-12 مم؛ وغالبًا ما يكون سطحها أملسًا (بنمط جلدي طبيعي)، ولكنه قد يكون متعرجًا أيضًا.
ينمو شعر من أجسام العديد من الشامات. هذه الشامات مرنة عند اللمس، ويتراوح لونها بين لون البشرة والوردي وجميع درجات البني. لا تسبب هذه الشامات أي إحساس. [ 6 ]
المضاعفات والنتائج
كما ذكرنا سابقًا، لا تتحول الشامة الليفية الظهارية إلى ورم خبيث، على الرغم من أنها قد تتضرر، مما يسبب النزيف ولا يستبعد تطور الالتهاب.
ولكن بعد إزالته، من الممكن حدوث مضاعفات، المزيد من التفاصيل في المادة - عواقب إزالة الشامة.
التشخيص وحمة الظهارة الليفية
أولاً، يقوم أطباء الجلدية بفحص الشامة وإجراء تنظير الجلد. [ 7 ] جميع التفاصيل موجودة في منشور تشخيص الشامات.
تشخيص متباين
يجب إجراء التشخيص التفريقي مع تكوينات الجلد مثل الورم الليفي الجلدي أو الورم القاعدي، وكذلك مع أنواع أخرى من الشامات على الجسم.
من الاتصال؟
علاج او معاملة وحمة الظهارة الليفية
لا يوجد علاج دوائي للشامات، ويقتصر العلاج الجراحي على إزالتها (عادةً لأسباب تجميلية) باستخدام التخثير الكهربائي، أو الليزر، أو الموجات الراديوية، أو استئصال المشرط. جميع المعلومات اللازمة موجودة في مقال " إزالة الشامات: لمحة عامة عن الطرق الرئيسية".
ولكن الاستئصال الجراحي العادي فقط هو الذي يسمح بإجراء فحص نسيجي للشامة بعد إزالتها والتأكد من طبيعتها الحميدة.
الوقاية
لا توجد حاليًا تدابير محددة لمنع حدوث الشامات الليفية الظهارية وغيرها من الشامات.

