
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
الشامات الخطرة: الأعراض، وكيفية التعرف عليها، والعلاج، والتشخيص
خبير طبي في المقال
آخر مراجعة: 04.07.2025
في المصطلحات الطبية، تسمى الشامة "وحمة" (من الكلمة اللاتينية "naevus maternus") - وهي عبارة عن تكوين على جسم الإنسان يتكون من خلايا تنتج صبغة الميلانين.
لا ينبغي أن يكون وجود الشامات مثيرًا للقلق، إلا أن بعض الشامات الخطيرة قد تُسبب أمراضًا سرطانية خطيرة. لتجنب المشاكل المزعجة المحتملة، يجب مراقبتها بعناية. لم يعد تحول شامة عادية إلى ورم خبيث خطير مشكلة تجميلية، بل مرض سرطاني خطير. بفضل تطورات التجميل والطب الحديث، تتوفر اليوم طرق عديدة لتجنب العواقب المزعجة.
 [ 1 ]
[ 1 ]
الأسباب شامة خطيرة
يعتقد الكثير من المعتقدين بالخرافات أن عدد الشامات يحدد مصير الشخص. كلما زاد عددها، زادت سعادة الشخص. لكن للأطباء رأي مختلف في هذا الأمر، إذ تُسبب الشامات الخطيرة على جسم الإنسان مشاكل كبيرة، وقد تتطور أحيانًا إلى ورم ميلانيني خبيث أو سرطان الخلايا القاعدية للجلد. دعونا نذكر الأسباب الرئيسية لتحول الشامات العادية إلى شامات خطيرة. وهي:
- عيوب نمو الجلد. عادةً ما تمر هذه الأسباب دون أن تُلاحظ عند الولادة، وتُكتشف في السنة الثالثة أو الرابعة من عمر الطفل، عندما يزداد حجم العلامات الخلقية الخطيرة بشكل ملحوظ.
- الوراثة. لُوحظت حقيقة أن الشامات تُورث قبل ظهور اختبارات الحمض النووي بوقت طويل. تُشفَّر بعض الأورام في جزيء الحمض النووي بواسطة سلسلة من الجينات تنتقل من الآباء إلى الأبناء. أما الشامات المكتسبة، فلا تُورث.
- الأشعة فوق البنفسجية بكميات كبيرة. أثناء التسمير، يُنتَج الميلانين في الطبقة القاعدية من الجلد بواسطة خلايا خاصة تُسمى الخلايا الصباغية.
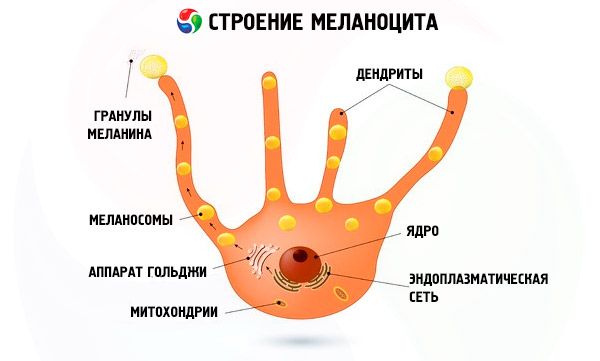
- مع التعرض الشديد للأشعة فوق البنفسجية، يُنتج هرمون الميلانوتروبيك، الذي بدوره يزيد من عدد الخلايا الصبغية. بمعنى آخر، بدلاً من الاسمرار، تبدأ زيادة مكثفة في الخلايا الصبغية. تُسمى هذه الشامات (الوحمات) مكتسبة. لذلك، يجب الحد من التعرض لأشعة الشمس النشطة. كما لا يُنصح بالاستلقاء تحت أشعة الشمس المباشرة. تشير الإحصائيات إلى أن الأشخاص ذوي البشرة الحساسة والفاتحة بطبيعتها، والتي تحتوي على عدد كبير من التصبغات والوحمات والنمش، وكذلك النساء فوق سن الثلاثين، أكثر عرضة للأشعة فوق البنفسجية.
- الصدمات. أي خدوش، أو جروح صغيرة، أو لدغات حشرات، بالإضافة إلى إزالة الشامة ذاتيًا، أو نتف الشعر، وما إلى ذلك، قد تُحفز ظهور شامات خطيرة. والحقيقة أن الضرر الميكانيكي يُصيب طبقات مختلفة من الجلد، ما يؤدي إلى التهاب الأنسجة، وإنتاج مواد نشطة بيولوجيًا تُحفز نمو الخلايا.
- عوامل الخطر الهرمونية. غالبًا ما يكون المحفز الهرموني لظهور الشامات هو هرمون الميلانوتروبيك في الغدة النخامية. هناك تغيرات هرمونية مرضية وفسيولوجية في الجسم، قد تُشكل خلفية لظهور الشامات الخطيرة: المراهقة، والبلوغ، والحمل، والأشخاص المعرضون لأمراض الغدد الصماء. في هذه الحالة، نتحدث عن:
- العدوى البكتيرية والفيروسية. وقد طُرح هذا النوع من الأمراض مؤخرًا في الطب. آلية ظهور الشامات تُشبه الإصابات، مما يؤدي إلى ظهور ورم خبيث على خلفية العملية الالتهابية.
وبناءً على ما تقدم، يمكننا أن نستنتج أن مجموعة المخاطر تشمل المرضى الذين لديهم شامات مكتسبة (نيفي)، علاوة على ذلك، فإن الأورام المكتسبة لديها ميل أكبر للتحول إلى شامات خطيرة.
الأعراض شامة خطيرة
لا تُشكّل الشامات الحميدة خطرًا على صحة الإنسان. ومع ذلك، قد تُصبح الشامة العادية خطيرة وتتحول إلى ورم خبيث.
العلامات الأولى
يمكن أن تتحول الشامات الخطيرة (الوحمات) على الجسم إلى أورام خبيثة. لتجنب ذلك، يُنصح بفحص الجسم شهريًا لتقييم حالة الشامات. يجب إيلاء اهتمام خاص للشامات الموجودة في الأماكن التي يصعب الوصول إليها، مثل الظهر والرأس، وهناك حالات من الشامات الموضعية على الغشاء المخاطي للجسم. في مثل هذه الحالات، يُنصح بطلب المساعدة من أحد أحبائك. لتحديد الشامات الخطيرة، عليك معرفة العلامات الأولى التي تُمكنك من تحديدها. إليك بعضًا منها:
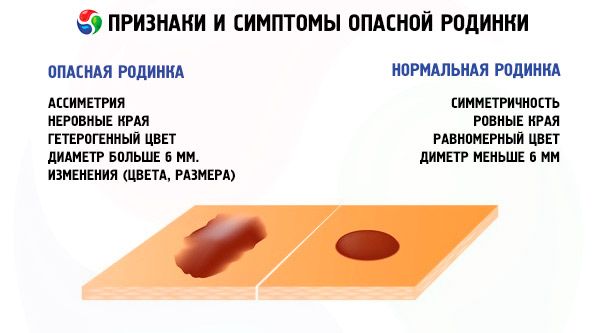
- انتبه إلى لون الشامة. يجب أن يكون لونها موحدًا. قد يكون لونها مشابهًا للون الجلد، أو العكس، حيث يتغير لون الشامة جذريًا إلى اللون الأسود المعاكس. في بعض الأحيان، تكون حواف الشامة غير متساوية اللون، أي أن جزءًا منها فاتح اللون، ثم يتحول تدريجيًا إلى لون أغمق. إذا تغير لون الشامة، أو كان لونها مختلطًا، فهذه أول علامة على وجود ورم خبيث.
- يُلاحظ نموٌّ نشط، ويزداد حجم الشامة بشكلٍ كبير. في الوقت نفسه، قد تصبح كثيفة للغاية. يتراوح حجم الشامة الطبيعي بين 0.6 و1 سم. قد يتقلص حجمها أحيانًا. إذا تجاوزت المؤشرات الحدود المسموح بها، يجب استشارة طبيب مختص فورًا.
- قد يتكون احتقان (تورم) حول الشامة، والذي ينتشر إلى أنسجة البشرة.
- تصبح حواف الشامة المحددة شاحبة وأكثر ضبابية.
- تساقط الشعر من سطح الشامة.
- الشعور بالألم والحكة. قد تُسبب الشامة حكةً أو وخزًا أو نزيفًا، مُشكّلةً قشرةً كثيفةً على سطحها.
- يتغير شكل الشامة وتصبح حوافها غير واضحة، ويلاحظ عدم التماثل.
- في بعض الأحيان تصبح الغدد الليمفاوية متضخمة.
يمكن أن تنتشر الشامات الخطيرة (بما في ذلك الورم الميلانيني) ليس فقط في جميع أنحاء الجسم، بل أيضًا إلى أعماق الأنسجة، مع نقائل تؤثر حرفيًا على جميع الأعضاء، بما في ذلك الكبد والكلى والرئتين، وما إلى ذلك.
علامات الولادة الخطيرة عند الأطفال
بعد الولادة مباشرة، تفحص الأمهات جسم طفلهن، ويقلق الكثير منهن بشأن مشكلة الشامات. تحدث عملية ظهور وتكوين الشامات حتى سن 25 عامًا، ومع ذلك، هناك شامات خلقية. تظهر الشامات الحقيقية على جسم الطفل بعد ست سنوات. مع التقدم في السن، يمكن أن يزيد عددها أو ينقص. لا تختلف شامات الأطفال عن شامات البالغين. يمكن أن تكون محدبة ومسطحة ولونها بني فاتح، ويصل قطرها إلى 1 سم، ولكنها في الغالب بقع صبغية صغيرة يصعب تحديدها باللمس. وفقًا للإحصاءات، في 80٪ من الحالات، لا تسبب شامات الطفل مشاكل، ولكن هذا لا يعني أنه يجب على الآباء عدم مراقبة حالتهم. يمكن أن تكشف الشامات الخطيرة على جسم الطفل التي تم اكتشافها في الوقت المناسب عن مرض أورام خطير في مراحله المبكرة.
الشامات الصغيرة عند الأطفال آمنة تمامًا. أما الشامات الكبيرة والبقع الصبغية فهي معرضة للخطر. ووفقًا للإحصاءات الطبية، فإن حوالي 40% منها تتطور إلى ورم خبيث خطير. الشامات الخطيرة على جسم الطفل هي:
- الشامات الكبيرة؛
- ظهور عدد كبير من الشامات؛
- الشامات التي تقع في مكان يمكن الوصول إليه بسهولة ويمكن أن تصاب بسهولة.
لذلك، يجب مراقبة هذه التكوينات على جسم الطفل عن كثب. كذلك، إذا كانت الشامة على جسم الطفل تسبب الحكة، أو تتقشر، أو يتغير تركيبها، أو شكلها، أو لونها، فمن الضروري استشارة المختصين فورًا.
يمكن تقسيم الوحمات الخلقية الخطيرة عند الأطفال إلى عدة أنواع، وهي:
- البقع الحمراء. أكثر التشوهات شيوعًا على جسم الطفل. تتكون نتيجة احتكاك الجنين المباشر بعظام حوض الأم الحامل. تختفي هذه البقع تلقائيًا خلال عام.
- بقع تصبغية بنية. هذه شامات شائعة قد تختفي ثم تظهر مرة أخرى مع مرور الوقت. لا تُشكل هذه الشامات عادةً خطرًا خاصًا، ولكن يجب مراقبة حالتها.
- بقع نبيذية. هي تشكّلات شعيرات دموية متوسعة تظهر على وجه الطفل أو رأسه. تميل إلى الازدياد حجمًا مع تقدمه في السن، لكن لونها لا يتغير. يُنصح بالعلاج بالليزر بدءًا من سن مبكرة.
- ورم وعائي دموي على شكل فراولة. وحمة حمراء زاهية، ناعمة الملمس، محدبة، قد تكون خلقية أو تظهر مباشرة بعد الولادة خلال الأسابيع الأولى من الحياة. يمكن أن تنمو هذه الوحمة، وتتغير شكلها ولونها. لا يمكن علاج هذا التكوين، بل قد تكون عواقبه وخيمة إذا بدأت بإزالته.
- ورم وعائي كهفي. تجمع كبير من الأوعية الدموية العميقة. لونه رمادي مزرق. يختفي تلقائيًا في سن الثانية عشرة.
- الشامة المصطبغة. بقعة مصطبغة صغيرة الحجم نسبيًا، قد تكون خلقية أو تتشكل بشكل مستقل في مرحلة الطفولة المبكرة. تُعرف شعبيًا باسم "وحمة الولادة". لا تُشكل خطرًا خاصًا، ولكن هناك بعض الأشكال، مثل الشامات خلل التنسج، التي يمكن أن تتطور إلى أورام جلدية خبيثة.
- وحمة حمراء (ورم وعائي). بقعة صبغية حمراء تظهر على أي جزء من جلد الطفل. تكوّن حميد ذو أصل وعائي. قد يكون الورم الوعائي عند الأطفال مشكلة عاطفية أو عيبًا تجميليًا. في حالات نادرة، قد يكون هذا التكوّن خبيثًا.
كما ترون، ليست كل أنواع الشامات والوحمات المذكورة أعلاه خطيرة، ولكن في حال وجود عوامل معينة، فقد تكون معرضة للخطر. ووفقًا للإحصاءات الطبية، يزداد احتمال الإصابة بالتكوينات السرطانية لدى الأطفال عشرة أضعاف.
 [ 6 ]
[ 6 ]
إستمارات
الشامات (الوحمات) هي تكوينات حميدة، بطبيعتها لا تسبب أي إزعاج. ومع ذلك، هناك حالات تتغير فيها هذه البقع السوداء غير البارزة تمامًا، فتتحول إلى شامات خطيرة. لذلك، من الضروري فحص الجسم دوريًا، والنظر بعناية إلى الشامات للوقاية من التغيرات المرضية.
ما هي الشامات الخطيرة؟
ما الذي يُسبب تحوّل بقعة صبغية طبيعية إلى ورم ميلانيني خبيث؟ قد تكون الأسباب كما يلي:
- الشامة في مكان يسهل الوصول إليه، وتحتك باستمرار بالملابس، وتتعرض للإصابة بسهولة عند لمسها. ينصح الخبراء بإزالة هذه الشامات. قبل البدء بإزالتها، تأكد من أنها حميدة.
- الإفراط في استخدام السولاريوم؛
- أشعة الشمس النشطة. ينصح الخبراء باستخدام واقيات الشمس وتغطية الشامات بملابس قطنية.
البقع الصبغية الخلقية الصغيرة فقط هي التي يمكن اعتبارها آمنة تمامًا. أما باقي التكوينات الصبغية في الجسم، فيمكن التشكيك فيها بأمان، لذا راقب التغيرات التي تطرأ بعناية لتجنب إغفال الشامات الخطيرة. الأهم هو عدم تأجيل زيارة الطبيب.
الشامات الحمراء على الجسم هي إشارة لأمراض خطيرة
تُسمى الشامات الحمراء في المصطلحات الطبية "الأورام الوعائية". وهي عبارة عن مجموعة من الأوعية الدموية والشعيرات الدموية الصغيرة التي تقع تحت جلد الإنسان، مما يُسبب تغيرًا في اللون، حيث يغلب اللون الأحمر في هذه الحالة. تُعد الأورام الوعائية ظاهرة فسيولوجية طبيعية تمامًا، لكن يعتقد الكثيرون أنها شامات خطيرة. هل هذا صحيح؟
يمكن أن تظهر الشامات الحمراء بأعداد كبيرة. ما خطورتها؟ من بين الأنواع العديدة المذكورة، نسلط الضوء على بعضها:
- مشكلة في وظائف الكبد؛
- كمية غير كافية من فيتامين ك (ميناديون) في الجسم؛
- أمراض المناعة الذاتية؛
- الأمراض الأورامية؛
- أمراض الجهاز الهضمي، وخاصة أمراض البنكرياس؛
- التغيرات الهرمونية (الحمل، انقطاع الطمث، البلوغ).
- اضطرابات خطيرة في الجهاز القلبي الوعائي في الجسم؛
- سوء التغذية، مما يؤدي إلى تراكم كمية كبيرة من السموم في الأمعاء.
لذا، إذا ظهرت ست شامات حمراء أو أكثر على مساحة صغيرة من الجسم، فهذه إشارة مُسبقة على تطور مرض خطير في الجسم. من الخطأ الاعتقاد بإمكانية إزالة البقع الحمراء الصغيرة على الجلد بمفردها. لا ينبغي القيام بذلك، لأنه قد يؤدي إلى نزيف، وبالتالي إلى الإصابة بالسرطان.
كقاعدة عامة، لا تُشكّل الشامات الحمراء على جسم الإنسان بكميات محدودة خطرًا كبيرًا، ولكن إذا بدأت بالانتشار بسرعة، أو أزعجتك، أو لاحظت أعراضًا أخرى، فهذه إشارة خطيرة على حدوث تغيرات في الجسم. حتى الآن، لا توجد إجابة واضحة على سؤال ظهور الشامات الحمراء. العوامل المذكورة أعلاه قد تُسبب ظهورها.
على أية حال، إذا ظهرت الأعراض المذكورة أعلاه، يجب عليك استشارة الطبيب فورًا، لأن الطبيب فقط هو الذي يمكنه تحديد الشامات الخطيرة وتحديد أي منها يجب إزالتها على الفور.
الشامات السوداء الخطيرة
تختلف الشامات السوداء عن غيرها بلونها فقط. فهي، كغيرها من الشامات، تتميز بشكلها الدائري وحجمها المتناسق (مع وجود انحرافات طفيفة)، وسطحها الأملس، وغيرها. وبشكل عام، تظهر الشامات السوداء بالتساوي على جسم الرجال والنساء، ويُعد تنوع ألوانها سمة مميزة لبشرة الإنسان. ويعتمد لون الشامة على عدد الخلايا الصبغية، وليس فقط على عدد الخلايا الصبغية. ويلعب هرمون الميلانين، الذي تفرزه الغدة النخامية (الغدة المسؤولة عن النمو والتطور والاستقلاب في جسم الإنسان)، دورًا هامًا في عملية تلوين الشامات.
إن خطر تحول الشامة السوداء إلى ورم ميلانيني مرتفع للغاية. على سبيل المثال، قد تتغير بنية الشامات الخطيرة، وقد تضاف درجات رمادية أو حمراء إلى اللون الأسود الرتيب. هذه إشارة إلى بدء تطور عمليات غير مواتية في الشامة السوداء. لذلك، من الضروري مراقبة ديناميكيات التغيرات، والتي تتجلى فيما يلي:
- يجب أن يكون السطح أملس؛
- شكل متماثل واضح؛
- لا خشونة أو تقشير؛
- لا ينبغي أن تنزف الشامة.
وينصح الأطباء بالاهتمام بشكل خاص بالشامات السوداء الكبيرة التي يزيد قطرها عن 6 ملم.
الشامات المرتفعة الخطيرة
يعتبر الأطباء الشامات المحدبة من أكثر التكوينات الجلدية عرضة للخطر في جسم الإنسان. فهي خطيرة نظرًا لحجمها الكبير وتحدبها، مما يجعلها دائمًا في منطقة الخطر. في أي لحظة، قد تشعر بملامسة الملابس أو الملابس الداخلية، كما أنها سهلة الالتصاق والإصابة. أدنى إصابة للشامة خطيرة للغاية، وقد تؤدي إلى الإصابة بأمراض جلدية سرطانية.
من الناحية الطبية، تقل احتمالية تحول الشامات المحدبة إلى سرطان الجلد، لأنها أكثر وضوحًا ويمكن السيطرة عليها دائمًا. مع ذلك، يُنصح بإزالة الشامات المحدبة.
 [ 7 ]
[ 7 ]
الشامات الكبيرة الخطيرة
إن الشامات الكبيرة، وخاصة تلك الموجودة على الوجه، تجذب دائمًا انتباه الآخرين.
الشامات الكبيرة ليست دائمًا خطيرة. إذا لم يتغير شكل الشامة، فلا داعي للقلق. ما عليك سوى مراقبة مظهرك دوريًا والخضوع لفحوصات دورية. قد تصبح الشامة الكبيرة أكثر كثافة، أو مؤلمة، أو تسبب الحكة، وما إلى ذلك، وفي هذه الحالة، هناك ما يدعو للاعتقاد بأنها قد تتحول إلى ورم خبيث.
الشامات المسطحة الخطيرة
تُسمى الشامات المسطحة في المصطلحات الطبية "النمشة". وهي أكثر أنواع الشامات شيوعًا وسلامةً، وقد لا يُلاحظ وجودها. الشامات المسطحة هي:
- الطاقة الشمسية؛
- شاب؛
- خرف.
الشامات الشمسية هي نتيجة لتأثير الأشعة فوق البنفسجية على الجلد. يبلغ قطرها حوالي 0.5 سم. يتراوح لونها بين البني الفاتح والأسود. كلما تقدم عمر الشامة، زاد قتامة لونها. الأشخاص ذوو الشعر الفاتح والبشرة الفاتحة، وكذلك الشباب الذين يكثرون من الجلوس في الشمس، هم الأكثر عرضة لظهور النمش. الشامات الشمسية ليست خطرة على الصحة ولا ترتبط بالأمراض المزمنة.
تظهر الشامات المسطحة أو النمشات الشبابية على جلد الشباب. وهي بقع داكنة على شكل دائرة أو بيضاوية، يتراوح قطرها بين 3 و15 ملم، وقد تظهر أيضًا على شكل طفح جلدي. قد تكون حواف النمشات الشبابية خشنة أو ملساء. وقد لا تقتصر على الجلد فحسب، بل تمتد أيضًا إلى الأغشية المخاطية. لا يزال سبب ظهور هذا النوع من الشامات غير معروف، ولكن من المؤكد أن هذا النوع من النمشات يتشكل نتيجة التعرض للأشعة فوق البنفسجية. وقد تظهر هذه الشامات في مرحلة الطفولة.
تظهر الشامات المسطحة الشيخوخية في سن الشيخوخة.
الشامات المسطحة ليست خطيرة، وغالبًا ما تكون غير ضارة بالجسم. يمكنكِ التخلص منها باستخدام كريمات التبييض و/أو إجراءات التفتيح التجميلية. لتقليل خطر ظهورها، عليكِ تجنب الأشعة فوق البنفسجية، وتناول طعام صحي، واتباع نمط حياة صحي.
المضاعفات والنتائج
لا توجد عواقب للشامات! هناك عواقب بعد إزالتها، وتعتمد على أسباب عديدة. لنذكر بعضها:
- خصائص الشامة ومعالمها؛
- المؤهلات والمهارات المهنية للمتخصص؛
- المعدات وجودة المنتجات الطبية؛
- رد فعل جسم المريض تجاه سير العملية.
بعد العملية، وخلال فترة الشفاء، يُغطى الجرح بقشرة سوداء، والتي من المفترض أن تتقشر من تلقاء نفسها. علاوة على ذلك، إذا انفصلت القشرة قبل الأوان، سينفتح الجرح مرة أخرى، مما يسمح للعدوى والبكتيريا بالتسلل إليه، مما قد يؤدي إلى التهاب خطير. يجب معالجة الجرح بمحلول ضعيف من المنغنيز. خلال فترة الشفاء، يجب حماية موقع الشامة من الرطوبة، مما يعني تجنب زيارة المسبح أو الساونا أو الاستحمام.
بعد أسبوعين إلى ثلاثة أسابيع، ستظهر طبقة من الجلد الوردي الجديد بدلاً من القشرة السوداء. هذه الطبقة الجلدية الجديدة حساسة للغاية، لذا يجب حمايتها من الأشعة فوق البنفسجية، إذ قد تظهر بقع تصبغية فيها. استخدم واقيًا من الشمس، وغطِّ مناطق الجسم بملابس قطنية.
تختفي الندبات والعلامات المتبقية تدريجيا، ولكن للحصول على تأثير أفضل يمكن دهنها بزبدة الكاكاو التي تباع في الصيدليات.
المضاعفات
يمكن أن تُسبب الشامات الخطيرة والمُزعجة عواقب وخيمة وأمراضًا سرطانية تُهدد حياة الشخص. يُوصي الخبراء بإزالتها عند الضرورة. من المُحتمل حدوث المضاعفات التالية بعد إزالة الشامة:
- ألم خفيف، وحرقان، أو حكة؛
- رد فعل تحسسي تجاه التخدير. لضمان عدم حدوث مضاعفات أثناء عملية إزالة الشامة، من الضروري إجراء اختبار حساسية للدواء قبل العملية.
- وجود ندوب وعلامات. للشفاء السريع، من الضروري اتباع جميع توصيات الطبيب، واستخدام مراهم خاصة لعلاج وتنعيم الندوب. مع مرور الوقت، تختفي هذه الآثار.
يُنصح بإزالة الشامات الخطيرة في مؤسسة طبية، مع إسناد هذه العملية إلى خبير ذي خبرة ومعرفة. يُنصح بعدم زيارة صالونات التجميل، فقد يؤدي ذلك إلى عواقب وخيمة.
 [ 10 ]
[ 10 ]
هل من الخطر إزالة الشامة؟
لا جدوى من إزالة الشامات دون أسباب جدية. مع ذلك، هناك حالات تُصاب فيها الشامة عن طريق الخطأ. ويحدث هذا غالبًا إذا كانت الشامات الخطيرة على المعصم أو الرقبة أو الرأس أو ملامسة الملابس. على أي حال، قد يؤدي تلف الشامات إلى تحولها إلى ورم خبيث.
إذا تمزقت شامة عن طريق الخطأ، فعليك إيقاف النزيف. بلل قطعة قطن معقمة ببيروكسيد الهيدروجين وضعها على الشامة المتضررة. ثم خذ قطعة قطن معقمة جافة واحتفظ بها لمدة 15 دقيقة. بعد ذلك، يجب عليك استشارة طبيب أورام.
السبب الأكثر شيوعًا لسرطان الجلد الميلانيني هو صدمة للشامة. تشير الإحصائيات الطبية إلى أن حوالي 40% من حالات سرطان الجلد الميلانيني تحدث بسبب صدمة عرضية.
هل من الخطر إصابة الشامة أثناء الحلاقة؟
غالبًا ما تكون الشامات الخطيرة موجودة في أماكن يسهل الوصول إليها على الوجه، وتتعرض للإصابة أثناء الحلاقة. في حال ملامسة الشفرة للشامة، يجب إيقاف النزيف بمعالجة المنطقة ببيروكسيد الهيدروجين. يجب أن تكون المواد المستخدمة في العلاج معقمة.
إذا قطعت الشفرة الشامة تمامًا، فيجب لفها بضمادة أو شاش مبلل بمحلول ملحي، وإجراء تحليل نسيجي. أما الشامة المصابة جزئيًا، فيجب عرضها على طبيب أمراض جلدية، ليقوم بإزالتها وإرسالها للتحليل.
إذا تعرضت الشامة لإصابات طفيفة متكررة بشفرة حلاقة، فيجب إزالتها فورًا. كما يجب إجراء فحص نسيجي للأنسجة المستأصلة.
التشخيص شامة خطيرة
لتشخيص الحالة بشكل صحيح، يجب على الطبيب فحص الشامات الخطيرة بعناية وإجراء الأنواع التالية من الفحوصات:
- جمع التاريخ المرضي. يتضمن هذا النوع من التشخيص طرح الأسئلة الصحيحة على الطبيب لتحديد تاريخ العائلة المرضي. تُجمع معلومات مفصلة حول أي من الأقارب المقربين لديه شامات أو وحمات خطيرة، وما إذا كان هناك ورم ميلانيني مُشخّص في العائلة. بعد ذلك، يجب على الطبيب معرفة عوامل الخطر والأسباب التي قد تُسبب تغيرات في الشامة، بالإضافة إلى وجود أمراض مزمنة.
- الفحص البصري للشامات - تنظير الجلد. لا يمكن تأكيد وجود وحمة خبيثة إلا بأخذ خزعة من منطقة جلدية مشبوهة.
كيفية التعرف على الشامة الخطيرة؟
أي شامة طبيعية في جسم الإنسان قد تتغير بشكل مرضي وتصبح خطيرة تحت تأثير أسباب معينة. في هذه الحالة، من المهم التمييز بين حالتيها.
أولًا، من الضروري الانتباه بانتظام لمظهر الشامة. وقد طوّر الأطباء طريقة خاصة تُساعد أي شخص مهتم على تمييز الشامات الخطيرة. يُشير اختصار الأحرف الإنجليزية ABCDE إلى النقاط الرئيسية التي يجب الانتباه إليها. بالمناسبة، تُسمى هذه الطريقة ABCDE.
- أ- عدم التماثل. يمكن تحديد الحالة الطبيعية للشامة كما يلي: قسّم الشامة بصريًا إلى نصفين متساويين. إذا كان كلا النصفين متماثلين، فلا داعي للقلق. إذا بدأ أحد النصفين بالنمو جانبيًا، فعليك دق ناقوس الخطر.
- ب - تغير في حافة الشامة. يُعد هذا أحد علامات الورم الخبيث - الورم الميلانيني - عندما تصبح حافة الشامة شاحبة أو ضبابية. في الحالة الطبيعية، يجب أن تكون حواف الشامة ناعمة تمامًا.
- ج - لون مختلط. بطبيعتها، يكون لون الشامة دائمًا واحدًا. الألوان غير المتجانسة مع شوائب غير متجانسة من درجات ألوان أخرى تستدعي الحذر.
- د - حجم القطر. يجب ألا يتجاوز قطر الشامة 6 مم. في هذه الحالة، استشر طبيبًا فورًا.
- هـ - التغيير. في هذه الحالة، يُستدل على أي تشويه في الشكل أو الحجم أو اللون، إلخ.
إذا ظهرت علامة واحدة على الأقل، استشر أخصائيًا فورًا. تبقى الشامة ثابتة طوال الحياة.
من أجل تسهيل تذكر العلامات المذكورة أعلاه، هناك تذكير باللغة الروسية يسمى AKORD، كل حرف كبير من هذه الكلمة يتوافق مع الحرف الأول من الأعراض الخطيرة:
- أ- عدم التماثل؛
- ك - الحافة؛
- O - اللون؛
- P - الحجم؛
- د- الديناميكية.
وتشمل الفئات المعرضة للخطر أولئك الذين لديهم بالفعل شامات خطيرة وقاموا بإزالتها، وكذلك أولئك الذين لديهم عوامل وراثية لتطور الأورام.
الاختبارات
عند فحص وتشخيص الشامات، لا يلزم إجراء أي اختبارات.
في حال إزالة الشامات الخطيرة جراحيًا، قد يلزم إجراء فحص دم عام، وفحص دم كيميائي حيوي، وفحص بول. هذه الفحوصات ضرورية لتقييم عام للجسم والأعضاء الداخلية. في هذه الحالة، تكشف الفحوصات عن أمراض مزمنة لدى المريض، والتي قد تؤثر لاحقًا على نتائج المرض. أحيانًا، تكشف نتائج الفحوصات عن موانع لإزالة الشامات الخطيرة.
التشخيص الآلي
يتم تشخيص الشامات الخطيرة باستخدام التنظير الجلدي الرقمي.
باستخدام منظار الجلد، تُلتقط صورة رقمية واضحة للشامة، وتُعرض على شاشة الكمبيوتر. وبفضل إمكانية التكبير البصري المتعدد، يُحلل طبيب الجلدية بدقة شكل الشامة ولونها وملامحها وعلاماتها الخارجية الأخرى. بالإضافة إلى ذلك، يُنشئ هذا الإجراء "خريطة" للشامات المنتشرة في جميع أنحاء جسم الإنسان، مما يُتيح متابعة الشامات للوقاية منها.
بما أن الشامات قد تكون كبيرة وغير متماثلة، فنحن بحاجة إلى بيانات حول متى بدأ تغير لون الآفة الصبغية. من المؤكد أن أي شامات خطيرة تتطلب خزعة.
الخزعة طريقة تشخيصية موثوقة ودقيقة لتحديد الأورام الخبيثة، ونقائل الورم الميلانيني. دقة طريقة الخزعة تساوي 100%، شريطة أن يتم إجراء العملية نفسها بشكل صحيح.
هناك نوعان من الخزعة:
- ثقب؛
- استئصال كلي؛
خلال خزعة الوخز، تُؤخذ عينة من نسيج الشامة باستخدام إبرة خاصة، ويكون عدد الخلايا المطلوب تحليلها محدودًا. تُجرى هذه العملية تحت تأثير التخدير الموضعي.
خزعة الاستئصال الكامل إجراء تشخيصي وعلاجي في آنٍ واحد. تُزيل هذه الطريقة الورم وتُستخدم للفحص النسيجي.
يُعتبر الفحص النسيجي الأكثر أهمية وموثوقية. وعادةً ما يكون هذا هو التشخيص النهائي، حيث تُفحص عينة من الأنسجة بعد الخزعة تحت المجهر.
في حالة الاشتباه في الإصابة بالورم الميلانيني، لتجنب انتشار النقائل، يتم وصف الموجات فوق الصوتية والأشعة السينية والتصوير بالرنين المغناطيسي بشكل إضافي.
تشخيص متباين
يتم التمييز بين جميع أنواع الشامات من الورم الميلانيني وسرطان الخلايا القاعدية للجلد.
علاج او معاملة شامة خطيرة
عند بدء علاج الشامات، من الضروري إجراء تشخيص، ويفضل الحصول على نتائج خزعة الأنسجة. يقتصر علاج الشامات على إزالتها فقط.
يمكنك إزالة الشامات الخطيرة باستخدام الطرق التالية:
- إزالة الشامة جراحيًا؛
- إزالة الليزر؛
- العلاج بالتبريد؛
- التخثير الكهربائي؛
- جراحة الموجات الراديوية.
دعونا نلقي نظرة عن كثب على عمل هذه الأساليب.
إزالة الشامات جراحيًا. في بعض الحالات، يُقترح إزالة الشامات الخطيرة جراحيًا. في حال أظهرت نتائج الفحص خباثة الشامة، يُجرى الإجراء فقط من قِبل طبيب أورام، وبعد ذلك قد يُوصف علاج إشعاعي إضافي لموقع الإزالة و/أو علاج كيميائي. يمكن إزالة الشامة التي لا تظهر عليها علامات الخباثة من قِبل طبيب أمراض جلدية أو أخصائي تجميل.
تتضمن الطريقة الجراحية لإزالة الشامة استئصال الأنسجة بمشرط. تُزال الخلايا الصبغية ومنطقة الجلد المحيطة بالوحمة. تُجرى العملية تحت تأثير التخدير الموضعي. قد تبقى ندبة بعد العملية. في الآونة الأخيرة، لم تُستخدم الطريقة الجراحية لإزالة الشامات الحميدة.
إزالة الشامات بالليزر. تُعدّ هذه الطريقة الأكثر شيوعًا وفعاليةً ورواجًا لإزالة الشامات في عصرنا. أثناء عملية الإزالة، لا يشعر المريض بأي ألم أو انزعاج، بل يشعر بوخز خفيف ودفء. بمساعدة الليزر، يتبخر السائل من الأنسجة، ثم تموت الخلايا. ومن مزايا هذه الطريقة علاج عدد كبير من الشامات، فهي لا تترك ندوبًا. أما الشامات الكبيرة، التي يصل قطرها إلى 2 سم، فقد تُشكّل مشكلة. في بعض الأحيان، لا يُمكن إكمال العملية بالكامل، ويبقى جزء من الشامة دون علاج، مما قد يُؤدي إلى نموها مجددًا. في هذه الحالة، تُعدّ الطريقة الجراحية الأنسب.
العلاج بالتبريد. طريقةٌ للتأثير على الشامة باستخدام جهاز تبريد مُعالَج بالنيتروجين السائل. تُدمِّر درجة الحرارة المنخفضة (-1960) الأنسجة المُصابة. هذا الإجراء غير مؤلم، ويُتيح للمنطقة المُعالَجة الشفاء بأقل تأثير على الجلد، دون ترك أي آثار.
التخثير الكهربائي. طريقة شائعة لإزالة الشامات. يُستخدم تيار كهربائي للتأثير على الأنسجة. بعد العملية، يُمكن إجراء تحليل للأنسجة. بعد الشفاء، لا يتبقى أي أثر تقريبًا.
إزالة الشامات بالموجات الراديوية. تُعد هذه الطريقة الأكثر فعالية لإزالة الشامات. تعمل الطاقة الحرارية المُولَّدة من الموجات عالية التردد على قطع الأنسجة دون التأثير على الشامة. في هذه الحالة، تتبخر الخلايا الصبغية، تاركةً علامةً بالكاد تُلاحظ. تستغرق العملية حوالي ٢٠ دقيقة. لا تُلاحظ أي آثار جانبية كالاحمرار أو التورم أو الالتهاب.
تتطلب أيٌّ من طرق إزالة الشامات هذه طبيبًا مؤهلًا تأهيلاً عاليًا، قادرًا على حساب قوة الإجراء على أنسجة الشامة بدقة. إذا لم تُزال الشامة تمامًا، فقد تظهر مرة أخرى.
الأدوية
طورت مجموعة من العلماء الروس من معهد ن. ن. بتروف لأبحاث الأورام (سانت بطرسبرغ) دواء "ريفنوت"، وهو دواء ناجح في علاج الأشكال المنتشرة من الورم الميلانيني. يجمع الدواء بين مكونين حيويين فعالين: عامل نخر الورم السيتوكينين وهرمون الثيموسين. يُستخدم "ريفنوت" في الممارسة الطبية كعامل مضاد للأورام. وقد سُجِّل الدواء واعتمد للاستخدام.
الجيل الجديد من أدوية "إيبيليموماب" و"نيفولوماب" يوقف نمو الخلايا السرطانية في الجسم لمدة عام تقريبًا. الاستخدام المشترك للأدوية يسمح بتقليل حجم الورم في المرحلة الأخيرة من المرض.
يُحفّز دواءا "إيبيليموماب" و"نيفولوماب" جهاز المناعة. تشمل الآثار الجانبية للدواءين التعب المزمن والإسهال. وفي بعض الحالات، قد يُصاب المرضى بطفح جلدي.
العلاجات الشعبية
يمكنكِ التخلص من الشامات غير المرغوب فيها باستخدام الطب الشعبي. بالطبع، بالمقارنة مع الطريقة الجراحية، تستغرق عملية العلاج بالعلاجات الشعبية وقتًا أطول، ولكن لها إيجابيات وسلبيات. لا يترتب على العلاج الشعبي تكاليف مالية كبيرة، ويستخدم في العلاج منتجات غذائية أو أعشاب بدائية، معظمها صديقة للبيئة.
على أي حال، إذا قررتَ التخلص من شامة باستخدام العلاجات الشعبية، فعليك استشارة طبيب أمراض جلدية أو أخصائي أورام للتأكد من سلامة الإجراء. تنقسم عملية إزالة الشامة في الطب الشعبي إلى طريقتين علاجيتين.
الطريقة الأولى هي قطع تدفق الدم إلى جسم الشامة بربطها بخيط عند قاعدتها. لهذه الطريقة العلاجية عواقب وخيمة، وحتى أقلها ضررًا قد تُحوّل الشامة إلى ورم ميلانيني خطير. في أفضل الأحوال، تختفي الشامة، ثم تعود للظهور بعد فترة.
الطريقة الثانية للعلاج الشعبي أكثر أمانًا، وتتضمن استخدام عدة وصفات. إليك بعضها.
- خلاصة الخل، التي تُستخدم في كيّ الشامات. تُجرى هذه العملية مرة واحدة يوميًا، ثم تُغطى المنطقة المعالجة بضمادة لمنع العدوى. هذه العملية مؤلمة نوعًا ما. تختفي الشامة في غضون أسبوعين. إذا لم تختفِ، يُمكن تكرار العملية بعد أسبوعين أو ثلاثة أسابيع. ووفقًا للمعالجين الشعبيين، تُعد هذه الطريقة فعالة جدًا في إزالة الشامات.
- يمكن تشحيم الشامات ببذر الكتان، وزيت الخروع، وعصير البصل، والليمون، والثوم. كما يُنصح بمسحها ببيروكسيد الهيدروجين، واليود، وصودا الخبز، والعسل الطبيعي. بعد هذه الإجراءات، يقل حجمها بشكل ملحوظ ثم تختفي تمامًا.
- إزالة الشامات والثآليل بوصفة من جدتي القديمة. للقيام بذلك، اسلقي 7 بيضات جيدًا، ثم أزيلي صفارها. بعد ذلك، اطحني بذور اليقطين المجففة حتى تصبح دقيقًا، بعد قليها، لتحصلي على 5 ملاعق كبيرة. اخلطي صفار البيض جيدًا مع دقيق اليقطين، وأضيفي 0.5 لتر من الزيت النباتي. قلبي المزيج في وعاء زجاجي بملعقة خشبية لمدة 30 دقيقة. بهذا تكتمل عملية الطهي. يُحفظ الدواء الناتج في الثلاجة. تناولي ملعقة كبيرة منه على معدة فارغة صباحًا لمدة أسبوع. بعد ذلك، خذي استراحة لمدة 5 أيام، ثم عاودي تناوله حتى ينفد مخزون الدواء.
- اقطع سنبلة جافة، واثقب بها الشامة أو الثؤلول برفق. ثم ادفن القشة في تراب رطب، واترك السنبلة على السطح. يُقال إنه عندما يتعفن القش، تختفي الشامة أو الوحمة.
تتميز إزالة الشامات بالطرق الشعبية بعدم ترك أي علامات أو ندوب على الجسم، بل يتقلص حجمها وتختفي دون أي أثر.
ستساعدك طرق العلاج التقليدية على التخلص من الشامات غير المرغوب فيها، ولكن في كل الأحوال، عليك أن تتذكر أنه يجب تشخيص الشامة وإزالتها فقط تحت إشراف الطبيب، حتى لو كانت طريقة جد قديمة ومجربة.
 [ 13 ]
[ 13 ]
العلاج بالأعشاب
يمكن إزالة الشامات منزليًا باستخدام الأعشاب الطبية، التي ينمو الكثير منها في الريف أو في الحدائق. لهذا الغرض، يستخدم المعالجون التقليديون عصير القرنبيط والثوم، لكن أكثر النباتات الطبية شيوعًا هو بقلة الخطاطيف. لإزالة الشامات، استخدم:
- يتم وضع عصير النبات مباشرة على الشامة 2-3 مرات يوميا، مع عصره مباشرة من ساق وأوراق النبات.
- مرهم بقلة الخطاطيف، لتحضيره، يُخلط أوراق بقلة الخطاطيف الصغيرة مع كريمة الأطفال أو دهن الخنزير بنسبة 1:2. بدلاً من الأوراق، يُمكن استخدام عصير بقلة الخطاطيف، ثم يُؤخذ جزء واحد من العصير و4 أجزاء من الكريمة.
- زيت لتشحيم الشامات، مصنوع من بقلة الخطاطيف. اطحن الأوراق الجافة واسكب عليها زيتًا نباتيًا. ضع العبوة في مكان مظلم لمدة أسبوع. بعد ذلك، دلك الشامة لمدة شهر مرتين إلى ثلاث مرات يوميًا.
- صبغة بقلة الخطاطيف. يُسكب 100 غرام من أوراق بقلة الخطاطيف مع نصف لتر من الكحول، ويُترك لمدة أسبوعين في مكان مظلم. ثم يُصفّى المحلول. ستختفي الشامات بتناول 10-12 قطرة من الصبغة 3 مرات يوميًا.
تُحقق المستحضرات الخارجية نتائج جيدة في علاج الشامات الخطيرة. يُعد مرهم "ستيفالين" (Stefalin)، الذي يحتوي فقط على أعشاب طبية، أكثر الوسائل فعالية في علاج الشامات والأورام الميلانينية. يزيل ستيفالين الشامات والثآليل دون ألم، ولا يترك أي ندوب. يمكن إجراء العملية منزليًا، ولا يُسبب أي آثار جانبية.
هناك رأي مفاده أن نجاح إزالة الشامات بالأعشاب الطبية في المنزل مجرد خرافة. وقد استفاد الكثيرون في ممارستهم الطبية من خبرة المعالجين لسنوات طويلة، مما أدى إلى ظهور أثر إيجابي يتمثل في اختفاء الشامات تمامًا.
الوقاية
تميل الشامات الخطيرة إلى التحول إلى سرطان الجلد. ولمنع حدوث ذلك، ينصح الأطباء باتباع قواعد وتوصيات بسيطة للوقاية، والتي تتلخص فيما يلي:
- افحص الشامات الخطرة بانتظام وفقًا لمخطط "AKORD" للميلانوما. الموعد المُوصى به للفحص هو أوائل مايو وأواخر سبتمبر.
- تجنب التعرض لأشعة الشمس بين الساعة 11 صباحًا و3 عصرًا. استخدم واقيات الشمس لحماية بشرتك من حروق الشمس الشديدة وتقليل خطر ظهور الشامات الخطيرة.
- ينبغي أن تكون الملابس فضفاضة، ويفضل أن تكون مصنوعة من قماش قطني.
- لا تقم أبدًا بتغطية الشامات الموجودة على جسمك بالجص، لأن هذا يخلق تأثيرًا حراريًا له تأثير سلبي على الشامة.
- التعرض لأشعة الشمس فقط في الصباح والمساء.
- لا يمكن للشامات الخطيرة أن تتحمل أشعة الشمس المباشرة.
- لا تُبالغي في زيارة صالونات التجميل. هذا ينطبق خصوصًا على النساء فوق سن الثلاثين.
- استخدمي كريمات مرطبة.
- راقب حالة بشرتك. إذا لاحظت طفحًا جلديًا أو حكة أو احمرارًا، استشر طبيبًا. هذه الأعراض تُسهم في ظهور الشامات الخبيثة.
- احمِ الشامات من التلف الميكانيكي. إذا كانت الشامة في مكان غير مناسب وقابلة للتمزق بسهولة، فمن الأفضل إزالتها. الإصابات المتكررة تؤدي إلى التهاب وتطور الورم الميلانيني.
- يمكن للمواد الكيميائية المستخدمة في الحياة اليومية أن تُحفّز نموّ الشامات الخطيرة، مما قد يُؤدي إلى الإصابة بالأورام. بعض المركبات الكيميائية لها تأثير مُطَفِّر على الشامات الخطيرة. كما يُمكن اعتبار التدخين عامل خطر.
- إذا كان لديك شامات خطيرة على جسمك، فأنت بحاجة إلى الخضوع للفحص الوقائي وزيارة الطبيب مرة واحدة في السنة تقريبًا.
الأشخاص ذوي الشعر الأشقر والأحمر والبشرة الفاتحة معرضون للخطر، لأن لديهم مستوى أقل من الميلانين في أجسامهم وبالتالي هم أكثر عرضة لتأثيرات أشعة الشمس.
 [ 14 ]
[ 14 ]
توقعات
يعتمد تشخيص الشامات الخطيرة على وجود علامات خبيثة. ومن المعايير المهمة طبيعة المرض ومرحلة تطوره.
يعتمد مؤشر تشخيص تطور الورم الميلانيني على عدد طبقات الجلد المشاركة في العملية السرطانية. تتميز الأورام الميلانينية الرقيقة، التي يقل حجمها عن سم واحد، بمؤشرات جيدة لفعالية العلاج.
الشامات التي لا تظهر عليها أي علامات تغير يكون تشخيصها إيجابيا.

