
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
هشاشة العظام في مفصل الكتف
خبير طبي في المقال
آخر مراجعة: 29.06.2025
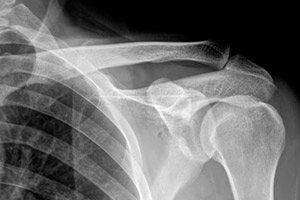
من بين العديد من الأمراض غير المعدية التي تصيب الجهاز العضلي الهيكلي، يُعدّ الفصال العظمي في مفصل الكتف مرضًا شائعًا، وهو مرض يرتبط بتدمير أنسجة الغضاريف التي تغطي سطح المفصل. في هذه الحالة، يكون الالتهاب غائبًا أو خفيفًا. بخلاف ذلك، يُطلق على هذا المرض اسم الفصال العظمي المشوه. ويُعد مرضى الروماتويد أكثر عرضة للإصابة به.
علم الأوبئة
يُعدّ الفصال العظمي في مفصل الكتف مرضًا شائعًا نسبيًا. ووفقًا للإحصاءات، يُصيب أكثر من 6% من السكان. وتتساوى تقريبًا احتمالية الإصابة به بين النساء والرجال، ولكن في سن أصغر، يُصاب الرجال بالفصال العظمي أكثر، وبعد 40-50 عامًا، تُصاب به النساء.
مع التقدم في السن، يزداد معدل الإصابة بالمرض بشكل كبير، وهو ما أكدته العديد من الدراسات. ووفقًا لبعض البيانات، يُصاب حوالي 2% من المرضى حتى سن 45 عامًا بهذا المرض، ولكن بعد سن 45 وحتى 65 عامًا، يرتفع معدل الإصابة بشكل حاد ليصل إلى حوالي 8-10%.
تعتبر العوامل السريرية الأكثر شيوعًا في تطور هشاشة العظام هي النشاط المهني والنشاط البدني ووجود أمراض أخرى (بما في ذلك الاضطرابات الأيضية).
يؤثر هشاشة العظام غالبًا على مفصلي الركبة والورك. أما أمراض مفصل الكتف فتحتل المرتبة الثالثة من حيث الانتشار. [ 1 ]
الأسباب هشاشة العظام في مفصل الكتف.
قد ينتج الفصال العظمي في مفصل الكتف عن عملية التهابية، أو خلل تنسج (اضطراب خلقي في نمو المفصل)، أو ضعف تدفق الدم. ومن العوامل المهمة في تطور المرض الإصابات المهنية والصدمات الدقيقة التي تُلحق الضرر بالجهاز الرباطي. غالبًا ما تُصاب مفاصل الكتف لدى عمال التحميل، وعمال البناء، والرسامين، والبهلوانيين، ورافعي الأثقال. غالبًا ما تحدث التغيرات المرضية نتيجة الأحمال الشديدة على المفصل، ونقص التغذية. [ 2 ]
تلعب السمات الوراثية، والاستعداد الوراثي، والعمر، والوزن الزائد في الجسم، ونمط الحياة المستقرة، وظروف النشاط المهني غير المرضية، والأمراض المصاحبة، وما إلى ذلك، دورًا خاصًا.
وبشكل عام يمكن ذكر الأسباب التالية لتطور المرض:
- أمراض الغدد الصماء (مرض السكري، وفرط نشاط الغدة الدرقية وقصورها، والسمنة)؛
- الإصابات بدرجات متفاوتة (كسور وإصابات مجهرية)؛
- الأمراض الالتهابية (التهاب المفاصل، النقرس، أمراض الروماتويد)؛
- الاضطرابات الأيضية (مرض ويلسون كونوفالوف، مرض باجيت)؛
- العيوب الخلقية (على سبيل المثال، اختلاف أطوال الذراعين)؛
- تشوهات الكولاجين الجينية؛
- اعتلال الأعصاب (سام، من أصل سكري)؛
- نزيف منتظم في تجويف المفصل (على سبيل المثال، في مرض الهيموفيليا).
عوامل الخطر
يرتبط تطور مرض هشاشة العظام في مفصل الكتف ارتباطًا وثيقًا بعوامل الخطر مثل:
- العوامل النظامية:
- العمر - يعتبر المرض أكثر شيوعا بعد سن 30-40 سنة؛
- الجنس - في سن أصغر، يتأثر الرجال أكثر، وبعد 40 عامًا - النساء؛
- الحالة الهرمونية - تمر المرأة بمرحلة انقطاع الطمث؛
- الاستعداد الوراثي؛
- انخفاض كثافة المعادن في العظام، ونقص فيتامين د.
- العوامل المحلية:
- - الصدمات والإصابات السابقة في مفصل الكتف؛
- ضعف العضلات؛
- محور المفصل غير الطبيعي؛
- فرط الحركة.
- العوامل الخارجية:
- السمنة من أي درجة؛
- الضغط المفرط على مفصل الكتف؛
- الرياضة والضغوط المهنية.
طريقة تطور المرض
يُعتبر تكييف الكتف مع الأحمال الميكانيكية وتوفير القدرات الحركية من الوظائف المهمة للغضروف. في الحالة الصحية، يتكون النسيج الغضروفي من مصفوفة نسيج ضام وخلايا غضروفية تحافظ على التوازن بين عمليات البناء والهدم (العمليات التدميرية). مع تكوّن الفصال العظمي، يختل هذا التوازن السليم: تبدأ ظاهرة التدمير بالظهور. تُعد السيتوكينات المؤيدة للالتهابات (إنترلوكين-1) ذات أهمية كبيرة في هذه الآلية، حيث يتم تحت تأثيرها تنشيط إنتاج الإنزيمات المحللة للبروتين (ميتالوبروتيناز المصفوفة) بواسطة الخلايا الغضروفية، مما يُثير تغيرات تنكسية في ألياف الكولاجين والبروتيوغليكان. من بين أمور أخرى، في عملية الفصال العظمي، يحدث إنتاج مفرط لإنزيم سيكلوأوكسجيناز-2 بواسطة الخلايا الغضروفية. هذا الإنزيم هو الذي يُحفز إنتاج البروستاجلاندين المُشارك في بدء الاستجابة الالتهابية.
الأسباب الكامنة وراء تشكل هشاشة العظام هي الصدمات (العوامل الأكثر شيوعًا)، وعمليات خلل التنسج (الاضطرابات الخلقية جنبًا إلى جنب مع عدم كفاية ميكانيكا حيوية المفاصل) والأمراض الالتهابية (غالبًا ما تكون نتيجة لأمراض المناعة الذاتية).
الأعراض هشاشة العظام في مفصل الكتف.
تتكون أعراض التهاب المفاصل العظمي في مفصل الكتف من علامات أساسية مثل الألم والطقطقة والتيبس والتشوه (زيادة حجم المفصل).
العرض السريري الرئيسي هو ألم يستمر لعدة أيام. تحدث متلازمة الألم نتيجة تغيرات في الغشاء الزليلي، وتشنج عضلي، والتهاب، وتمدد الكبسولة. قد تختلف طبيعة الألم، لكن السمة المشتركة هي أنه يزداد مع النشاط البدني وينخفض عند الراحة.
تتجلى علامات الالتهاب بزيادة مفاجئة في الألم، وظهور انزعاج شديد أثناء النوم ليلاً، وتيبس وتورم في مفصل الكتف صباحًا. ويتغير الألم بتأثير أحوال الطقس وتغيرات درجة الحرارة.
الطقطقة هي أحد الأعراض الشائعة لالتهاب المفاصل العظمي في مفصل الكتف. تظهر على شكل إحساس بالطقطقة أو الطقطقة أو الصرير أثناء الحركة النشطة. يحدث الطقطقة نتيجة عدم محاذاة الأسطح المفصلية، أو محدودية حركة مفصل الكتف، أو انسداد أحد مكونات الغضروف المفصلي.
غالبًا ما يكون سبب زيادة حجم مفصل الكتف تغيرات تكاثرية أو تورم الأنسجة المحيطة بالمفصل. مع تطور التهاب الغشاء الزليلي الثانوي، قد يحدث تورم شديد وحمى موضعية.
أول علامة ألم يلجأ بها المرضى إلى الطبيب غالبًا هي الألم. مع أنه عادةً ما يسبقه انزعاج في مفصل الكتف، وهو أمر نادرًا ما يُنتبه إليه في الوقت المناسب. يظهر الألم الأول أثناء المجهود البدني ويزول في حالة الراحة (خاصةً عند النوم ليلًا).
يصاحب الفصال العظمي في مفصل الكتف الأيمن والأيسر ألمٌ متفاوت. عادةً لا يرتبط الألم بإصابة مباشرة في الغضروف، لأن نسيج الغضروف لا يحتوي على نهايات عصبية. الأسباب في هذه الحالة هي:
- العظم تحت الغضروف (عملية التهابية، تلف ميكروي، ارتفاع ضغط الدم النخاعي)؛
- النتوءات العظمية (تهيج النهايات العصبية في غشاء العظم)؛
- الجهاز الرباطي (الالتواء)؛
- موقع ارتباط مكون الرباط والوتر في المفصل بالعظم (رد فعل التهابي)؛
- كيس مفصلي (رد فعل التهابي، التواء)؛
- العضلات المحيطة بالمفصل (التشنجات)؛
- الغشاء الزليلي (الاستجابة الالتهابية).
يمكن أن يظهر التهاب المفاصل العظمي في الكتف والمفصل الكتفي الترقوي مع عدة أنواع من الألم:
- الألم الناتج عن النشاط البدني اليومي ويختفي عند الراحة الليلية (تحدث الأعراض بسبب انخفاض توسيد الغضاريف وعناصر العظام تحت الغضروفية)؛
- ألم مستمر وخفيف في الليل (الأعراض ترجع إلى ركود وريدي في الجزء الإسفنجي تحت الغضروف من العظم وزيادة الضغط داخل العظم)؛
- ألم عابر قصير الأمد (مدة 15-20 دقيقة)، يظهر بعد الراحة ويمر أثناء النشاط الحركي (ترتبط الأعراض باحتكاك أسطح المفاصل المغطاة بعناصر تدمير العظام والغضاريف)؛
- ألم مستمر (يتم تفسير الأعراض عن طريق التشنج الانعكاسي للعضلات وبداية التهاب الغشاء المفصلي التفاعلي).
مراحل
ومن المعتاد حتى الآن التمييز بين ثلاث درجات من مسار المرض.
- لا يصاحب الفصال العظمي في مفصل الكتف من الدرجة الأولى أي تغيرات مورفولوجية واضحة في الأنسجة المفصلية. تُلاحظ اضطرابات فقط في وظيفة الغشاء الزليلي والتركيب الكيميائي الحيوي للسائل الزليلي الذي يُغذي الغضاريف والغضاريف الهلالية. نتيجةً لهذه التغيرات، يفقد مفصل الكتف قدرته على تحمل الأحمال الطبيعية بشكل كافٍ، ويحدث حمل زائد، مصحوبًا بألم والتهاب.
- يتميز الفصال العظمي من الدرجة الثانية في مفصل الكتف ببدء عمليات تدميرية في الغضروف والغضاريف الهلالية. على جانب العظام، تتشكل نتوءات عظمية نتيجةً للحمل.
- يتجلى الفصال العظمي من الدرجة الثالثة في مفصل الكتف بتشوه واضح في العظم - موقع المفصل الداعم - مما يؤدي إلى تغيير محور الطرف. تقصر الأربطة المفصلية، وتتطور حركة غير طبيعية لمفصل الكتف. في حالة ظهور تصلب الجراب المفصلي المتزامن، تكون الحركات الطبيعية محدودة بشكل حاد - وتظهر تقلصات.
إستمارات
هناك نوعان أساسيان من هشاشة العظام: أولي، أي مجهول السبب، وثانوي، أي يتطور على خلفية أمراض أخرى.
- من ناحية أخرى، يمكن أن يكون الفصال العظمي الأولي موضعيًا (عندما يتأثر أقل من ثلاثة مفاصل في نفس الوقت) ومعممًا (تتأثر 3 مجموعات من المفاصل أو أكثر).
- يمكن أن يكون الفصال العظمي الثانوي:
- ما بعد الصدمة (نتيجة لإصابات الكتف)؛
- خلقي، مكتسب، متوطن (مثل متلازمة فرط الحركة)؛
- نتيجة لأمراض التمثيل الغذائي (داء ترسب الأصبغة الدموية، داء غوشيه، داء ترسب الأصبغة الدموية، وما إلى ذلك)؛
- اعتلالات الغدد الصماء (ضخامة الأطراف، فرط نشاط الغدة جار الدرقية، قصور الغدة الدرقية، داء السكري)؛
- نتيجة لاضطرابات ترسب الكالسيوم (هيدروكسي أباتيت، بيروفوسفات الكالسيوم)؛
- نتيجة لاعتلالات الأعصاب (مرض شاركو)؛
- نتيجة لأمراض أخرى (مثل نخر العظم).
المضاعفات والنتائج
يتطور التهاب مفصل الكتف تدريجيًا، وتظهر أعراضه ببطء، في البداية بشكل غير محسوس. في البداية، يبدأ المريض بالشعور بألم خفيف وقصير الأمد وغير واضح الموضع. ويميل الألم إلى الازدياد أثناء النشاط البدني.
لدى بعض المرضى، تكون أولى أعراض المرض طقطقة المفاصل، وآلام المفاصل، وتيبسًا مؤقتًا. ثم تتفاقم الأعراض: يبدأ الألم بالظهور حتى في حالة الراحة، مع تغيرات الطقس، وما إلى ذلك. مع مرور الوقت، تزداد حدة متلازمة الألم، وتقلّ القدرات الحركية. يبدأ الكتف بالألم من جميع الجهات.
فترات تفاقم هشاشة العظام تتبعها فترات هدوء قصيرة، تقصر تدريجيًا. نتيجةً للألم الشديد، تتشنج عضلات الذراع المصابة تلقائيًا، وقد يتشكل تقلص عضلي. يصبح الطحن مستمرًا، ويزداد تشوه المفصل، وتحدث تقلصات.
بعد فترة، تصبح منطقة الكتف منحنية بشكل ملحوظ، وتفقد القدرة الحركية بشكل شبه كامل، وتتأثر القدرة على العمل. وفي الحالات الشديدة، قد يُصاب المريض بالإعاقة.
التشخيص هشاشة العظام في مفصل الكتف.
يتم تأكيد تشخيص هشاشة العظام من خلال الصورة الإشعاعية النموذجية، والتي تتميز بتضييق غير متماثل محدد للفجوة المفصلية، ووجود أكياس تحت الغضروف ونمو هامشي، والتصلب تحت الغضروف، وفي الحالات المتقدمة - تشوه المشاش العظمي.
لا تُظهر الفحوصات المخبرية أي علامات خاصة ونموذجية لالتهاب المفاصل العظمي في مفصل الكتف. ومع ذلك، تُجرى التشخيصات المخبرية التالية:
- من أجل التمييز بين هشاشة العظام وأمراض أخرى مماثلة (في هشاشة العظام، لا توجد تغييرات التهابية في تعداد الدم العام، ولا يوجد عامل الروماتويد، ومستويات حمض البوليك في المصل ضمن الحدود الطبيعية)؛
- قبل البدء بالعلاج من أجل توضيح موانع الاستعمال المحتملة لوصف بعض الأدوية؛
- من أجل الكشف عن العملية الالتهابية (فحص COE والبروتين التفاعلي C).
يُحلل السائل الزليلي فقط في حالات التهاب الغشاء الزليلي للتشخيص التفريقي. لا يُشير التهاب مفصل الكتف إلى وجود هشاشة عظام، بل يكون السائل عادةً صافيًا أو عكرًا قليلًا، ولزجًا، ولا يتجاوز تركيز الكريات البيضاء فيه 2000/م³.
التشخيص الآلي، في المقام الأول، يتمثل في فحص الأشعة السينية، وهي الطريقة الأكثر إفادة للكشف عن هشاشة العظام في مفصل الكتف. تُظهر الأشعة السينية تضيقًا في فجوة المفصل، ووجود نتوءات عظمية هامشية، وظواهر تصلب تحت الغضروف. قد يلزم أحيانًا إجراء تصوير شعاعي في عدة بروزات، على سبيل المثال، في الإسقاط الأمامي الخلفي والجانبي، مع رفع الذراع أو سحبها جانبًا.
التصوير بالرنين المغناطيسي المحوسب أقل شيوعًا. يُعدّ استخدام التصوير بالرنين المغناطيسي ضروريًا لتقييم حالة الغضروف، وهو أمر بالغ الأهمية في المرحلة المبكرة من المرض، عندما لا تُكتشف العلامات الشعاعية بعد، ولكن متلازمة الألم موجودة بالفعل.
يُعدّ تنظير المفصل الإجراء التشخيصي الأكثر دقةً لالتهاب مفاصل الكتف. باستخدام المجهر المسباري، يُحدد الطبيب بدقة مدى تلف الغضروف:
- في الدرجة الأولى، يتم تليين الغضروف (عن طريق لمسه بالمسبار)؛
- في الدرجة الثانية، تصبح الشقوق الصغيرة والأضرار الدقيقة على سطح الغضروف مرئية؛
- في الدرجة الثالثة، يحدث ترهل في عناصر الغضروف بحوالي 2.5 ملم؛
- في الدرجة الرابعة، يكون الغضروف غائبًا تمامًا وتكون أنسجة العظام غير محمية.
تشخيص متباين
عادةً ما يكون تشخيص الفصال العظمي في مفصل الكتف سهلاً. ومع ذلك، ينبغي على الطبيب تحليل كل حالة سريرية محددة في إطار الاحتمال النظري لوجود منشأ ثانوي للمرض. وفي هذا الصدد، يُنصح بتمييز هذا الاضطراب عن الأمراض التالية:
- التهاب الغشاء المفصلي بعد الصدمة؛
- التهاب الفقار اللاصق (مرض بيتشيريو)؛
- التهاب المفاصل التفاعلي؛
- التهاب العضلات الروماتزمي؛
- النقرس، النقرس الكاذب؛
- التهاب المفاصل المعدي؛
- التهاب المفاصل الصدفي؛
- التهاب المفصل الروماتويدي؛
- اعتلال المفاصل السكري، الأورام الخبيثة؛
- الألم العضلي الليفي.
من الاتصال؟
علاج او معاملة هشاشة العظام في مفصل الكتف.
ينبغي أن تترافق التدابير العلاجية لهذا المرض مع تغييرات في نمط الحياة، وتصحيح النشاط البدني، وحماية المفاصل. تتمثل الخطوة العلاجية الأولى في تخفيف الألم، وتحسين وظيفة المفصل، ومنع تشوه الكتف، ومنع تطور الإعاقة. ينبغي أن تُحسّن التدابير العلاجية الموصوفة جودة حياة المريض وتمنع المزيد من تلف الغضروف. [ 3 ]
العلاج معقد، ويشمل طرقًا غير دوائية، ودوائية، وجراحية. غالبًا ما يعتمد العلاج الدوائي على استخدام مضادات الالتهاب غير الستيرويدية، والكورتيكوستيرويدات السكرية، وفيتامينات المجموعة ب، بالإضافة إلى استخدام الحاصرات العلاجية. يشمل العلاج الطبيعي التحفيز العضلي، والتحفيز الصوتي، وموجات الصدمة، والليزر، والعلاج بالأوزون. كما يشمل أيضًا التمارين العلاجية والعلاج اليدوي.
عادةً ما تُوصف التمارين العلاجية في مرحلة تخفيف الألم: يجب أن تكون التمارين خفيفة، مع زيادة تدريجية في الحمل. مع تقوية العضلات، تقل نوبات تفاقم هشاشة العظام في مفصل الكتف. يمكن الحصول على مجموعة التمارين المناسبة من أخصائي العلاج الطبيعي.
يُنصح بتعديل النظام الغذائي بإضافة منتجات تحتوي على مركبات الكولاجين، مثل اللحوم الخالية من الدهون، والجيلاتين، والمأكولات البحرية، والموز، والفواكه المجففة. [ 4 ]
الأدوية
كعلاجات أعراضية لالتهاب المفاصل العظمي في مفصل الكتف، يُنصح باستخدام المسكنات ومضادات الالتهاب غير الستيرويدية. عند الضرورة، تُوصف المسكنات الأفيونية وحقن الجلوكوكورتيكويدات داخل المفصل. أما بالنسبة للأدوية طويلة المفعول، فتُفضل الأدوية التي تحتوي على حمض الهيالورونيك، ورانيلات السترونشيوم، والبياسكلدين، والدياسيرين، والجلوكوزامين، وكبريتات الكوندرويتين.
يُوصف الباراسيتامول للمرضى الذين يعانون من آلام خفيفة إلى متوسطة الشدة، في حال عدم وجود علامات التهاب. يمكن استخدام جرعة 3 غرامات يوميًا لفترة طويلة. قد تُسبب الجرعات العالية آثارًا جانبية في الجهاز الهضمي والكلى. لا يُوصف الباراسيتامول للمرضى الذين يعانون من أمراض الكبد ومدمني الكحول. |
يجب ألا تتجاوز الجرعة القصوى المسموح بها من الباراسيتامول في جرعة واحدة 350 ملغ. ويجب ألا تتجاوز الجرعة المتواصلة 3 غرامات يوميًا. |
تُستخدم مضادات الالتهاب غير الستيرويدية فقط خلال فترة تفاقم متلازمة الألم. استخدم أقل جرعة فعالة منها، لأن الجرعات الكبيرة والاستخدام لفترات طويلة (أكثر من 3-5 أيام) يُشكلان عامل خطر لظهور آثار جانبية في الجهاز الهضمي. كما أن الاعتماد على الجرعة ممكن. يُنصح بتناول مضادات الالتهاب غير الستيرويدية بالتزامن مع مثبطات مضخة البروتون لحماية أعضاء الجهاز الهضمي. |
تُوصف مضادات الالتهاب غير الستيرويدية إذا لم يُظهر الباراسيتامول الآمن أي تأثير، أو إذا ظهرت علامات التهاب. يُعد الألم الشديد مؤشرًا آخر لاستخدام هذه الأدوية، ولكن بأقل جرعة فعالة ولأقصر مدة ممكنة. مثال: تناول أورثوفين كاملًا، دون مضغ، مع الماء، ويفضل قبل الوجبات، بجرعة 100-150 ملغ يوميًا (وإن أمكن، تُخفض الجرعة إلى 70-100 ملغ يوميًا). |
تُظهر المراهم التي تحتوي على مكونات مضادة للالتهابات غير الستيرويدية تأثيرًا مسكنًا كافيًا في حالات هشاشة العظام في الكتف. وهي جيدة التحمل، ولكن لا ينبغي استخدامها لأكثر من أسبوعين دون انقطاع، إذ تفقد فعاليتها مع مرور الوقت. |
تُوصف مراهم لعلاج هشاشة العظام في مفصل الكتف للمرضى لتسريع تخفيف متلازمة الألم عند تناول الباراسيتامول، أو عند عدم قدرة المرضى على تناول الأدوية غير الستيرويدية عن طريق الفم. من بين أنواع المراهم المتاحة: ديكلوفيناك 1-2% (مرهم، جل)، ديكلاك جل، أرتيفليكس، ألترا فاستين جل 2.5%، كريم دولجيت، ديكلوسيف فورت، فانيجان فاست جل، نوبي جل، فولتارين إمولجيل، أرثروكول، ديكلوفين، فالوسال، أولفين جل، وغيرها. تُوضع المراهم أو الجل 3-4 مرات يوميًا، مع التدليك على منطقة الكتف المصابة. تُحدد مدة الاستخدام بناءً على طبيعة هشاشة العظام وفعالية العلاج (على ألا تتجاوز 14 يومًا متتاليًا). |
يتم وصف مسكنات الألم على شكل مسكنات أفيونية لفترة قصيرة من الزمن، للألم الشديد، إذا كان الباراسيتامول والأدوية المضادة للالتهابات غير الستيرويدية غير فعالة (أو كانت هناك موانع لوصف الكمية المثلى من هذه الأدوية). |
يُوصف ترامادول، وهو مسكن أفيوني، في الأيام الأولى من متلازمة الألم الشديد بجرعة 50 ملغ يوميًا، مع زيادة تدريجية في الجرعة حتى 200-300 ملغ يوميًا. تُؤخذ أقراص ريتارد بجرعة 100-200 ملغ كل 12 ساعة. قد تُسبب الجرعة الزائدة من الدواء أعراضًا شائعة لجميع مسكنات الألم الأفيونية مركزية المفعول: القيء، واضطراب الوعي، وتضيق حدقة العين، والتشنجات، وتثبيط مركز التنفس. |
تُجرى حقن داخل المفصل في حالات هشاشة العظام في مفصل الكتف لتخفيف الألم والالتهاب. عادةً ما تستمر فعالية الجلوكوكورتيكويدات من أسبوع إلى أربعة أسابيع. |
يُنصح بحقنة واحدة داخل المفصل من ميثيل بريدنيزولون ٤٠ ملغ أو تريامسينولون ٢٠-٤٠ ملغ. يُنصح بعدم إجراء أكثر من ٢-٣ حقن داخل المفصل سنويًا لنفس الكتف. |
يتميز الجلوكوزامين وكبريتات الكوندرويتين بقدرتهما المسكنة المتوسطة والأمان العالي. وهناك معلومات عن تأثيرهما المحتمل على تعديل بنية المفصل (تثبيط تضييق فجوة المفصل). ويدوم تأثير الدواءين طويلًا، ويمكن ملاحظته لعدة أشهر بعد التوقف عن العلاج. |
في حالة هشاشة العظام في الكتف، يُنصح عادةً باستخدام كبريتات شوندروتن لفترة طويلة، بجرعة ٥٠٠ ملغ مرتين يوميًا. يُؤخذ الجلوكوزامين بجرعة ١٥٠٠ ملغ يوميًا لمدة شهر إلى ثلاثة أشهر. يمكن تكرار دورات العلاج مرتين إلى ثلاث مرات سنويًا. |
يمكن استخدام الدياسيرين لعلاج هشاشة العظام الأولية والثانوية في الكتف. فهو يُخفف الألم، ويستمر مفعوله لعدة أشهر بعد انتهاء الاستخدام. |
تُؤخذ كبسولة دياسيرين كاملةً، دون مضغ، بعد تناول الطعام. الجرعة اليومية هي كبسولة واحدة (٥٠ ملغ)، وتُعطى كل ١٢ ساعة. مدة العلاج لا تقل عن ٤ أشهر. تحمّل الدواء جيد. |
يُوصف بياسكيلدين، وهو مستحضر يعتمد على مركبات غير قابلة للتصبن من الأفوكادو وفول الصويا، لتقليل الألم على المدى الطويل، وتحسين وظيفة مفصل الكتف، وتثبيط تطور هشاشة العظام. |
يُؤخذ بياسكلدين بجرعة 300 ملغ يوميًا لفترة طويلة. من الآثار الجانبية المحتملة: إسهال، ألم بطني، تجشؤ ذو طعم دهني. بما أن الدواء يحتوي على زيت فول الصويا، فلا يُنصح باستخدامه للمرضى الذين يعانون من حساسية تجاه منتجات الصويا والفول السوداني. |
تساعد الأدوية التي تحتوي على حمض الهيالورونيك على تقليل الألم، ويستمر تأثير الاستخدام من شهرين إلى عام. |
تُحقن مستحضرات حمض الهيالورونيك في تجويف المفصل. قد يتراوح عدد هذه الحقن بين 3 و5، مع إمكانية تكرارها بعد 6-12 شهرًا. بعد الحقن، قد يظهر تورم بسيط في منطقة الكتف، وينشأ هذا التورم نتيجةً لحجم المحلول المحقون. يختفي التورم خلال يوم إلى يومين. |
يساعد رانيلات السترونشيوم (بيفالوس) على تقليل الألم وتحسين وظيفة المفاصل، ويحفز تكوين العظام. |
للإعطاء عن طريق الفم، يُسكب محتوى كيس واحد في كوب، ويُضاف 50 مل من الماء، ويُحرَّك حتى يُشكِّل مُعلَّقًا، ثم يُشرب. الجرعة اليومية المُثلى من الدواء هي 2 غرام من رانيلات السترونشيوم يوميًا قبل النوم. يُنصح باستخدامه لفترة مُطوَّلة، بناءً على توصية الطبيب. |
العلاج الطبيعي
يُنصح باستخدام كمادات باردة أو ساخنة سطحية موضعيًا لعلاج التهاب مفصل الكتف. تُعطي هذه الإجراءات تأثيرًا مسكنًا للألم.
يُحدث التحفيز الكهربائي للأعصاب عبر الجلد تأثيرًا مسكنًا قويًا ولكنه قصير الأمد. كما يُمكن استخدام الوخز بالإبر.
في الوقت نفسه، غالبًا ما يعتمد العلاج الطبيعي على العلاج بالموجات الصدمية، الذي يتميز بتأثير سريع كمسكن للألم ومضاد للوذمة ومضاد للالتهابات. يُوصف لكل مريض برنامج علاجي فردي، بناءً على آلية تطور هشاشة العظام في مفصل الكتف، ووجود أمراض مصاحبة، وخصائص ومدة الأعراض السريرية. يُساعد هذا النهج الفردي على تحقيق أسرع النتائج وأكثرها ديمومة.
- لتخفيف الألم والتورم في منطقة الكتف لدى المريض؛
- لاستعادة حجم المحرك؛
- منع تطور مرض هشاشة العظام ومضاعفاته؛
- تحسين القدرة على العمل ونوعية الحياة.
تعتمد تقنية العلاج بالموجات الصدمية على تطبيق تيار مُركّز من الاهتزازات تحت الصوتية، يمرّ دون عوائق عبر الأنسجة العضلية ويؤثر على بؤرة المرض المباشرة، في منطقة "الوتر - العضلة"، "الرباط - العظم". يُحسّن هذا الإجراء الدورة الدموية في مفصل الكتف، ويُحسّن تدفق الدم إلى المفصل والأنسجة المحيطة به، ويُنشّط العملية الطبيعية لإصلاح وتجديد الأنسجة، ويُعزّز تدمير رواسب الكالسيوم وإزالتها.
العلاج الجراحي
قد يشمل العلاج الجراحي تركيب مفصل اصطناعي، مما يُخفف الألم ويُحسّن الوظيفة الحركية ويحسّن جودة حياة المريض المصاب بالتهاب مفاصل الكتف. يستمر مفعول التدخل الجراحي حوالي عشر سنوات، مع معدل حدوث مضاعفات معدية وحاجة لإعادة التدخل تتراوح بين 0.2% و2% سنويًا. وتُلاحظ أفضل معدلات تركيب المفصل الاصطناعي لدى المرضى الذين تتراوح أعمارهم بين 45 و74 عامًا، بوزن أقل من 70 كجم.
قد يوصى بالعلاج الجراحي للمرضى الذين يعانون من هشاشة العظام الشديدة في الكتف، والتي تصاحبها متلازمة الألم الشديد التي لا تستجيب للعلاج المحافظ، في وجود ضعف ملحوظ في وظيفة المفصل (تطور تشوه شديد، وعدم استقرار المفصل، وظهور تقلصات وتغيرات ضامرة في العضلات). [ 5 ]
تمارين وجمباز لعلاج هشاشة العظام في مفصل الكتف
تساعد التمارين العلاجية المنتظمة على تقوية العضلات المحيطة بمنطقة الكتف، وتحسين قوة أربطة الأوتار، وتخفيف الألم. كما تُحسّن مجموعة خاصة من التمارين أداء المفاصل، ولكن يجب ممارستها يوميًا لفترة طويلة.
ابدأ بالإحماء وإرخاء العضلات، ثم تمارين الحركة والتمدد. كرر كل تمرين ١٠ مرات، أو حتى يخف الألم.
- ارفع وخفض كتفيك، وقم بحركات دائرية ذهابًا وإيابًا.
- أنزل الطرف المصاب بحيث يسترخي ويتدلى بحرية. أرجح الطرف المصاب ذهابًا وإيابًا وإلى الجانبين.
- أمسك الذراع المصابة باليد الأخرى من الساعد، وارفعها ببطء إلى مستوى الصدر، ثم أنزلها إلى وضع البداية. مع إبقاء الذراع عند مستوى الصدر، حرّكها بشكل دائري على الجانبين.
- أمسك عصا الجمباز بذراعين متباعدتين. حرّك العصا يمينًا ويسارًا، لأعلى ولأسفل.
- أمسك عصا الجمباز بذراعين ممدودتين، مع وضع الطرف الآخر على الأرض. اثنِ ذراعيك وافردهما عند المرفقين، وقم بحركات دائرية.
- قم بتدوير الكرة حول الجذع، ثم حركها من اليد اليسرى إلى اليد اليمنى والعكس.
- أمسك عصا الجمباز بكلتا يديك خلف ظهرك. حرّكها صعودًا وهبوطًا.
- استلقِ على ظهرك، ارفع يديك فوق رأسك، ثم ضم أصابعك إلى بعضها البعض على شكل قفل، ثم أنزلها.
- استلقِ على ظهرك، وانزلق لأعلى ولأسفل مع فرد ذراعيك على الجانبين. كرّر التمرين أيضًا جالسًا وواقفًا.
- أبقِ ذراعيك مثنيتين عند المرفقين، واضغطيهما على جذعك. باعد ذراعيك على الجانبين، ثم عد إلى وضع البداية.
- استلقي على ظهرك، لف يديك حول ساعديك، وقم بحركات دائرية.
تهدف تمارين هشاشة العظام في مفصل الكتف إلى تخفيف الألم والحفاظ على الوظيفة الحركية. يُنصح بممارسة تمارين تُقوي مجموعات العضلات المعنية. كما يُنصح بتمارين القوة (المتساوية القياس، والمضادة)، والتي تُساعد أيضًا في التخلص من متلازمة الألم.
قبل البدء بالتمرين، من الضروري التأكد من عدم وجود موانع للعلاج الطبيعي. ومن هذه الموانع:
- اضطرابات نظم القلب غير المنضبطة، الحصار من الدرجة الثالثة؛
- تغيرات مرضية "جديدة" على مخطط كهربية القلب؛
- الذبحة الصدرية غير المستقرة؛
- اعتلال عضلة القلب؛
- عيوب القلب؛
- ارتفاع ضغط الدم الشرياني غير المنضبط.
العلاج الشعبي لمرض هشاشة العظام في مفصل الكتف
يتطلب فصال الكتفين نهجًا علاجيًا شاملًا. لذلك، غالبًا ما تُضاف العلاجات الشعبية إلى العلاج التقليدي، مما يُسرّع عملية الشفاء.
يمكن استخدام الوصفات التالية:
- اغسل وجفف أوراق الأرقطيون الطازجة، ثم مررها في مفرمة اللحم. يُوزع اللب الناتج على الجلد فوق المفصل المصاب، ثم يُغطى بضمادة شاش، ويُترك طوال الليل. يمكن تكرار هذا العلاج عدة ليالٍ متتالية حتى تتحسن الحالة.
- اجمع أوراق السرخس، وضعها على مفصل الكتف المصاب، ثم اربطها بضمادة شاش. اتركها طوال الليل. يُكرر العلاج لعدة أيام.
- استخدمي أوراق الشيح الطازجة أو كمادات من أوراق الملفوف (تساعد بشكل خاص في علاج التورم).
- يتم تناول الجيلاتين الجاف في الصباح قبل الإفطار بمقدار ملعقة كبيرة مع شرب 200-300 مل من الماء لمدة طويلة.
- انقع أوراق الأرقطيون الطازجة في ماء مغلي، ثم أخرجها واخلطها بالعسل. يُوضع العلاج الناتج على مفصل الكتف المصاب، ويُغطى بضمادة شاش، ويُربط عليه وشاح صوف. يُترك طوال الليل. يمكن تكرار هذه العملية عدة مرات حتى تتحسن الحالة بشكل ملحوظ.
بالإضافة إلى ذلك، فمن المستحسن أن تأخذ حمامات دافئة مع مسحوق الخردل، أو مع مشروبات الأعشاب (النعناع، آذريون، نبتة سانت جون، الزعتر)، مغلي توبينامبور.
النظام الغذائي في حالة هشاشة العظام في مفصل الكتف
يُكمِّل التصحيح الغذائي العلاج ويُساعد على تسريع تعافي أداء الكتف المُصاب بهشاشة العظام. وتتطلب التغذية الغذائية الالتزام بقواعد مُحددة:
- ينبغي أن يكون النظام الغذائي متنوعًا وكاملًا ومتوازنًا قدر الإمكان.
- من المهم الحد من تناول الملح إلى 5 غرامات يوميًا. يُستثنى من القائمة الأطعمة المدخنة والمعلبة والمملحة.
- ينصح بزيادة استهلاك الماء العادي النظيف الخالي من الغاز بما لا يقل عن 2-2.5 لتر يومياً.
- من الضروري إدخال الأطعمة التي تحتوي على الزيوت النباتية والأحماض الدهنية غير المشبعة أوميجا 3 وأوميجا 6 إلى القائمة.
- تُعدّ اللحوم الباردة، والأسماك المُسَكّبة، والهلام، والكيسل مفيدةً بشكلٍ خاص في علاج هشاشة العظام. تحتوي هذه الأطباق على عديدات السكاريد المخاطية التي تُحسّن بنية الغضاريف، وتُحفّز تخليق الكولاجين.
من الشروط الأساسية لمرضى هشاشة العظام في مفصل الكتف التحكم في الوزن. من المفيد تنظيم أيام راحة منتظمة. يُنصح بتناول وجبات مجزأة ومتكررة.
المنتجات الموصى بها:
- المرق الضعيف (يفضل مرق السمك أو الخضار)؛
- اللحوم الخالية من الدهون واللحوم الباردة والأطباق الصب؛
- منتجات الألبان (الكفير، الريازينكا، الجبن الصلب، الجبن القريش، الزبادي الطبيعي)؛
- الأسماك (يفضل الأسماك البحرية)؛
- خبز الحبوب الكاملة والنخالة؛
- الخضروات بجميع أشكالها؛
- المكسرات والبذور؛
- أي فاكهة؛
- كومبوت، شاي، كيسل، قطع صغيرة، ماء بدون غاز.
يجب الحد من استهلاك المرق الغني، واللحوم الدهنية وشحم الخنزير، واللحوم المدخنة والأطعمة الجاهزة، والأحشاء والنقانق، واللحوم الحمراء، والمخبوزات، والكحول والقهوة القوية، والتوابل والبهارات الحارة.
الوقاية
يجب أن يكون أي حمل معتدلاً، ولكن وجوده ضروري: لتطبيع الوزن، وتحسين الدورة الدموية، وتقوية مشد العضلات. قد يكون نمط الحياة الخامل، بالإضافة إلى النشاط البدني المفرط، سبباً في الإصابة بهشاشة العظام في الكتف.
من المهم أن نكون حذرين سواء في المنزل أو في العمل، وتجنب التحميل الزائد على المفاصل أو الإصابة أو وضع اليد بشكل غير صحيح أثناء العمل أو ممارسة الرياضة.
ينبغي للمبتدئين دائمًا أن يقوموا بأولى تمارينهم الرياضية تحت إشراف مدرب أو طبيب.
بالإضافة إلى ذلك، من الضروري مراجعة عاداتك الغذائية وتعديلها. للوقاية من هشاشة العظام، يُنصح باستبعاد اللحوم الحمراء والدهون الحيوانية من النظام الغذائي. يُنصح بأن تتضمن قائمة الطعام بانتظام المأكولات البحرية ومنتجات الألبان والأسماك والأعشاب والمكسرات والفواكه والخضراوات، بالإضافة إلى الجيلاتين (على شكل جيلي ولحوم باردة، إلخ). كما ينصح الأخصائيون بزيادة كمية السوائل المتناولة يوميًا، حتى 2-2.5 لتر.
من الضروري الامتناع عن تناول المشروبات الكحولية.
وتشمل التوصيات الأخرى للوقاية من هشاشة العظام ما يلي:
- حماية مفاصل الكتف من انخفاض حرارة الجسم؛
- للتحكم في وزن جسمك؛
- اتبع نمط حياة صحي، واتبع جدولًا للراحة والنوم، وتجنب التوتر.
توقعات
عادةً ما يكون للفصال العظمي في مفصل الكتف مسار طويل، مع تفاقم تدريجي لا رجعة فيه للصورة السريرية. ونظرًا لبطء تطور المرض، تبقى القدرة على العمل قائمة لفترة طويلة.
الحالات الشديدة من المرض مصحوبة بتدمير كامل للمفصل: يتشكل تيبس المفصل أو التهاب المفصل الجديد مع حركة غير طبيعية.
بشكل عام، قد يُسبب الفصال العظمي في مفصل الكتف إعاقة للمريض. مع الاستخدام المبكر للواقيات الغضروفية، غالبًا ما يُمكن تحسين حالة المرضى، ويعود ذلك أساسًا إلى إبطاء تطور استجابة المرض. تُساهم الأدوية بمختلف أشكالها في فعالية العلاج حتى في الحالات العامة من الفصال العظمي.

