
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
لمفومة الخلايا التائية: لمفومة الخلايا التائية: اللمفومة الطرفية، واللمفومة المناعية الوعائية، واللمفومة اللاهودجكينية واللمفومة الكشمية
خبير طبي في المقال
آخر مراجعة: 04.07.2025
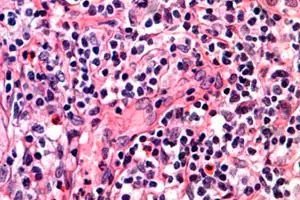
يُعتبر السرطان من أخطر الأمراض البشرية. وإذا كنتَ تُدرك أن العديد من الأمراض المميتة التي أودت بحياة الكثيرين تُخفي وراء تشخيصاتٍ مُريعة، فستُثير اهتمامك حتمًا لتجنب مصيرٍ مماثل. لنأخذ، على سبيل المثال، أحد أخطر أنواع سرطان الدم، الذي يُصيب الجهاز اللمفاوي والجلد، ويُسمى ليمفوما الخلايا التائية. بسبب هذا المرض، لا يعيش العديد من كبار السن ليحصلوا على معاشهم التقاعدي الذي طال انتظاره، أو ينعموا به لفترةٍ قصيرة. مع ذلك، وبصراحة، لا ينبغي إدراج كبار السن فقط ضمن فئة خطر الإصابة بهذا المرض.
علم الأوبئة
فيما يتعلق بإحصائيات الأورام اللمفاوية، يحتل ورم الخلايا التائية اللمفاوي مكانة بارزة بين أمراض الدم السرطانية التي تُلاحظ لدى كبار السن. ومع ذلك، لا يُمكن اعتباره مرضًا يصيب كبار السن، إذ سُجِّلت حالات متكررة منه حتى لدى الأطفال والمراهقين. في الوقت نفسه، يُعدّ الرجال أكثر عُرضةً للإصابة به من النساء.
تشير طبيعة المرض الموجّهة للبشرة إلى أن المرض يتركز بشكل رئيسي في الجلد وأغشية الأعضاء والعقد اللمفاوية القريبة منها. ويُعتبر الشكل الأكثر شيوعًا للمرض هو لمفوما الخلايا التائية الجلدية، وخاصةً الفطار الفطري.
 [ 1 ]، [ 2 ]، [ 3 ]، [ 4 ]، [ 5 ]، [ 6 ]، [ 7 ]، [ 8 ]، [ 9 ]
[ 1 ]، [ 2 ]، [ 3 ]، [ 4 ]، [ 5 ]، [ 6 ]، [ 7 ]، [ 8 ]، [ 9 ]
الأسباب لمفومة الخلايا التائية اللمفاوية
الليمفوما هي تكوّن ورمي يتكون من خلايا مُعدّلة في الجهاز الليمفاوي. في حالة ليمفوما الخلايا التائية، تكون الخلايا التائية (الخلايا الليمفاوية التائية) هي المُشاركة في العملية المرضية، حيث تنمو في الغدة الزعترية من الخلايا اللمفاوية السابقة للخلايا الموجودة في نخاع العظم الأحمر، ثم تهاجر منها إلى الغدة الزعترية.
الخلايا الليمفاوية التائية عاملٌ يُوفر الاستجابة المناعية للجسم لمختلف التأثيرات الخارجية، ويُنظّم العمليات التي تحدث داخله. وبالتالي، فإن أي عملية التهابية في الجسم تُؤدي إلى إعادة توزيع الخلايا الليمفاوية التائية، التي تتراكم بالقرب من الآفة على طول مجرى الليمف. بعد توقف الالتهاب، تستعيد العقد الليمفاوية حجمها ومرونتها الأصليين. وللأسف، لا يحدث هذا دائمًا.
لم يتوصل العلماء بعد إلى إجابة شافية على سؤال أسباب التراكم غير المنضبط للخلايا الليمفاوية في نقطة واحدة دون سبب واضح، وما الذي يسبب طفرة خلايا الجهاز الليمفاوي، التي تبدأ بالانقسام (التكاثر) بكثافة، مما يؤدي إلى نمو أنسجة غير مرغوب فيه داخل الجسم. يؤدي تكاثر الخلايا غير المنضبط إلى زيادة حجم العقد الليمفاوية والأعضاء التي تُغذّى بالخلايا الليمفاوية التائية المتحولة. كل هذا يُسبب اضطرابات خطيرة في وظائف الأعضاء والغدد، مما قد يؤدي إلى وفاة المريض.
يميل معظم العلماء إلى الاعتقاد بأن سرطان الغدد الليمفاوية التائية ناتج عن سرطان دم غير محدد. يتميز سرطان الدم بظهور خلايا معدلة تتكون من خلايا الدم البيضاء غير الناضجة في نخاع العظم، وهي أسلاف خلايا الدم. في سرطان الدم التائي، تُلاحظ طفرات في الخلايا الليمفاوية والبروتيموسايت، أسلاف الخلايا الليمفاوية التائية.
يمكن لهذه النُسخ الخبيثة من نخاع العظم الأحمر أن تدخل أيضًا إلى الغدة الزعترية، ومنها، على شكل خلايا ليمفاوية تائية متحولة معرضة للتكاثر غير المنضبط، إلى الجهاز الليمفاوي. وهكذا، يُصبح سرطان الدم التائي من النوع الأول (المعروف أيضًا باسم فيروس HTLV 1 - فيروس الخلايا الليمفاوية التائية البشرية 1)، الذي ينتمي إلى عائلة الفيروسات القهقرية، السبب الأكثر احتمالًا لتطور سرطان الغدد الليمفاوية التائية.
مع ذلك، لا تُفسر هذه النظرية تحول الخلايا اللمفاوية التائية الناضجة إلى خلايا خبيثة، والتي لم تكن مُمْرِضة في البداية. اتضح أنها تأثرت سلبًا بعوامل أخرى غير فيروس HTLV 1، مما أدى إلى حدوث طفرات.
إحدى نظريات تكوّن ليمفوما الخلايا التائية هي فرضية التأثير السلبي لبعض الفيروسات (مثل فيروسات الهربس من النوعين السادس والرابع، وفيروس التهاب الكبد، وفيروس نقص المناعة البشرية) على جودة الخلايا الليمفاوية. تُوجد هذه الفيروسات بكثرة لدى مرضى سرطان الدم، مما يعني أنه لا يمكن استبعاد تأثيرها.
بما أن إنتاج الخلايا الليمفاوية التائية يتحكم فيه الجهاز المناعي، فإن أي خلل في عمله قد يؤدي إلى زيادة إنتاجها من خلايا نخاع العظم التي لا تنضج، وزيادة احتمالية حدوث طفرة كروموسومية فيها. كما أن ضعف استجابة الجهاز المناعي للمهيجات قد يتجلى في تراكم نسخ الخلايا الليمفاوية سريعة الانقسام في الطبقات الظهارية للجلد، مما يؤدي إلى تكوين خراجات دقيقة، وهو ما يُلاحظ في ليمفوما الخلايا التائية الجلدية.
بالتزامن مع تكاثر الخلايا الليمفاوية، يحدث انخفاض في نشاط الخلايا التي توفر الحماية المضادة للأورام.
الخلايا الليمفاوية وبعض الخلايا الأخرى في الجسم قادرة على إنتاج جزيئات معلومات خاصة تُسمى السيتوكينات. هذه الجزيئات، حسب نوعها، تضمن التفاعل بين الخلايا، وتحدد عمرها، وتحفز أو تثبط نمو الخلايا وانقسامها ونشاطها وموتها (الموت الخلوي المبرمج). كما أنها تضمن العمل المنسق للغدد المناعية والعصبية والصماء. من بين السيتوكينات، هناك جزيئات تُثبط العمليات الالتهابية والأورام، وأخرى تُنظم الاستجابة المناعية. قد يؤدي انخفاض نشاط هذه الجزيئات إلى تكوّن الأورام.
عوامل الخطر
تشمل عوامل الخطر للإصابة بسرطان الغدد الليمفاوية الخلوية التائية ما يلي:
- العمليات الالتهابية في الجسم والتي تسبب رد فعل مماثل من الجهاز المناعي وتؤدي إلى تراكم الخلايا الليمفاوية في المنطقة المصابة.
- وجود عدوى فيروسية في الجسم (فيروسات الهربس من النوع 1 و 4 و 8، فيروسات التهاب الكبد B و C، الفيروس الليمفاوي، عدوى فيروس نقص المناعة البشرية وحتى بكتيريا الحلزونية).
- ضعف أداء الجهاز المناعي نتيجةً لطفرات وتغيرات هيكلية سابقة. نتحدث هنا عن أمراض المناعة الذاتية، وإدخال مثبطات المناعة إلى الجسم، مما يُضعف وظائفه.
- التلامس مع المواد المسرطنة لفترة طويلة.
- الاستعداد الوراثي وحالات نقص المناعة الخلقية.
- التعرض الطويل الأمد للإشعاع المؤين والأشعة فوق البنفسجية، وبعض المواد الكيميائية التي تسبب طفرات الخلايا الليمفاوية.
- مسار مزمن لأنواع مختلفة من الأمراض الجلدية (الصدفية، التهاب الجلد التأتبي، إلخ)، مما يؤدي إلى تواجد طويل الأمد للخلايا الليمفاوية في المنطقة المصابة، مما يُضعف المناعة ويؤدي إلى تكاثر الخلايا الخبيثة في المنطقة المصابة. هذا قد يؤدي إلى تكوّن أورام خبيثة على الجلد.
- تقدم السن.
في أغلب الأحيان، لا ينشأ تطور المرض عن سبب واحد، بل نتيجة تضافر عدة عوامل. ولعل هذا هو سبب ملاحظة مظاهر محددة للمرض بشكل رئيسي في مرحلة البلوغ، بعد أن يكون الجسم قد تأثر سلبًا بعوامل متعددة لفترة طويلة.
 [ 13 ]، [ 14 ]، [ 15 ]، [ 16 ]، [ 17 ]، [ 18 ]، [ 19 ]، [ 20 ]
[ 13 ]، [ 14 ]، [ 15 ]، [ 16 ]، [ 17 ]، [ 18 ]، [ 19 ]، [ 20 ]
الأعراض لمفومة الخلايا التائية اللمفاوية
عند الحديث عن أعراض المرض، من المهم فهم أن تنوع أنواع ليمفوما الخلايا التائية يؤثر على الصورة السريرية للمرض في كل حالة على حدة. ومع ذلك، هناك بعض العلامات المشتركة التي تميز العديد من الأمراض السرطانية.
تعتبر العلامات الأولى لتطور المرض، وإن كانت غير محددة، هي:
- فقدان الشهية بدون سبب، واضطراب في عملية الهضم،
- فقدان الوزن، على الرغم من أن كمية ومحتوى السعرات الحرارية في الطعام لم تخضع لتغييرات كبيرة،
- ضعف مزمن، انخفاض الأداء،
- اللامبالاة تجاه ما يحدث حولنا،
- زيادة رد الفعل تجاه عوامل التوتر،
- زيادة التعرق (فرط التعرق)، وخاصة في الليل،
- درجة حرارة مرتفعة قليلاً وثابتة (قراءات درجة الحرارة دون الحمى تتراوح بين 37-37.5 درجة)،
- الإمساك المزمن، إذا كان الورم موضعيًا في منطقة الحوض،
تشمل الأعراض المحددة لسرطان الغدد الليمفاوية الخلوية التائية ما يلي:
- التضخم المستمر وتصلب الغدد الليمفاوية،
- زيادة في حجم الأعضاء الداخلية (غالبًا الكبد والطحال)،
- احمرار وحرقان الجلد، وظهور آفات سريعة النمو على شكل قرح، لويحات، حطاطات،
- تعطيل بنية الأنسجة العظمية (تدميرها).
إستمارات
يمكن أن يتخذ المرض مسارات مختلفة، ولهذا السبب يتم التمييز بين الأشكال التالية من الأمراض:
- شكل حاد.
يتميز هذا المرض بتطور سريع. من ظهور أولى العلامات إلى اكتمال جميع الأعراض، لا يمر أكثر من أسبوعين. يُلاحظ هذا المسار للمرض لدى أكثر من نصف المرضى المُشخَّصين بسرطان الغدد الليمفاوية التائية.
عادةً ما يكون تضخم الغدد الليمفاوية غائبًا في هذا النوع من الأمراض. تحدث الوفاة خلال ستة أشهر من بداية المرض نتيجةً لمضاعفات مثل الالتهاب الرئوي، والتهاب الجلد المصاب، وهشاشة العظام نتيجةً لتسمم الجسم بنواتج التسوس، وانخفاض المناعة، والتهاب السحايا مع اضطرابات نفسية، وغيرها.
- شكل لمفي.
مشابه لما ذُكر سابقًا في الصورة السريرية. ومع ذلك، من أعراض المرض تضخم الغدد الليمفاوية. يُلاحظ هذا المسار المرضي لدى خُمس المرضى.
- شكل مزمن.
تستغرق الصورة السريرية وقتًا أطول لتكتمل وتكون أقل وضوحًا. لا تتأثر الأجهزة العصبية والهضمية والهيكلية إلا في حال اشتداد المرض. يعيش المرضى مع المرض لمدة عامين تقريبًا.
- شكل مشتعل.
أندر أشكال هذا المرض، إذ يصيب 5 مرضى من أصل 100. يُلاحظ وجود عدد قليل من الخلايا الليمفاوية التائية المتحولة، ويحدث تكاثرها ببطء أكثر من أشكال الأورام الليمفاوية الأخرى. ومع ذلك، تظهر أعراض تلف الجلد والرئتين. يبلغ متوسط العمر المتوقع للمرضى حوالي 5 سنوات.
سنتحدث بمزيد من التفصيل عن مظاهر سرطان الغدد الليمفاوية الخلوية التائية، مع دراسة أنواع مختلفة من الأمراض وخصائص مسارها.
نظرًا لأن الأورام اللمفاوية الخلوية التائية يمكن أن تختلف ليس فقط في موقع العملية المرضية، ولكن أيضًا في المظاهر الخارجية وآلية التكوين، فمن المعتاد تصنيفها إلى الأنواع التالية:
يُعتقد أن سبب ظهور مثل هذه الأورام هو طفرات الخلايا الليمفاوية التائية الناضجة تحت تأثير العوامل غير المواتية (الفيروسات والإشعاع والحروق)، ونتيجة لذلك تكتسب القدرة على التكاثر بنشاط وتكوين مجموعات من النسخ المتحولة في الطبقة البشرة.
الصورة السريرية: ظهور طفح جلدي متنوع (لويحات، بثور، بقع، حطاطات، الخ).
يحدث المرض عادةً على ثلاث مراحل. في بداية المرض، يلاحظ المرضى ظهور بقع تشبه الأكزيما، تبدأ بالحكة والتقشير، ثم تظهر مكانها تكوينات تشبه اللويحات، تنمو تدريجيًا وترتفع فوق سطح الجسم. بعد ذلك، تنضم الخلايا المتحولة المنتشرة في الجهاز الليمفاوي إلى الخلايا الليمفاوية "الخاطئة" في الجلد، وينتشر السرطان، مما يؤدي إلى وفاة المريض في غضون سنتين إلى خمس سنوات.
- سرطان الغدد الليمفاوية في الخلايا التائية الطرفية.
يشمل هذا المفهوم جميع عناصر الورم التي تُشكّلها الخلايا الليمفاوية التائية أو القاتلة الطبيعية (عناصر مضادة للالتهابات وقاتلة طبيعية تُوفّر تأثيرًا مضادًا للأورام). لا تشارك في هذه العملية سوى الخلايا الناضجة المُعرّضة للتكاثر المفرط. يمكن أن تتشكّل هذه الأورام الليمفاوية في العقد الليمفاوية والأعضاء الداخلية القريبة منها. وهي تؤثر على جودة الدم، وحالة الجلد، ونخاع العظم، وتؤدي إلى تدمير أنسجة العظام.
الصورة السريرية: تضخم الغدد الليمفاوية في الرقبة، والفخذ، والإبطين. يتميز هذا النوع من الأمراض بأعراض غير محددة للمرض المذكور أعلاه، بالإضافة إلى بعض المظاهر غير المريحة المرتبطة بتضخم الأعضاء (عادةً الكبد والطحال). يلاحظ المرضى ظهور صعوبات في التنفس، وسعال متكرر بلا سبب، وثقل في المعدة.
نادرًا ما يُشخّص الأطباء "الورم اللمفاوي المحيطي" إذا لم يتمكنوا من تصنيف المرض كنوع محدد. يتميز الورم اللمفاوي المحيطي بمسار حاد (عدواني) مع تكوّن نقائل إلى أعضاء أخرى.
- سرطان الغدد الليمفاوية التائية المناعي الوعائي.
السمة المميزة له هي تكوّن أختام في العقد الليمفاوية مع ارتشاح على شكل خلايا مناعية وخلايا بلازمية. في هذه الحالة، تُمحى بنية العقدة الليمفاوية، ولكن يتشكل حولها عدد كبير من الأوعية الدموية المرضية، مما يُحفز ظهور أمراض جديدة.
يتميز المرض بمسار حاد. يبدأ فورًا بتضخم مجموعات مختلفة من الغدد الليمفاوية والكبد والطحال، مع ظهور طفح جلدي على الجسم وأعراض أخرى للسرطان. يمكن العثور على خلايا البلازما في الدم.
- سرطان الغدد الليمفاوية التائية، والذي يشبه سرطان الدم الليمفاوي التائي الحاد في مساره.
الخلايا الليمفاوية التائية ذات البنية غير المنتظمة تشارك في عملية نمو الورم. ليس لديها وقت للنضج، ولذلك تكون نواتها غير مكتملة، فتبدأ بالانقسام بسرعة، مُشكلةً نفس البنية غير المنتظمة.
هذا مرض نادر إلى حد ما وله تشخيص جيد إلى حد ما إذا تم اكتشاف المرض قبل أن يؤثر على نظام نخاع العظم.
عادة ما تمر الأورام اللمفاوية الخلوية التائية من مختلف الأنواع بأربع مراحل في تطورها:
- في المرحلة الأولى من المرض، يتم ملاحظة زيادة في عقدة ليمفاوية واحدة أو عقد ليمفاوية من مجموعة واحدة فقط.
- المرحلة الثانية تتميز بزيادة عدد الغدد الليمفاوية من مجموعات مختلفة تقع على جانب واحد من الحجاب الحاجز.
- المرحلة الثالثة من المرض تشير إلى تضخم الغدد الليمفاوية على جانبي الحجاب الحاجز، مما يدل على انتشار العملية الخبيثة.
- المرحلة الرابعة هي انتشار النقائل. لا يقتصر تأثير السرطان على الجهاز اللمفاوي والجلد فحسب، بل يمتد أيضًا إلى الأعضاء الداخلية (الكلى، الرئتين، الكبد، الجهاز الهضمي، نخاع العظم، إلخ).
لذا، كلما كُشف عن الورم الليمفاوي مبكرًا، زادت فرص الشخص في التعافي منه. في المرحلة الرابعة، تنخفض هذه الفرص تقريبًا إلى الصفر.
ليمفوما الخلايا التائية المنصفية
للأسف، يميل عدد حالات السرطان إلى الارتفاع. ففي كل عام، تمتلئ عيادات الأورام بعدد متزايد من المرضى، ومن بينهم النسبة الأكبر ممن شُخِّصت إصابتهم بسرطان الغدد الليمفاوية التائية في المنصف.
بالنسبة لأولئك الذين ليسوا على دراية كاملة بالمصطلحات الطبية وعلم التشريح البشري، سنشرح أن المنصف ليس أحد الأعضاء، بل هو المنطقة الواقعة بين القص والعمود الفقري، حيث توجد جميع أعضاء الصدر (المريء والشعب الهوائية والرئتين والقلب والغدة الزعترية والجنب والعديد من الأعصاب والأوعية الدموية).
إذا أدى الانقسام غير المنضبط للخلايا الليمفاوية التائية إلى ظهور ورم في أحد أعضاء الصدر، يُطلق عليه اسم ليمفوما المنصف. يكمن خطورته في إمكانية انتشاره بسرعة إلى أعضاء أخرى. ففي النهاية، تتحرك الخلايا السرطانية بسهولة عبر الجهاز الليمفاوي، مخترقةً أعضاءً مختلفة (بما فيها تلك المصابة بالمرض) على الأقل ضمن مجموعة واحدة من العقد الليمفاوية وما بعدها.
أعراض ورم الغدد الليمفاوية المنصفية نموذجية عمومًا لجميع الأمراض السرطانية (ضعف، غثيان، فقدان الوزن، ضيق في التنفس، إلخ). من الأعراض المحددة التي تشير إلى موقع العملية المرضية تضخم الغدد الليمفاوية في الصدر وما حوله (الرقبة، الإبطين، الفخذ، البطن). المهم هو أنه عند الضغط على الغدد الليمفاوية المتورمة، لا يشعر المريض بألم، مما يدل على وجود عملية التهابية، بل ورم خبيث فيها.
خلال مسارها، تمر الغدد الليمفاوية التائية في المنصف بخمس مراحل وليس أربع مراحل:
- ظهور عدة بقع مشبوهة على الجلد
- يزداد عدد الآفات الجلدية، لكن الغدد الليمفاوية تبقى دون تغيير
- يظهر تورم في منطقة البقع،
- تبدأ البقع بالالتهاب والتحول إلى اللون الأحمر،
- وتنتشر هذه العملية إلى الداخل إلى أعضاء منطقة المنصف.
يتم تشخيص سرطان الغدد الليمفاوية التائية في المنصف في أغلب الأحيان عند الأشخاص في منتصف العمر وكبار السن، وفي الفئة الأخيرة يكون أكثر شدة، وينتشر بسرعة في جميع أنحاء الجسم.
 [ 21 ]، [ 22 ]، [ 23 ]، [ 24 ]، [ 25 ]، [ 26 ]، [ 27 ]
[ 21 ]، [ 22 ]، [ 23 ]، [ 24 ]، [ 25 ]، [ 26 ]، [ 27 ]
تنوع الأورام اللمفاوية الخلوية التائية الجلدية
تكمن خصوصية هذا النوع من الأورام اللمفاوية في أن تكاثر الخلايا غير المنضبط لا ينشأ في العقد اللمفاوية والأعضاء، بل في الجلد، حيث تنتشر العملية إلى الجسم. من بين الأورام اللمفاوية الجلدية ذات الخلايا التائية، قد توجد أنواع فرعية سريعة النمو (عدوانية) وأنواع ذات مسار بطيء.
يصنف الأطباء ما يلي على أنه أورام لمفاوية عدوانية تنتشر بسرعة إلى أعضاء وغدد أخرى:
- متلازمة سيزاري، وهي حالة مرضية ترتفع فيها مستويات الخلايا الحمضية في الدم. في هذه الحالة، لا بد من وجود ثلاثة أعراض: احمرار الجلد (احمرار الجلد مع تقشير صفائحي، وطفح جلدي أحمر واسع)، وتضخم الغدد الليمفاوية (تضخم الغدد الليمفاوية)، ووجود خلايا محددة ذات نوى مطوية في الدم، والتي تُكتشف أثناء الفحوصات المخبرية والخزعة.
- سرطان الدم الليمفاوي الخلوي التائي لدى البالغين هو ورم جلدي يسببه الفيروس الرجعي HTLV-1. الأعراض: آفات جلدية وعقد لمفاوية، تضخم الكبد والطحال (تضخم الكبد والطحال)، ارتشاف كامل وغير معوض لأنسجة العظام بسبب النقائل (انحلال العظم).
- لمفوما الخلايا التائية خارج العقد اللمفاوية الأنفية (الشبكية متعددة الأشكال). تتطور من كريات دم بيضاء تائية شبيهة بالخلايا القاتلة الطبيعية ذات شكل غير منتظم. تُصيب الجلد، والجهاز التنفسي العلوي (الشعب الهوائية، والقصبة الهوائية، والرئتين)، والجهاز الهضمي، وهياكل منتصف الجمجمة في منطقة الوجه (الحنك، والأنف، وبعض أجزاء الجهاز العصبي المركزي). تُلاحظ آفات جلدية على شكل أختام (لويحات) بلون بني مزرق في المرحلة الثالثة من المرض.
- لمفوما الخلايا التائية الطرفية غير المحددة في الجلد. تتميز بظهور آفات في طبقات البشرة وتضخم الغدد الليمفاوية، وقد تنتشر لاحقًا إلى أعماق الجسم.
- لمفوما الخلايا التائية CD8+ الجلدية العدوانية الأولية. تتكون عناصر متعددة الأشكال (عقيدات، لويحات، بقع) على الجلد، وغالبًا ما تكون مصحوبة بتقرحات في المنتصف. يمكن أن يوجد هذا التسلل أيضًا في الرئتين، والخصيتين عند الرجال، والأغشية المخاطية، والجهاز العصبي المركزي.
- لمفوما الخلايا التائية الجلدية γ/δ، حيث تظهر عقيدات وأورام نخرية بشكل رئيسي على الأطراف، وأحيانًا على الأغشية المخاطية. نادرًا ما يُصاب نخاع العظم والعقد اللمفاوية والطحال.
هذه قائمة غير كاملة بالأورام اللمفاوية سريعة النمو، حيث لا يتجاوز متوسط عمر المرضى عامين. يُعدّ النمو السريع أكثر شيوعًا في الأورام اللمفاوية الطرفية. ويرجع ذلك على الأرجح إلى أن حركة اللمف تتجه من المحيط إلى المركز، مما يعني أن الكريات البيضاء "المريضة" تنتقل بسرعة إلى مختلف الأعضاء الداخلية، حيث يمكنها الاستقرار والتكاثر بسرعة.
يتم ملاحظة التقدم البطيء للعملية في مثل هذه الأمراض:
- الفطار الفطراني، الذي لا يربطه الكثير من المرضى بورم سرطاني نظرًا لتشابهه مع بعض الأمراض الجلدية. أعراضه: ظهور لويحات جلدية بأشكال وأحجام مختلفة (مغطاة أحيانًا بقشور وحكة، تشبه الصدفية)، تزداد حجمها تدريجيًا وتتحول إلى ورم. بالإضافة إلى ذلك، هناك تورم في الجلد، وتضخم في الغدد الليمفاوية (تضخم الغدد الليمفاوية)، وسماكة في جلد راحتي اليدين وباطن القدمين (فرط التقرن)، وتساقط الشعر، وتلف الأظافر، وتورم الجفون وانعكاسها، وتضخم الكبد والطحال.
- لمفوما الخلايا التائية اللاهوائية الأولية، وهي أحد الأنواع الفرعية لهذا المرض، وتُعرف عمومًا باسم "لمفوما الخلايا الكبيرة". تتميز بظهور عقيدات حمراء أرجوانية بأحجام مختلفة (1-10 سم) على الجلد. قد تكون هذه الطفح الجلدي مفردة، ولكن ظهور عدد كبير من العقيدات أمر شائع أيضًا.
- لمفوما الخلايا التائية الشبيهة بالتهاب النسيج الضام تحت الجلد. تبدأ عملية الورم في النسيج تحت الجلد. الأعراض: زيادة في عدد الخلايا الحمضية في الدم، حكة وطفح جلدي، حمى مستمرة، تضخم الكبد والطحال، تضخم الغدد الليمفاوية، يرقان، متلازمة الوذمة، فقدان الوزن.
- لمفوما الخلايا التائية متعددة الأشكال الجلدية الأولية CD4+. يتكون التسلل من خلايا صغيرة وكبيرة. يمكن رؤية آفات لويحية وعقيدية على الوجه والرقبة والجزء العلوي من الجذع.
تسمح لك هذه وبعض الأنواع الفرعية الأخرى من سرطان الغدد الليمفاوية الخلوية التائية الجلدية بالعيش مع المرض لمدة 5 سنوات أو أكثر.
المضاعفات والنتائج
أما بالنسبة لأورام الخلايا التائية، المصنفة كأورام لمفاوية خبيثة غير هودجكينية، فليس المرض بحد ذاته هو المخيف، بل مضاعفاته. في المراحل المبكرة، يصيب ليمفوما الخلايا التائية الجلد والجهاز اللمفاوي فقط، ويتجلى ذلك بانزعاج طفيف. لكن زيادة حجم الورم وانتشاره إلى أعضاء أخرى يُعطلان وظائف الجسم بالكامل تدريجيًا، مما يؤدي إلى وفاة المرضى.
يمكن لتضخم العقدة الليمفاوية بشكل كبير أن يضغط على الوريد الأجوف العلوي، الذي يغذي القلب والمريء والجهاز الهضمي والجهاز التنفسي والجهاز البولي والجهاز الصفراوي، مما يحد من حركة السوائل والهواء والغذاء عبرها. يؤدي ضغط النخاع الشوكي إلى ألم وضعف حساسية الأطراف، مما يؤثر على نشاطها.
يمكن أن تنتشر الخلايا السرطانية عبر الجهاز الليمفاوي إلى العظام، والدماغ، والنخاع الشوكي، والعظام، والكبد، وأعضاء أخرى، عن طريق غسلها بالليمف الذي يمر عبر إحدى مجموعات العقد الليمفاوية. ويزيد الورم من حجم العضو، فيقلل من حجمه الداخلي أو يُدمر بنيته، مما يؤثر بالضرورة على وظائفه.
يؤدي انهيار عدد كبير من خلايا الورم إلى تسمم الجسم مع ارتفاع درجة الحرارة والضعف واختلال وظيفة المفاصل بسبب تراكم حمض البوليك فيها (المتكون نتيجة تحلل نواة الخلية).
يحدث أي مرض أورام في ظل انخفاض عام في المناعة، مما يسمح لأنواع مختلفة من العدوى (بكتيريا، فيروسات، فطريات) باختراق الجسم بسهولة. وبالتالي، قد يتفاقم مرض الليمفوما بسبب الأمراض المُعدية.
تعتمد عواقب الأورام اللمفاوية الخلوية التائية على درجة خباثة العملية، ومعدل انتشارها، ودقة التشخيص، وسرعة العلاج.
 [ 32 ]، [ 33 ]، [ 34 ] ، [ 35 ] ، [ 36 ]، [37 ]، [ 38 ]، [ 39 ]، [ 40 ]، [ 41 ]، [ 42 ]
[ 32 ]، [ 33 ]، [ 34 ] ، [ 35 ] ، [ 36 ]، [37 ]، [ 38 ]، [ 39 ]، [ 40 ]، [ 41 ]، [ 42 ]
التشخيص لمفومة الخلايا التائية اللمفاوية
على الرغم من التشابه بين أنواع عديدة من ليمفوما الخلايا التائية، إلا أن خصائص تطورها وأساليب علاجها قد تختلف. هذا يعني أن على الطبيب أن يُشخص المرض بدقة بالغة لتحديد نوعه ومرحلة تطوره بدقة، ووضع استراتيجية لمكافحته.
يبدأ تشخيص ليمفوما الخلايا التائية، كالمعتاد، بفحص طبيب الأورام. من المهم جدًا إخبار الطبيب بجميع الأعراض ووقت ظهورها. هذا ضروري لتحديد مرحلة المرض وتوقعاته بدقة. كما تجدر الإشارة إلى وجود حالات أورام في العائلة.
خلال الموعد، يفحص الطبيب الغدد الليمفاوية المتضخمة ويحدد درجة الألم. في حالات السرطان، تكون الغدد الليمفاوية غير مؤلمة.
يُحال المريض بعد ذلك لإجراء فحوصات. في البداية، يُحال لإجراء فحص دم (عام وكيميائي حيوي) وفحص بول، للكشف عن أي التهابات في الجسم، وتغيرات في تركيز مكونات الدم المختلفة (مثل زيادة الخلايا الحمضية)، ووجود مكونات غريبة أو معدلة، ومواد سامة.
بالإضافة إلى ذلك، يُجرى فحص دم مناعي. إذا أظهر هذا التحليل انخفاضًا في مستوى IgG، فهناك احتمال كبير لوجود ورم خبيث في الجهاز الليمفاوي. يمكن أن يكشف فحص الدم للأجسام المضادة عن وجود فيروسات في الجسم قد تُحفز تطور الورم الليمفاوي.
كخيار، يمكنك الخضوع في العيادات الخاصة لدراسة جينية جزيئية شاملة، والتي تشمل اختبارات الدم والبول، وتحليل تفاعل البوليميراز المتسلسل، واختبار الهرمونات، والعدوى، والفيروسات، وما إلى ذلك، أو حتى أفضل من ذلك، فحص سرطان الجسم.
بعد ذلك، في حالة وجود أمراض جلدية، تُؤخذ عينة من المنطقة المصابة، وفي حالة تضخم الغدد الليمفاوية أو الاشتباه في تلف الأعضاء الداخلية، تُجرى خزعة وخزعية. تُرسل العينة المُحصّلة للتحليل الخلوي.
تشمل التشخيصات الآلية لسرطان الغدد الليمفاوية الخلوية التائية ما يلي:
- الأشعة السينية،
- التصوير بالرنين المغناطيسي والكمبيوتر، والذي يسمح برؤية حالة الجسم من الداخل من زوايا مختلفة.
- الموجات فوق الصوتية لتجويف البطن للكشف عن الاشتباه في الإصابة بسرطان الغدد الليمفاوية المنصفية.
- التصوير الومضاني للكشف عن النقائل وآفات أنسجة العظام.
- التصوير المقطعي المحوري بالكمبيوتر.
اعتمادًا على نوع سرطان الغدد الليمفاوية الخلوية التائية ومرحلته، يختار طبيب الأورام طرق التشخيص الأكثر ملاءمة للمرض.
تشخيص متباين
يُعدّ التشخيص التفريقي نقطةً مهمةً في وضع تشخيص دقيق، خاصةً في حالات الأورام اللمفاوية الجلدية، التي تُشبه في كثير من جوانبها الأمراض الجلدية (مثل الأكزيما والصدفية والتهاب الجلد)، والأمراض المصحوبة بتضخم الغدد اللمفاوية. وتُعدّ هذه النقطة الأخيرة بالغة الأهمية، إذ يُمكن أن يكون تضخم الغدد اللمفاوية خبيثًا (في الأورام اللمفاوية) وحميدًا (في العمليات الالتهابية في الجسم).
من الاتصال؟
علاج او معاملة لمفومة الخلايا التائية اللمفاوية
لم يُنظر قط إلى الأمراض السرطانية على أنها سهلة العلاج، لكن ليمفوما الخلايا التائية، رغم خطورتها، ليست سببًا للاستسلام. يعتمد نظام العلاج، وإلى حد كبير، نتيجته على سرعة اتخاذ التدابير المضادة للأورام ونوع مرض الخلايا التائية.
الطرق الرئيسية لمكافحة الأورام الليمفاوية الخبيثة هي:
- العلاج الجهازي بالأدوية الكيميائية التي توقف نمو الورم (العلاج الكيميائي).
- تعريض الورم للإشعاع المؤين (العلاج بحزمة الإلكترونات، وهو الأسلوب الوحيد للعلاج الطبيعي للأورام اللمفاوية الخبيثة).
- تناول الكورتيكوستيرويدات (العلاج المضاد للالتهابات)،
- تناول أدوية تُنشّط عمليات مكافحة الأورام في الجسم (العلاج الحيوي). تُصنع هذه الأدوية مباشرةً من خلايا المريض.
- زراعة نخاع العظم. في هذه الحالة، يُعطى المريض أولًا علاج كيميائي مكثف (علاج استئصال النخاع)، يهدف إلى تدمير الخلايا السرطانية تمامًا وتثبيط جهاز المناعة لتجنب رفض الزرع، ثم يُعطى المريض خلايا جذعية سليمة من متبرع أو من نفسه، تُؤخذ قبل بدء العلاج الكيميائي.
- تناول الأدوية التي تحفز جهاز المناعة والفيتامينات لتعزيز المناعة.
- العلاج الجراحي. يُجرى استئصال الورم جراحيًا فقط في حالة وجود آفات معزولة، خاصةً عند تشخيص نمو الورم في الجهاز الهضمي. لتجنب انتكاس الورم بعد إزالته، يُنصح باستخدام العلاج الكيميائي مع عدة أدوية مضادة للأورام في آن واحد (العلاج الكيميائي المتعدد).
العلاج الجراحي لسرطان الغدد الليمفاوية التائية ليس مُبررًا دائمًا. أولًا، في معظم الحالات، تُكتشف عدة آفات، ويساهم انتقال الخلايا المرضية عبر الجهاز الليمفاوي في الانتشار السريع نسبيًا للمرض إلى أعضاء أخرى (النقائل)، الأمر الذي يتطلب أحيانًا عدة عمليات جراحية، لا عملية واحدة. وإذا اعتبرنا أن السرطان يُضعف الجسم بشكل كبير، فلن يتحمل كل مريض حتى عملية جراحية واحدة، ناهيك عن عدة عمليات جراحية.
بالطبع، قد يختلف أسلوب العلاج تبعًا لمكان وانتشار الحالة. لذلك، لعلاج الشكل الخفيف من الفطار الفطراني (الحمامي)، يُنصح باستخدام الكورتيكوستيرويدات ومستحضرات الإنترفيرون. لا يُوصف العلاج الكيميائي، ولا يُجرى العلاج الإشعاعي.
في حالات أخرى من الأورام اللمفاوية الجلدية التائية، يمكن وصف العلاج الجهازي والموضعي. أما بالنسبة لأمراض سرطان الجلد التائية، فيمكن إجراء العلاج الموضعي باستخدام دواء "فالكلور" على شكل هلام، وهو منتج في الولايات المتحدة الأمريكية. ولكن للأسف، لا يزال هذا الدواء غير متوفر في بلدنا.
المادة الفعالة في الدواء هي ميكلوريثامين. تُستخدم الأدوية التي تحتوي على هذه المادة الفعالة (مثل "إمبيخين") في العلاج الجهازي لأشكال سرطان الجلد الخلوي التائي. كما يمكن استخدام عوامل مضادة للأورام مثل "فينبلاستين"، "فلودارابين"، "داكاربازين"، "كلوربوتين"، "أدرياميسين"، "فينكريستين"، "سيكلوفوسفاميد" وغيرها ضمن العلاج الكيميائي المتعدد.
في حالة أمراض الجلد، يتم أيضًا استخدام المضادات الحيوية المضادة للأورام (على سبيل المثال، روبوميسين)، والكورتيكوستيرويدات (على سبيل المثال، بريدنيزولون، تريامسينولون) والعلاج الضوئي (عادةً علاج PUVA).
في العلاج الحيوي لسرطان الغدد الليمفاوية الخلوية التائية، يمكن استخدام كل من مستحضرات الخلايا المريضة والأجسام المضادة وحيدة النسيلة في شكل ريتوكسان، مابثيرا، كامباث، كامباث، أفاستين، وبيكسار.
يتم علاج عواقب العلاج النخاعي بجرعات عالية باستخدام الأدوية "فيلستيم"، "زارسيو"، "نيوبوماكس"، وغيرها.
يمكن إعطاء الأدوية عن طريق الفم أو الوريد. معظم الأدوية مخصصة للإعطاء بالتنقيط. يجب أن يُجرى العلاج تحت إشراف دقيق من طبيب أورام.
عادةً ما يُجرى العلاج الإشعاعي لورم الغدد اللمفاوية التائية خلال فترة تتراوح بين 21 و40 يومًا. يكون الإشعاع موضعيًا، دون الإضرار بأجزاء أخرى من الجسم. ويُحدد أخصائي الأشعة مدة وجرعة الإشعاع بناءً على موقع الورم ومرحلة تطوره.
في المراحل الأولية من المرض، يمكن وصف العلاج الإشعاعي كطريقة علاج مستقلة، ثم يتم استخدامه بالاشتراك مع العلاج الكيميائي.
في الحالات المُبكرة من سرطان الغدد الليمفاوية التائية، لا يُسارع الأطباء إلى وصف العلاج المُحافظ، بل يتبعون نهجًا مُتحفظًا. يُراقب طبيب الأورام المريض بانتظام، وفي حالة تفاقم الحالة، يُوصف له علاج فعال يُناسب نوع المرض.
أدوية لعلاج سرطان الغدد الليمفاوية التائية
تجدر الإشارة إلى أن علاج السرطان، مهما كان سببه، مسألة بالغة الأهمية، ويجب أن يتولى أمرها متخصصون. يُحدد الطبيب المختص أنواع الأدوية الفعالة لكل مرض، ونظام العلاج المناسب. ولا ينصح الأطباء بتاتًا بوصف العلاج لنفسك.
تتوفر اليوم أدويةٌ كثيرةٌ لعلاج أمراض الأورام. وعند الحديث عن فعاليتها، تجدر الإشارة إلى أن بدء العلاج في الوقت المناسب يُعطي نتائج إيجابية في معظم الحالات. من الواضح أن المراحل المتقدمة من السرطان تتجاوز حتى العلاج الكيميائي. إضافةً إلى ذلك، لكل كائن حي خصائصه الخاصة، وما يُخفف الألم لدى مريضٍ ما قد لا يُنقذ حياة مريضٍ آخر دائمًا.
دعونا نلقي نظرة على بعض الأدوية التي يستخدمها الأطباء لعلاج سرطان الغدد الليمفاوية الخلوية التائية من أصول مختلفة.
"Embikhin" هو دواء مضاد للخلايا المؤلكلة، يهدف تأثيره إلى تدمير البنية الخلوية لاستنساخ الخلايا الليمفاوية التائية ذات الطفرات الجينية.
يتم إعطاء الدواء عن طريق الوريد وفقًا لأحد المخططين:
- صُممت طريقة الصدمة لدورة علاج كيميائي مدتها أربعة أيام. يُعطى المريض الدواء مرة واحدة يوميًا بجرعة 0.1 ملغ لكل كيلوغرام من وزنه. أحيانًا يُوصف الدواء بجرعة كاملة مرة واحدة.
- الطريقة الجزئية. يُعطى الدواء ثلاث مرات أسبوعيًا. الجرعة المعتادة هي ٥-٦ ملغ. مدة العلاج من ٨ إلى ٢٠ جرعة.
يمكن إعطاؤه في التجويف الجنبي والبطني.
لا يُوصف الدواء للحالات المُعقّدة من المرض، وفقر الدم الشديد، وبعض أمراض الدم (مثل نقص الكريات البيض وقلة الصفيحات الدموية). كما يُطرح تساؤل حول إمكانية استخدامه في حالات تلف الكلى والكبد الشديد، بالإضافة إلى أمراض القلب والأوعية الدموية.
تشمل الآثار الجانبية الشائعة تغيرات في خصائص الدم، وأعراض فقر الدم، واضطرابات الجهاز الهضمي، وأحيانًا الضعف والصداع. في حال دخول الدواء تحت الجلد أثناء الحقن، فقد يتسبب في تكوين ارتشاح ونخر في الأنسجة في موضع الحقن. وتكون شدة الآثار الجانبية الرئيسية أثناء العلاج المكثف أشد بكثير منها عند إعطاء الدواء بكميات صغيرة.
"فينبلاستين" دواء مضاد للأورام، مشتق من قلويد العناقية. له تأثير مضاد للأورام بفضل قدرته على منع انقسام الخلايا.
يُعطى الدواء عن طريق الوريد فقط، مع الحرص على تجنب ملامسة الجلد. تُحدد الجرعة وفقًا لبرنامج العلاج الكيميائي المُختار. تتراوح الجرعة القياسية بين 5.5 و7.4 ملغ لكل متر مربع من مساحة الجسم (جرعة الأطفال بين 3.75 و5 ملغ لكل متر مربع). يُوصف الدواء مرة واحدة أسبوعيًا، وأحيانًا مرة كل أسبوعين.
هناك نظام آخر للعلاج، يبدأ فيه العلاج بالجرعة الدنيا المخصصة للأطفال، ثم تزداد تدريجيًا إلى 18.5 ملغ لكل متر مربع من الجسم. للأطفال، تكون الجرعة الأولية 2.5 ملغ، والحد الأقصى 12.5 ملغ لكل متر مربع.
تعتمد طريقة العلاج بالدواء على عدد خلايا الدم البيضاء في الدم.
لا يُستخدم الدواء في حالات القصور الشديد في وظائف نخاع العظم، والأمراض المعدية، وأثناء الحمل والرضاعة. كما لا يُنصح باستخدامه في حالة فرط الحساسية لمكوناته.
الآثار الجانبية الشائعة: قلة الكريات البيض وقلة الكريات المحببة. وتُلاحظ اضطرابات في الأعضاء والأجهزة الأخرى بشكل أقل بكثير.
"روبوميسين" هو دواء ينتمي إلى فئة العوامل المضادة للبكتيريا المضادة للأورام، أي أنه يحارب الخلايا السرطانية والبكتيرية في نفس الوقت.
يُعطى الدواء أيضًا عن طريق الوريد لتجنب ظهور ارتشاح ونخر في أنسجة الجلد. يُوصف الدواء لدورة علاجية مدتها 5 أيام، يتلقى خلالها المريض الدواء بجرعة 0.8 ملغ لكل كيلوغرام من وزنه. تُكرر الدورة بعد 7-10 أيام. يُوصف الدواء الآن لفترة تتراوح من 3 إلى 5 أيام بجرعة 0.5-1 ملغ لكل كيلوغرام من وزنه يوميًا. جرعة الأطفال من 1 إلى 1.5 ملغ لكل كيلوغرام من وزنه يوميًا.
هناك العديد من أنظمة علاج السرطان التي تستخدم الدواء بالاشتراك مع عوامل أخرى مضادة للأورام، وقد تختلف الجرعة وتكرار الإعطاء.
من موانع استخدام الدواء: أمراض القلب والأوعية الدموية والكبد والكلى الشديدة، وضعف وظائف نخاع العظم، وفترات الحمل والرضاعة. في حالات الأمراض المعدية الحادة، هناك خطر حدوث مضاعفات مختلفة. يُمنع تناول الكحول.
الآثار الجانبية الأكثر شيوعا هي نقص الحبيبات ونقص الصفيحات الدموية (انخفاض في تركيز الحبيبات والصفائح الدموية في الدم).
"كامباس" دواءٌ يعتمد على أجسام مضادة وحيدة النسيلة ترتبط بالخلايا الليمفاوية وتُذيبها، بينما تبقى الخلايا الجذعية لنخاع العظم سليمة، مما يعني عدم تأثر إنتاج الخلايا الليمفاوية التائية. تموت الخلايا الليمفاوية الناضجة والخبيثة.
يُعطى الدواء للجسم عن طريق التسريب الوريدي، وتستغرق عملية التسريب الوريدي ساعتين على الأقل. لتجنب ردود الفعل التحسسية والألم، تُعطى مسكنات الألم ومضادات الهيستامين قبل التسريب الوريدي.
يُعطى الدواء على مدى ثلاثة أيام بجرعات متزايدة: ٣، ١٠، و٣٠ ملغ، مع مراقبة مستمرة لاستجابة الجسم للدواء. ثم يُعطى الدواء كل يومين لمدة شهر إلى ثلاثة أشهر. تبقى الجرعة القصوى ٣٠ ملغ يوميًا.
إذا كان تحمل الدواء ضعيفًا وظهرت آثار جانبية، يتم زيادة الجرعة تدريجيًا فقط بعد عودة رد الفعل تجاه الدواء إلى طبيعته.
يُحظر استخدام الدواء لدى المرضى الذين يعانون من مرحلة حادة من الأمراض المعدية الجهازية، بما في ذلك حالات الإصابة بفيروس نقص المناعة البشرية، والأورام غير الليمفاوية، وأثناء الحمل والرضاعة، وفي حالة فرط الحساسية لمكونات الدواء. يُوقف استخدام الدواء في حال ملاحظة تفاعلات سامة أو تفاقم المرض.
لا توجد معلومات كافية حول تأثير الدواء على جسم الطفل.
الآثار الجانبية الأكثر شيوعًا للدواء هي: القشعريرة، والحمى، والتعب، وانخفاض ضغط الدم، والصداع. يعاني الكثير من المرضى من ردود فعل هضمية على شكل غثيان، مصحوب أحيانًا بالتقيؤ، وإسهال، وتغيرات في تكوين الدم (انخفاض مستويات الخلايا المحببة والصفائح الدموية، وفقر الدم)، وفرط التعرق، وردود الفعل التحسسية. قد يُصاب المرضى أيضًا بتسمم الدم، والهربس البسيط، والالتهاب الرئوي. في كثير من الأحيان، يُبلغ المرضى عن شعور بضيق في التنفس.
"نيوبوماكس" هو دواء يحفز إنتاج كريات الدم البيضاء، المادة الفعالة هي فيلجراستيم.
غالبًا ما يؤدي إعطاء جرعات عالية من أدوية العلاج الكيميائي قبل زراعة نخاع العظم إلى انخفاض في إنتاج خلايا الدم البيضاء، وهو ما يجب تصحيحه قبل العملية. ويمكن ملاحظة الظاهرة نفسها بعد العلاج الكيميائي التقليدي. لذلك، يُوصف للمرضى الذين يعانون من نقص العدلات (قلة إنتاج خلايا الدم البيضاء العدلة) أدوية تعتمد على فيلجراستيم.
يُوصف الدواء بعد يوم واحد من العلاج الكيميائي بجرعة ٥ ميكروغرام يوميًا. يُعطى الدواء تحت الجلد. مدة العلاج لا تتجاوز ١٤ يومًا. يستمر العلاج حتى الوصول إلى العدد الأمثل من الخلايا المتعادلة في الدم.
في العلاج النخاعي، يُوصف الدواء بجرعة 10 ميكروغرام لمدة 4 أسابيع، ويُعطى عن طريق الوريد بالتنقيط.
لا يُستخدم الدواء في حالات نقص العدلات الخلقي الشديد (متلازمة كاستمان) وفرط الحساسية لمكونات الدواء. يُنصح بتوخي الحذر في حالات فقر الدم المنجلي.
تشمل الآثار الجانبية للدواء: أعراض عسر الهضم، وآلام العضلات والمفاصل، وتضخم الكبد والطحال، وتسلل الدم إلى الرئتين، وتشنجات الشعب الهوائية، وضيق التنفس. كما يُلاحظ أحيانًا انخفاض في كثافة العظام، وارتفاع مفاجئ في ضغط الدم، وزيادة في معدل ضربات القلب، ووذمة في الوجه، ونزيف في الأنف، وضعف. في بعض الحالات، تُلاحظ تغيرات في تركيب الدم: انخفاض في مستويات الصفائح الدموية وزيادة في كريات الدم البيضاء (قلة الصفيحات وزيادة كريات الدم البيضاء). قد يظهر البروتين والدم في البول (بيلة بروتينية ودموية).
 [ 54 ]، [ 55 ]، [ 56 ]، [ 57 ]، [ 58 ]
[ 54 ]، [ 55 ]، [ 56 ]، [ 57 ]، [ 58 ]
العلاجات البديلة للسرطان
يبدو أن هناك طرقًا فعّالة لمكافحة السرطان (العلاج الإشعاعي والكيميائي نفسه)، وأدوية كافية للقضاء على الخلايا الخبيثة، لكن ليس بمقدور الجميع تحمل تكاليف هذا العلاج. إضافةً إلى ذلك، تُخلّف أساليب الطب التقليدي العديد من المشاكل الجديدة التي تحتاج إلى علاج.
على سبيل المثال، قد تظهر عواقب العلاج الكيميائي في صورة تساقط الشعر (تساقط الشعر النشط)، وزيادة الوزن بسبب زيادة الشهية، واضطرابات نظم القلب، والإصابة بقصور القلب. في بعض الحالات، يُضاف تشخيص جديد (عادةً ما يكون نوعًا آخر من سرطان الدم) إلى التشخيص الحالي. بالنسبة للرجال، قد يُهدد العلاج الكيميائي بفقدان القدرة على الإنجاب (العقم).
المضاعفات بعد العلاج الإشعاعي ليست نادرة أيضًا. قد تشمل هذه المضاعفات انخفاض وظيفة الغدة الدرقية (عادةً ما يُصاب الشخص بقصور الغدة الدرقية)، والإصابة بالتهاب رئوي إشعاعي، يتميز بتكوينات ندبية في أنسجة الرئة، والتهاب الأمعاء أو المثانة (التهاب القولون والتهاب المثانة)، وقلة إنتاج اللعاب، والحروق الإشعاعية.
اتضح أننا نعالج شيئًا، ونُعيق شيئًا آخر. هذا الوضع، بالإضافة إلى التكلفة الباهظة لعلاج ليمفوما الخلايا التائية وأمراض الأورام الأخرى، يدفع الناس إلى البحث عن المزيد والمزيد من الطرق الجديدة لعلاج هذا المرض الخطير.
تنتشر على الإنترنت منشوراتٌ عديدة حول علاج السرطان بالطرق البديلة. يرفض البعض العلاج الشعبي، مُدّعين أنه لم يُنقذ حياة أصدقائهم، بينما يستخدمه آخرون بنشاط، مُحققين نتائج جيدة. لن ننحاز لأيٍّ من الطرفين، بل سنُقدم فقط بعض المعلومات عن الأدوية المُستخدمة خارج مستشفى الأورام.
يتفق العديد من مؤيدي العلاج البديل للسرطان (بما في ذلك العديد من الأطباء!) على أن سبب الأورام الخبيثة هو البيئة الحمضية للجسم، التي تفتقر إلى الأكسجين اللازم لوظائف الخلايا الطبيعية. يؤدي رفع مستوى الرقم الهيدروجيني (pH) للبيئة الداخلية إلى تحسن التنفس الخلوي وتوقف تكاثر الخلايا. وقد تبين أن المنتجات التي تُقلل من حموضة الجسم وتُحسّن إمداد الخلايا بالأكسجين يُمكن أن تُوقف تطور الأورام الخبيثة.
في هذا الصدد، يُعطى منتجٌ موجودٌ في كل مطبخ تقريبًا، وهو صودا الخبز، دورًا خاصًا. فبصفتها قلوية، فهي قادرة على خفض حموضة أي بيئة، بما في ذلك البيئة الداخلية للجسم. يُنصح باستخدام الصودا عن طريق الفم (لجعل الجهاز الهضمي قلويًا، ووصولها إلى الدم بكمياتٍ معينة) وعلى شكل حقن، مما يسمح بوصول المادة القلوية إلى جميع أنحاء الجسم عبر الدم. مع ذلك، يُنصح بإطفاء الصودا بالماء المغلي مسبقًا.
وفقًا لطريقة الطبيب الإيطالي (!) توليو سيمونشيني، يُنصح بتناول الصودا مرتين يوميًا قبل نصف ساعة من تناول الطعام (مع زيادة الجرعة تدريجيًا من خُمس إلى ملعقتين صغيرتين)، مع تخفيفها بالماء الساخن وشربها مع كوب من السائل (ماء، حليب). من الضروري أن يتلامس محلول الصودا مباشرةً مع الخلايا السرطانية، ولذلك تُستخدم المستحضرات والاستنشاق والحقن والغسولات المهبلية أيضًا لعلاج أنواع مختلفة من السرطان.
أحد رواد هذه الطريقة في علاج السرطان هو زميلنا البروفيسور إيفان بافلوفيتش نيوميفاكين، الذي طوّر نظامًا لعلاج أنواع مختلفة من السرطان باستخدام الصودا وبيروكسيد الهيدروجين. في هذه الحالة، لا يُستخدم بيروكسيد الهيدروجين النقي، بل محلوله (بمقدار من 1 إلى 10 قطرات من بيروكسيد الهيدروجين بتركيز 3% لكل 50 مل من الماء). يُؤخذ العلاج ثلاث مرات يوميًا قبل ساعة من تناول الطعام، مع زيادة عدد قطرات البيروكسيد بمقدار قطرة واحدة يوميًا (في اليوم الأول - قطرة واحدة، وفي اليوم الثاني - قطرتان، وهكذا). بعد 10 أيام من العلاج، يُؤخذ استراحة لمدة 5 أيام.
بالمناسبة، لتقليل حموضة البيئة الداخلية ومنع الإصابة بالسرطان، ينصح العلماء المؤيدون لقلوية الجسم بالاهتمام بنظامك الغذائي بشكل خاص، نظرًا لاحتوائه على منتجات قد تزيد أو تخفض درجة الحموضة. تشمل المنتجات القلوية الخضراوات الورقية والفواكه (باستثناء الحلوة جدًا) والمشمش المجفف واللوز والحليب ومنتجات الألبان والتوت والخضراوات. أما اللحوم والنقانق واللحوم المدخنة والأسماك والمأكولات البحرية والبيض والمعجنات وعصير العنب والمربى والمعلبات، فعلى العكس من ذلك، تزيد حموضة الجسم. بالمناسبة، يُعتبر الليمون بدون سكر منتجًا قلويًا، على الرغم من حموضته، ولكن تناوله مع السكر يكون له تأثير معاكس.
من المثير للاهتمام تناول عصير الشمندر لمكافحة السرطان، فهو يُحسّن التنفس الخلوي ويُوقف نمو الخلايا السرطانية. وإذا أخذنا في الاعتبار التركيبة الغنية بالفيتامينات والمعادن لهذا النبات الجذري ذي اللون الأحمر الزاهي، يُمكننا القول بثقة إن العلاج به يُساعد على تقوية جهاز المناعة والجهاز العصبي وغيرها من أجهزة الجسم، مما يُمكّن الجسم من مُكافحة الأمراض المختلفة، بما فيها السرطان، بشكل مستقل.
يُناسب تناول عصير الشمندر العلاجات التقليدية، بل ويُقلل من آثارها السلبية. ولكن هناك أيضًا معلومات تُشير إلى إمكانية علاج السرطان بعصير الشمندر وحده، وهو أقل تكلفة بكثير من تكلفة العلاج في مستشفى الأورام.
للعلاج، استخدم عصيرًا طازجًا، يُحفظ في الثلاجة لمدة ساعتين على الأقل، مصنوعًا من أنواع فواكه زاهية الألوان. للحصول على تأثير مضاد للأورام كافٍ، اشرب 600 مل من العصير يوميًا. اشرب العصير دافئًا قليلًا قبل نصف ساعة من تناول الطعام. يمكنك مزجه مع عصير الجزر.
اشرب عصير الشمندر على دفعات صغيرة، ١٠٠ مل لكل جرعة، يوميًا. مدة العلاج طويلة (سنة أو أكثر). لتثبيت الحالة، اشرب كوبًا واحدًا من العصير يوميًا.
ومن المفيد أيضًا تناول البنجر المسلوق، لأنه مع المعالجة الحرارية قصيرة المدى فإنه لا يفقد خصائصه المفيدة عمليًا.
بالمناسبة، لم يكن اختيار المعالجين الشعبيين للشمندر عبثًا. فخصائصه المضادة للأورام معترف بها في الطب الرسمي. حتى أنه طُوّر أحد الأدوية المضادة للأورام بالاعتماد على الشمندر.
تمتلك العديد من النباتات أيضًا خصائص مضادة للأورام، وعلى الرغم من أن العلاج بالأعشاب لسرطان الغدد الليمفاوية الخلوية التائية وأنواع أخرى من السرطان لم ينتشر على نطاق واسع، إلا أن هناك مراجعات إيجابية لهذا العلاج.
حتى في الطب الرسمي، تُعتبر النباتات التي تحتوي على سموم قاتلة للأورام قادرة على قتل الخلايا المسببة للأمراض عوامل مضادة للأورام. تشمل هذه السموم القلويدات واللاكتونات وجليكوسيدات القلب الموجودة في العديد من النباتات.
- تحتوي على قلويدات: الكولشيكوم لوسيدوم والكولشيكوم ماجنيفيكوم (الدرنات)، بقلة الخطاطيف، والزعرور، والسذاب، والشيح، والمروج الصفراء وبعض الأنواع الأخرى،
- المحتوية على اللاكتون: بودوفيلا بيلتاتا وبودوفيلا الهيمالايا، يوكوميا، هيلينيوم، فيرنونيا اللوز، غايارديا.
- يحتوي على جليكوسيدات قلبية: التوت الأبيض، التوت ثنائي المسكن، التوت الأسود، الخيار المجنون، الحنظل، الأفران الطبي، إلخ.
ومن المهم أن نفهم أن النباتات المذكورة أعلاه تحتوي على مواد سامة، مما يعني أن جرعتها محدودة للغاية.
تشتهر ثمار شجرة الباغودا اليابانية، وبذور الفجل، والبرسيم، والبلسان، والحلبة المروجية بخصائصها المضادة للالتهابات والأورام. ولتحسين المناعة في حالة سرطان الغدد الليمفاوية التائية، يمكنك استخدام مستخلصات الجينسنغ، والإكناسيا، والجنسنغ. ولا تقلّ عنها أهمية نباتات شائعة مثل القراص، والآذريون، والموز الجنة، والهندباء، والخلافة.
أما بالنسبة للمعالجة المثلية، فهي لا تُعالج الأورام الخبيثة العدوانية تمامًا، ولكن بعض علاجاتها تُعدّ علاجات إضافية ووقائية مناسبة. لذلك، إذا لوحظت تفاقمات في الأورام اللمفاوية الخبيثة بعد العلاج التقليدي، يُمكن لطبيب المعالجة المثلية وصف استخدام طويل الأمد لمستحضرات الباريوم كاربونيكوم (5 حبيبات تحت اللسان مرتين يوميًا) والكونيوم (7 حبيبات قبل النوم).
لقد أثبت الكارسينوسينوم وفيتولاكا فعاليتهما كأدوية مضادة للأورام، كما يتم استخدام إشنسا كومبوسيتوم، وموكوزا كومبوسيتوم، وإيداس-308، وجاليوم-هيل وغيرها من الأدوية المثلية كمنشطات للمناعة.
الوقاية
إن مسألة منع تطور الأمراض السرطانية ذات معدلات الوفيات المرتفعة، بما في ذلك سرطان الغدد الليمفاوية التائية، مسألة معقدة للغاية. بصراحة، لا يزال العلماء لا يملكون إجابة واضحة على السؤال: كيف يمكن الوقاية من السرطان؟
إذا نظرنا في العوامل التي تزيد من احتمالية الإصابة بالأمراض السرطانية، ندرك أنه لا يمكن استبعادها جميعها من حياتنا. سيتعين على الأشخاص ذوي الاستعداد الوراثي ونقص المناعة بذل جهود كبيرة لتجنب مصير أقاربهم المصابين بالأمراض السرطانية.
من المهم أن نفهم أن خطر الإصابة بالسرطان أقل لدى الأشخاص الذين يعالجون الأمراض الالتهابية (بما فيها الجلدية) في الوقت المناسب، مما يمنع تطورها المزمن، ولا يتعاملون مع المواد المسرطنة، ويعيشون في منطقة نظيفة بيئيًا، ولا يتعرضون للإشعاع. أي أن هناك ما يدعو للتفكير، لأن حياتك على المحك.
يلعب علاج الحالات التي قد تتطور إلى سرطان (الحالات ما قبل السرطانية) دورًا هامًا في الوقاية من السرطان. حتى أن أخصائيي العلاج بالنباتات طوّروا خليطًا عشبيًا يمنع انقسام الخلايا غير المنضبط. يحتوي هذا الخليط على: 5 غرامات من أوراق نبات القراص والموز الجنة، و10 غرامات من أزهار المروج الحلوة وبذور البتولا، و3 غرامات من جذور عرق السوس.
اخلط المواد الخام المطحونة جيدًا، ثم خذ 10 غرامات من التركيبة وانقعها في كوب من الماء المغلي، ثم احفظها في حمام مائي لمدة 20 دقيقة تقريبًا. بعد التصفية، يتضح أن الكوب غير ممتلئ. يجب إضافة الماء المغلي مرة أخرى.
يُشرب المنقوع الناتج ثلاث مرات يوميًا. كوب واحد من الدواء يكفي ليوم واحد. يُشرب قبل نصف ساعة من الوجبات لمدة شهر أو شهرين.
مهما كان الأمر، فمن الأفضل اتخاذ كافة التدابير للوقاية من السرطان بدلاً من النضال بشراسة من أجل حياتك بعد سماع تشخيص رهيب.
توقعات
إن تشخيص ليمفوما الخلايا التائية ليس مُبشرًا، خاصةً في أنواعها العدوانية، والتي لا يتوفر لها أحيانًا وقت كافٍ لمكافحتها. كلما كُشف المرض مبكرًا، زادت فرص هزيمته. إذا كُشف المرض في المرحلة الأولى من تطوره، فإن فرص البقاء على قيد الحياة لخمس سنوات أخرى أو أكثر تتراوح بين 85% و90%، وذلك حسب نوع المرض وعمر المريض.
يكون تشخيص الأورام اللمفاوية المناعية الوعائية واللمفاوية التائية أسوأ إذا انتشرت العملية إلى نخاع العظم وأعضاء أخرى. في حالة الأورام اللمفاوية المناعية الوعائية للخلايا التائية، عادةً ما يموت المرضى بعد سنتين إلى ثلاث سنوات، ويعيش أكثر بقليل من 30% منهم فترة أطول. لا يُلاحظ تحسن في الأورام اللمفاوية المعقدة إلا لدى خُمس المرضى. مع ذلك، فإن التشخيص يكون إيجابيًا جدًا في معظم الحالات إذا بدأ علاج المرض في مرحلة مبكرة.
أما بالنسبة للفطار الفطراني، فيعتمد كل شيء على شكل المرض ومرحلته. يتميز الشكل الكلاسيكي بأفضل تشخيص. العلاج في الوقت المناسب، في حال عدم وجود مضاعفات، يمكن أن يمنح المرضى عشر سنوات إضافية أو أكثر من العمر. في الحالات المرضية المعقدة، ينخفض متوسط العمر المتوقع إلى سنتين إلى خمس سنوات. أما في حالة شكل فيدال-بروك، فيموت معظم المرضى في غضون عام واحد.
يتغذى سرطان الغدد الليمفاوية التائية، كغيره من أمراض السرطان، على خوفنا. لذلك، يعتمد تشخيص الحياة بشكل كبير على موقف المريض. في الممارسة الطبية، سُجِّلت حالات شفاء "معجزة"، حيث تعافى أشخاص كانوا على شفا الموت، ولم يعد الأطباء قادرين على مساعدتهم، لمجرد إيمانهم بإمكانية التغلب على هذا المرض الفتاك. مهما تطورت الظروف، لا تيأس أبدًا، فالحياة هي أعظم قيمة للإنسان، وهي تستحق النضال من أجلها.
 [ 65 ]
[ 65 ]

