
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
التهاب لسان المزمار
خبير طبي في المقال
آخر مراجعة: 04.07.2025
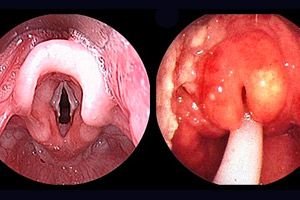
التهاب لسان المزمار الحاد هو مرض يصيب الحنجرة ويسببه بكتيريا المستدمية النزلية من النوع ب، مما يؤدي إلى فشل تنفسي حاد (فشل تنفسي حاد من النوع الانسدادي)؛ التهاب سريع التطور في لسان المزمار والأنسجة المحيطة بالبلعوم الحنجري، يتميز بأعراض متزايدة من صعوبة التنفس نتيجة تورم لسان المزمار وطيات الحنجرة.
علم الأوبئة
مصدر العدوى ومستودعها هو الإنسان. ينتقل المرض عن طريق الرذاذ المنتقل عبر الهواء. يُفرز العامل الممرض من البلعوم الأنفي لدى 80% من الأشخاص الأصحاء. يمكن أن تستمر فترة حمل العدوى لدى الأصحاء من عدة أيام إلى عدة أشهر. غالبًا ما يُصاب الأطفال الذين تتراوح أعمارهم بين ستة أشهر وأربع سنوات، ونادرًا ما يُصاب حديثو الولادة والأطفال الأكبر سنًا والبالغون. لا تتجاوز نسبة حمل المستدمية النزلية من النوع ب بين الأطفال في روسيا في الظروف العادية 5%، وتزداد بشكل حاد خلال فترة الوباء.
الأسباب التهاب لسان المزمار
المُسبِّب الرئيسي لالتهاب لسان المزمار لدى الأطفال (حتى 90%) هو المستدمية النزلية (النوع ب). بالإضافة إلى المستدمية النزلية، تم تحديد مسببات الأمراض التالية (معها، يظهر المرض بشكل أخف): المكورات العنقودية الذهبية، والمكورات العقدية المقيِّحة، والنيسرية السحائية، والعقدية الرئوية، والمستدمية نظيرة النزلية (عصية فايفر). تنتمي هذه الأخيرة إلى جنس المستدمية، الذي يضم 16 نوعًا من البكتيريا، 8 منها مُمْرِضة للبشر. أخطرها المستدمية النزلية، التي تُسبِّب تلفًا في الجهاز التنفسي، والجلد، والعينين، واللسان، والتهاب الشغاف، والتهاب السحايا، والتهاب المفاصل، والمستدمية القنوية.
عوامل الخطر
عوامل الخطر لتطور التهاب لسان المزمار الحاد عند الأطفال:
- من عمر 6 أشهر إلى 4 سنوات،
- الجنس الذكري (يصاب الأولاد بالمرض بمعدل 1.5-2 مرة أكثر من الفتيات)،
- الحساسية السابقة،
- اعتلال الدماغ حول الولادة،
- التطعيمات الوقائية التي تتزامن مع ظهور المرض،
- داء الحبيبات اللمفاوية المصاحب (والعلاج الكيميائي المصاحب)، وفقر الدم المنجلي، ونقص غاما غلوبولين الدم،
- حالة ما بعد استئصال الطحال.
الأطفال الذين تتراوح أعمارهم بين 2 و12 سنة هم أكثر عرضة للإصابة بالمرض، والبالغون أقل عرضة للإصابة بالمرض.
الأعراض التهاب لسان المزمار
يبدأ التهاب لسان المزمار الحاد عادةً بعدوى تنفسية، والتهاب حلق خفيف، واضطرابات في النطق، وصعوبة في البلع، وحُمّى. يمكن أن تتطور أعراض التهاب لسان المزمار الحاد بسرعة إلى انسداد كامل في الحنجرة، والذي يتطور خلال 4-6 ساعات من لحظة ظهوره. في هذه الحالة، يكون الطفل في وضعية الجلوس مع دفع الذقن للأمام؛ ويكون العمود الفقري العنقي ممتدًا إلى أقصى حد؛ ويبرز اللسان من تجويف الفم؛ ويتدفق اللعاب بغزارة. نادرًا ما يحدث السعال.
تشمل الأعراض المميزة ارتفاعًا مفاجئًا في درجة الحرارة، والتهابًا حادًا في الحلق، وانسدادًا سريعًا في مجرى الهواء، وزيادة إفراز اللعاب. يظهر زراق الأطراف، وتعرق، وشحوب في الجلد مع مسحة رمادية. يكون الطفل في وضعية شبه جلوس قسرية. رأسه في وضعية "شم" مميزة، "يلتقط" الهواء بالفم. تنفس ضيق، جميع العضلات المساعدة متأثرة، الصوت أجش، والسعال نادر، رنان نوعًا ما، ولكنه جاف وغير منتج. لا يستطيع الطفل البلع. عند محاولة استلقاء الطفل على ظهره، يزداد فشل الجهاز التنفسي. من المحتمل حدوث قيء، بما في ذلك رائحة "تفل القهوة". أصوات القلب مكتومة، وتسرع القلب، والنبض ضعيف. عند الفحص، يكون البلعوم متورمًا، ممتلئًا بكمية كبيرة من المخاط السميك واللزج واللعاب، ويمكن أحيانًا رؤية لسان المزمار متضخمًا بلون الكرز.
يتحول القلق إلى زيادة حادة في اللون الأزرق، ويتطور غيبوبة نقص الأكسجين والتي تكون نتائجها قاتلة.
إن ظهور المرض وانسداد مجرى الهواء الشديد هي السمات المميزة لالتهاب لسان المزمار.
 [ 15 ]
[ 15 ]
أين موضع الألم؟
إستمارات
هناك أشكال وذمية، وتسللية، وخرّاجية من التهاب لسان المزمار الحاد. قد تؤدي الأشكال التسللية والخرّاجية إلى الإصابة بتسمم الدم. على خلفية الحالة التسممية، غالبًا ما يتطور التهاب السحايا الناعوري. مع انحسار أعراض التهاب لسان المزمار الحاد، يظهر تضيق الحنجرة والحيز تحت المزمار، والتهاب الحنجرة الرغامي والقصبات الهوائية القيحي.
التشخيص التهاب لسان المزمار
يعتمد تشخيص التهاب لسان المزمار الحاد عند الأطفال على بيانات التاريخ المرضي، والصورة السريرية للمرض، وتصور لسان المزمار، والتشخيص السببي من خلال فحوصات الدم ومسحة من البلعوم الفموي.
عند الشهيق والزفير، تُسمع أصواتٌ ذات نبراتٍ منخفضةٍ غالبًا. يشير صريرٌ شديدٌ وانكماشٌ في المنطقة فوق القص وأسفله، مصحوبٌ بعلامات زرقة، إلى خطر انسدادٍ كاملٍ في المجاري الهوائية.
عند فحص البلعوم: تسلل كرزي داكن إلى جذر اللسان، وتورم والتهاب لسان المزمار.
تنظير الحنجرة: غضاريف أريتينويدية متورمة، والتهاب في الأنسجة المحيطة بهياكل فوق اللعاب. في بعض الحالات، قد يُسبب الفحص تشنجًا في الحنجرة لدى الطفل، مما يتطلب تدخلًا فوريًا. يُشخص المرض بالفحص المباشر للبلعوم والحنجرة.
يُجرى التصوير بالأشعة السينية فقط في حالات الشك في التشخيص، وبشرط أن يكون الطفل برفقة طبيب مُلِمٍّ بطريقة التنبيب. علامات التشخيص: ظلّ لسان المزمار مع زيادة حجم الأنسجة الرخوة المُتورِّمة، وحافة مُستديرة وسميكة للطيات الطَرْجِهِيَّة-اللسان المزماري.
ما الذي يجب فحصه؟
كيف تفحص؟
تشخيص متباين
يتم إجراء التشخيص التفريقي مع الأمراض التالية:
- التهاب الحنجرة والقصبة الهوائية الضيق الحاد (متلازمة الخناق الكاذب)،
- خراج خلف البلعوم،
- خراج جذر اللسان،
- بكالوريوس
- الآفات الحرارية والكيميائية في الغشاء المخاطي للبلعوم الفموي،
- جسم غريب في الحنجرة،
- ورم وعائي تحت المزمار،
- الورم الحليمي الحنجري،
- أورام الأنسجة الرخوة المتعددة في البلعوم الفموي،
- التهاب قصيبات،
- السعال الديكي.
من الاتصال؟
علاج او معاملة التهاب لسان المزمار
يحتاج الأطفال المصابون بالتهاب لسان المزمار إلى دخول المستشفى في حالات الطوارئ. يُنقلون في وضعية الجلوس فقط. عند الضرورة، يُجرى تنبيب رغامي. يُعطى أموكسيسيلين/كلافولانات [40 ملغ/كجم/يوم] أو سيفترياكسون [100-200 ملغ/كجم/يوم] عن طريق الحقن. الإجراء الأكثر خطورة هو فتح القصبة الهوائية.
الاتجاهات الرئيسية لعلاج التهاب لسان المزمار الحاد:
- الحفاظ على سالكية الجهاز التنفسي العلوي،
- العلاج بالمضادات الحيوية العقلانية،
- العلاج بالتسريب،
- العلاج المناعي التصحيحي.
من الضروري التأكيد على خطورة استنشاق الخلطات الدافئة المرطبة. من مؤشرات دخول المريض إلى وحدة العناية المركزة زيادة القلق، وتفاقم ضيق التنفس، وارتفاع الحرارة الشديد، وفرط ثاني أكسيد الكربون. قد تؤدي محاولة التنبيب الرغامي من قبل أطباء الطوارئ إلى الوفاة، لذا من الضروري نقل المريض إلى أقرب وحدة عناية مركزة للأطفال. مع ذلك، من الممكن حدوث مشاكل مع التنبيب الرغامي في وحدة العناية المركزة أيضًا. من الضروري الاستعداد لإجراء ثقب رغامي مجهري للتهوية الرئوية عالية التردد.
من الخطر وضع المريض في وضع أفقي، فقد يؤدي ذلك إلى انسداد المجاري الهوائية بسبب غائر لسان المزمار. يجب إجراء التنبيب الرغامي في وضعية شبه جالس. يُشكل استخدام التخدير عن طريق الاستنشاق، وخاصةً الهالوثان، خطرًا مُعينًا. يُعد استنشاق سيفوفلوران والوصول السريع إلى الوريد الطرفي أكثر منطقية. يُستخدم الميدازولام بجرعة 0.3-0.5 ملغم/كغم وأوكسي بيوتيرات الصوديوم بجرعة 100 ملغم/كغم للتخدير.
يتم إجراء ثقب الوريد المركزي بعد استعادة سالكية مجرى الهواء.
العلاج المضاد للبكتيريا
استخدم سيفالوسبورينات الجيل الثاني (سيفوروكسيم ١٥٠ ملغ/كجم/يوم)، وسيفالوسبورينات الجيل الثالث (سيفوتاكسيم ١٥٠ ملغ/كجم/يوم)، وسيفترياكسون ١٠٠ ملغ/كجم/يوم)، وسيفتازيديم ١٠٠ ملغ/كجم/يوم) مع أمينوغليكوزيدات نيثروميسين ٧.٥ ملغ/كجم/يوم). استخدم كاربابينيمات (ميرونيم) ٦٠ ملغ/كجم/يوم) على ثلاث جرعات. مدة العلاج بالمضادات الحيوية لا تقل عن ٧-١٠ أيام، مع الحفاظ على توازن السوائل في الأوعية الدموية، وتزويد المرضى بكمية كافية من السعرات الحرارية والمواد البلاستيكية.
مع تحسن تبادل الغازات الرئوية واستقرار الحالة العامة للمريض، يجب تحويل التركيز في العلاج إلى تلبية احتياجات الطاقة والبلاستيك باستخدام التغذية الوريدية أو المختلطة (التغذية الوريدية المعوية).
 [ 19 ]، [ 20 ]، [ 21 ]، [ 22 ]، [ 23 ]، [ 24 ]
[ 19 ]، [ 20 ]، [ 21 ]، [ 22 ]، [ 23 ]، [ 24 ]
العلاج المناعي التصحيحي
- الغلوبولين المناعي البشري الطبيعي للإعطاء عن طريق الوريد حتى 1 جم / كجم لمدة 3 أيام،
- البنتاغلوبين 5 مل/كجم مرة واحدة.
عند علاج الالتهاب الرئوي المكتسب من المجتمع، ينبغي مراعاة اختلاف اختيار المضادات الحيوية، مع مراعاة عمر المريض، وشدته، ووجود أمراض مصاحبة. عند اختيار مضاد حيوي لمريض مصاب بالتهاب رئوي مكتسب من المستشفى، تُؤخذ في الاعتبار طبيعة البكتيريا في القسم (قسم التشخيص العام أو وحدة العناية المركزة)، واستخدام أجهزة التنفس الاصطناعي، ومدة تطور الالتهاب الرئوي المرتبط بجهاز التنفس الاصطناعي.
الالتهاب الرئوي المكتسب من المجتمع
الأدوية المفضلة
- أموكسيسيلين + حمض الكلافولانيك أو أمبيسيلين + سولباكتام بالاشتراك مع الماكروليدات (للحالات الخفيفة)،
- السيفالوسبورينات من الجيل الثالث والرابع + الماكروليدات عن طريق الوريد + ريفامبيسين (في الحالات الشديدة)
الأدوية البديلة
- الفلوروكينولونات الوريدية، الكاربابينيمات
الالتهاب الرئوي المكتسب من المستشفيات
الأدوية المفضلة
- أموكسيسيلين + حمض الكلافولانيك، أمبيسيلين + سولباكتام،
- السيفالوسبورينات من الجيل الثاني والثالث
الأدوية البديلة
- الفلوروكينولونات، سيفيبيم + أمينوغليكوزيدات، فانكومايسين.
العلاج بمضادات الأكسدة (حمض الأسكوربيك، فيتامين E)
علاج المضاعفات
في الانسداد الرئوي غير القلبي، يتم استخدام التهوية الاصطناعية، ومزيلات الرغوة (الكحول الإيثيلي)، والإعطاء الوريدي للسلوريات، والأمينوفيلين.
في حالة استرواح الصدر القيحي، يُجرى تركيب تصريف جنبي. في حالة ضمور عضلة القلب، تُوصف أدوية ذات تأثير مُقوٍّ للقلب - دوبوتامين ١٠-٢٠ ميكروغرام/كجم × دقيقة، دوبامين ٥-٢٠ ميكروغرام/كجم × دقيقة.

