
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
دبيلة المرارة
خبير طبي في المقال
آخر مراجعة: 04.07.2025
تُسمى الحالة التي تتراكم فيها كمية كبيرة من الإفرازات القيحية في المرارة دون إمكانية إخراجها بـ"الدبيلة المراريّة". تلعب العدوى البكتيرية وانسداد القناة الكيسية دورًا في تطور هذه الحالة المرضية. يظهر المرض بألم شديد وارتفاع في درجة الحرارة وتزايد أعراض التسمم.
يُعدّ التهاب المرارة (الدُّبيلة) أحد المضاعفات الشائعة لالتهاب المرارة الحاد. والفرق الرئيسي بين التهاب المرارة (الدُّبيلة) والتهاب المرارة القيحي هو اضطراب تدفق الصفراء الناتج عن انسداد القناة الصفراوية. تحدث هذه المضاعفات لدى حوالي 10% من مرضى التهاب المرارة الحاد. [ 1 ]
علم الأوبئة
يصعب تحديد المدى الحقيقي لدبيلة المرارة. ومع ذلك، ووفقًا للمعلومات المستقاة من عدة دراسات، يُلاحظ حدوث هذه المضاعفات لدى حوالي 5-15% من مرضى التهاب المرارة. ويُعدّ التهاب المرارة الحصوي الحاد غير المُعالج السبب الأكثر شيوعًا لتطور المرض.
يُعدّ تكوّن دبيلة المرارة أحد المضاعفات الخطيرة لالتهاب المرارة الحاد. ومن المضاعفات المحتملة الأخرى التهاب المرارة الغنغريني، والاستسقاء، وثقب المرارة. يحدث الثقب في حوالي 6-12% من حالات التهاب المرارة الحاد، مع معدل وفيات يتراوح بين 20-24% (بينما يصل إلى 20% في التهاب المرارة الغنغريني).
غالبًا ما يصيب التهاب المرارة الأشخاص الذين تزيد أعمارهم عن 50 عامًا، ولكنه قد يصيب أيضًا في سن أصغر. يشكل كبار السن والمرضى كبار السن حوالي 45-50% من إجمالي عدد المرضى. يصاب الرجال والنساء بالمرض بنفس المعدل تقريبًا. [ 2 ]
الأسباب دبيلة المرارة
لا يُعدّ التهاب المرارة مرضًا أوليًا، بل هو دائمًا مرض ثانوي، ويحدث كمضاعفات لمرض أولي آخر. الأسباب الرئيسية لالتهاب المرارة هي:
- العمليات الالتهابية الحادة في الجهاز الصفراوي (التهاب المرارة مع أو بدون تكوين الحصوات)، مما يخلق عقبات أمام إفراز الصفراء، مما يؤدي إلى ركود وزيادة نمو النباتات البكتيرية؛ [ 3 ]
- العمليات الورمية التي تضغط على القناة الصفراوية، مما يمنع إفراز الصفراء.
في أغلب الأحيان يتم إثارة تطور الدبيلة بواسطة الأنواع التالية من الكائنات الحية الدقيقة:
- الإشريكية القولونية؛
- الكلبسيلة الرئوية؛
- العقدية البرازية؛
- البكتيريا العصوية؛
- بهارات الكلوستريديوم.
يتطور تضخم المرارة بشكل أسرع عند المرضى الذين يعانون من السمنة ومرض السكري وحالات نقص المناعة وأمراض الهيموجلوبين وكذلك سرطان القناة الصفراوية.
يؤخذ دور الاستعداد التحسسي للكائن الحي في الاعتبار أيضًا في عملية التسبب بالمرض. فالتأثيرات التحسسية الموضعية للسموم البكتيرية والأدوية والمواد الكيميائية على القناة الصفراوية تُفاقم ضعف وظيفة هذا العضو. كما أن الغزوات الطفيلية (وخاصةً داء الخصية) قد تُسبب التهاب المرارة، وتزيد من ضراوة البكتيريا، وتُسهم في ظهور أعراض تحسسية، واضطرابات في الحركة، واحتقان. [ 4 ]
عوامل الخطر
يحدث تَوَسُّمُ المَرَارَةِ كنتيجةٍ لأسبابٍ مُباشرةٍ لعمليةٍ التهابيةٍ حادةٍ - التهاب المرارة. ومع ذلك، لا ينبغي تجاهل اضطراباتٍ أخرى في وظائف الجسم، والتي قد تُصبح مُحفِّزًا - مُحفِّزًا - لتطور الالتهاب. [ 5 ]
وتشمل عوامل الخطر هذه ما يلي:
- أمراض الأنف والأذن والحنجرة والجهاز التنفسي المتكررة أو المزمنة، بما في ذلك التهاب الجيوب الأنفية، والتهاب الشعب الهوائية، والتهاب الجيوب الأنفية، والالتهاب الرئوي، وما إلى ذلك؛
- العمليات الالتهابية المزمنة أو الحادة في الجهاز الهضمي (التهاب الأمعاء، التهاب الزائدة الدودية، اضطرابات البكتيريا المعوية، وما إلى ذلك)؛
- الأمراض الطفيلية، داء الديدان الطفيلية؛
- التهابات الجهاز البولي التناسلي (التهاب الحويضة والكلية، التهاب قناة فالوب والمبيض، التهاب المثانة، التهاب البروستات، وما إلى ذلك)؛
- خلل الحركة الصفراوية، اضطرابات توتر المرارة، حصوات المرارة؛
- سوء التغذية (وخاصة الإفراط في تناول الطعام أو الصيام بشكل منتظم، فضلاً عن الإفراط في تناول الأطعمة الحارة والدهنية والمقلية)؛
- أمراض المناعة الذاتية؛
- الأورام؛
- ارتفاع ضغط الدم ومرض السكري وأمراض أخرى يمكن أن تؤدي بشكل غير مباشر إلى تعطيل إمداد الدم إلى الجهاز الكبدي الصفراوي؛
- التغيرات الهرمونية، بما في ذلك أثناء الحمل؛
- السمنة، والاضطرابات الأيضية؛
- تعاطي الكحول والتبغ؛
- ردود الفعل التحسسية الشديدة أو المتكررة؛
- نمط حياة مستقر إلى حد كبير؛
- الاستعداد الوراثي.
تشير الإحصائيات إلى أن عددًا كبيرًا من حالات التهاب المرارة الحاد، الذي قد يُسبب تكوّن خراج في المرارة، تحدث على خلفية وجود حصوات المرارة. ويُعدّ مرض حصوات المرارة أحد عوامل الخطر الرئيسية لتطور المرض.
هناك عامل آخر نادرًا ما يذكره المتخصصون وهو إطالة فترة الولادة وصعتها لدى المرأة، مما قد يسبب تلفًا في المرارة ويزيد بشكل كبير من احتمالية تطور العملية الالتهابية بالفعل في مرحلة ما بعد الولادة المبكرة.
قد تحدث إصابات المثانة ليس فقط أثناء الولادة، بل أيضًا في الحياة اليومية. في هذه الحالة، يُصبح أي ضرر ميكانيكي تقريبًا في تجويف البطن، وخاصةً في المراق الأيمن، خطيرًا.
يؤدي مرض السكري غير المعوض إلى زيادة خطر الالتهاب وتلف الجهاز الصفراوي.
يمكن أن تكون الأسباب الشائعة لخلل المرارة هي اضطرابات التغذية، وعدم الالتزام بنظام غذائي، والإفراط في تناول الطعام أو تناوله بشكل غير منتظم، والإفراط في تناول الأطعمة المقلية والدهنية، والكحول، فضلاً عن الظواهر النفسية والعاطفية والحساسية وغيرها من الظواهر السلبية، بما في ذلك الأمراض المعدية.
خلال فحص متطوعين أصحاء عمليًا، حدد المتخصصون أن حجم المرارة أثناء الصيام يرتبط ارتباطًا مباشرًا بوزن الشخص. إلا أن اضطرابات الوظيفة الحركية للجهاز الصفراوي لم تُكتشف إلا لدى الأشخاص الذين يعانون من زيادة الوزن وزيادة حجم المرارة على معدة فارغة، مما يشير إلى تورط السمنة في تطور اضطرابات الجهاز الصفراوي. كما يربط بعض العلماء تطور هذه الأمراض بنقص فيتامين د 2 واضطرابات التمثيل الغذائي.
طريقة تطور المرض
يحدث تكوّن دُبَيلَة المرارة على خلفية انسداد تدفق الصفراء وإضافة عامل مُعْدٍ. قد يكون سبب الانسداد انحشار الحصوات في عنق المثانة، أو انسداد القناة بجلطة صفراوية، أو ضغط ناتج عن ورم مجاور. يصبح التهاب المرارة الحاد العامل المُحفّز. [ 6 ]
يحدث التهاب المرارة عند دخول عدوى - عبر مجرى الدم أو الليمف أو من تجويف الأمعاء. في حال ضعف حركة القناة الصفراوية، يمكن للكائنات الدقيقة أن تخترق الجهاز الصفراوي من الأمعاء.
يؤدي وجود حصوات أو انثناءات أو تضيق في القناة إلى ركود الصفراء في العضو. في حوالي 90% من الحالات، يحدث التهاب المرارة الحاد بسبب حصوات المرارة. نتيجةً لمنع إفراز الصفراء، يرتفع الضغط داخل المثانة، وتتمدد جدرانها، وتُعيق الدورة الدموية المحلية. لاحقًا، ومع تفاقم العملية الالتهابية، تُصبح جدران المثانة نخرية أو مثقوبة، مما يؤدي إلى ظهور المضاعفات المقابلة.
يمكن أن تكون الروابط المثيرة للجدل في التطور المعقد لالتهاب المرارة والتهاب المرارة هي:
- استهلاك الدهون الحيوانية والكربوهيدرات بشكل أساسي، على خلفية عدم استهلاك كمية كافية من البروتينات والألياف النباتية؛
- نظام غذائي منخفض السعرات الحرارية مع فقدان الوزن السريع واضطرابات الأكل (التناوب بين الصيام والإفراط في تناول الطعام)؛
- العوامل الوراثية، والسمات الدستورية الجينية؛
- داء السكري، خلل البروتين الدهني في الدم؛
- أمراض الكبد والبنكرياس والتهابات القناة الصفراوية وفقر الدم الانحلالي وحركة الأمعاء وفترة طويلة من التغذية الوريدية؛
- الاستخدام طويل الأمد لموانع الحمل ومدرّات البول، وكذلك أوكتريوتيد وسيفترياكسون؛
- الإدمان المزمن على الكحول، والتدخين المفرط، والخمول البدني لفترات طويلة؛
- الضغوط والصراعات المنتظمة؛
- بدانة.
الأعراض دبيلة المرارة
تتمثل الأعراض السريرية الأساسية لتطور خراج المرارة في آلام حادة شديدة في الربع العلوي الأيمن من البطن، وارتفاع حاد في درجة الحرارة، وعلامات تسمم. وغالبًا ما تتطور هذه الأعراض على خلفية أعراض أكثر دقة لالتهاب المرارة الحاد.
يمكنك أن تشك في أن التهاب المرارة الحاد قد أصبح معقدًا بسبب الالتهاب الرئوي بناءً على الأعراض المميزة التالية:
- زيادة ملحوظة في الألم؛
- ارتفاع حاد في درجات الحرارة إلى 39-40 درجة مئوية؛
- في بعض الأحيان - اصفرار الصلبة والأنسجة المخاطية المرئية؛
- شعور مفاجئ بالضعف الشديد؛
- الغثيان والقيء.
عند جس البطن في المراق الأيمن، غالبًا ما يُلاحظ تضخم وتوتر في المرارة، دون أي ميل لتخفيف الأعراض. أثناء الجس، يلاحظ المريض زيادة في الألم.
تتطلب أدنى العلامات الأولى لتفاقم المرض إحالة المريض فورًا إلى قسم الجراحة لإجراء تشخيص عاجل وتحديد أساليب العلاج الإضافية. [ 7 ]
يجب تقييم تدهور حالة الأشخاص الذين يعانون من أي أمراض في الجهاز الكبدي الصفراوي بعناية فائقة. عند ظهور أول أعراض مشبوهة تشير إلى تفاقم المرض، من الضروري طلب المساعدة الطبية على وجه السرعة، وتجنب العلاج الذاتي بأي حال من الأحوال. يُمنع منعًا باتًا وبشكل خاص:
- تقديم الطعام والمشروبات الكحولية للمريض؛
- وضع وسادة تدفئة على منطقة البطن؛
- غسل المعدة والأمعاء؛
- وصف أي أدوية بنفسك.
يمكن أن نطلق على هذه الأعراض اسم الأعراض المشبوهة:
- حمى مفاجئة وقشعريرة؛
- فقدان الاهتمام بالطعام؛
- زيادة الألم في منطقة بروز الكبد؛
- ضعف مفاجئ؛
- التعرق وجفاف الفم؛
- ظهور الغثيان والقيء عند محاولة تناول الطعام.
في الحالات الشديدة، وعند حدوث مضاعفات، تظهر علامات التسمم الحاد، بما في ذلك فقدان الوعي. ويُلاحظ انخفاض حاد في ضغط الدم وتوتر في عضلات البطن. [ 8 ]
عند حدوث مضاعفات مثل التهاب الصفاق الصفراوي، يشعر المريض بألم شديد في البطن، مما يجعله يتخذ وضعية الجنين، ويضغط ركبتيه على صدره. يزداد معدل ضربات القلب إلى ١٠٠-١٢٠ نبضة في الدقيقة، ويتسارع التنفس.
يتجلى التسمم الحاد بانتفاخ البطن وشحوب حاد في الجلد. إذا لم يتلقَّ المريض مساعدة طبية، تبدأ مرحلة الإرهاق: يصبح الوعي غائمًا، ويتحول لون الجلد إلى الأصفر، وتفقد الاستجابة للمنبهات المحيطة. يمكن وصف هذه الحالة بأنها حالة حرجة: في حال عدم تلقي العلاج، تحدث الوفاة. [ 9 ]
العلامات الرئيسية لالتهاب المرارة هي الأعراض المتزايدة التالية:
- ألم حاد ومستمر وممتد في منطقة بروز الكبد؛
- علامات تهيج الصفاق، وزيادة الألم مع الاستنشاق العميق، والسعال وأي نشاط حركي؛
- التوتر والألم عند جس منطقة الكبد؛
- ارتفاع حاد وقوي في درجات الحرارة؛
- زيادة التعرق؛
- اصفرار الصلبة؛
- خفض ضغط الدم؛
- اكتئاب الوعي.
تجدر الإشارة إلى أن الصورة السريرية قد تكون غير واضحة لدى مرضى السكري أو حالات نقص المناعة. لذلك، يتطلب هؤلاء المرضى مراقبة دقيقة للغاية.
العلامة المساعدة هي أعراض مورفي، والتي يتم اختبارها على النحو التالي:
- ضع اليد اليسرى على حافة القوس الساحلي على الجانب الأيمن بحيث يكون الإصبعان الثاني والرابع على نقطة كير (في إسقاط المرارة على جدار البطن الأمامي - تقاطع القوس الساحلي الأيمن والحافة الخارجية لعضلة البطن المستقيمة اليمنى)؛
- يطلب من المريض أن يأخذ نفساً عميقاً، وفي أعلى النفس يشعر الشخص بألم حاد في منطقة الكبد (أعراض مورفي إيجابية).
مراحل
يتحدث بعض أطباء الجهاز الهضمي عن احتمالية تطور أمراض القناة الصفراوية على مراحل. نتحدث هنا عن المراحل التالية:
- خلل وظيفي →
- ديسكلي →
- التهاب المرارة →
- الدبيلة، أو تحص صفراوي → الدبيلة.
في الوقت نفسه، لا يتم قبول مثل هذا التدريج بشكل عام، حيث توجد عوامل مسببة للأمراض أخرى يمكن أن تصبح روابط لا تقل أهمية في تطور خراج المرارة. [ 10 ]
المضاعفات والنتائج
تُشكل دبيلة المرارة خطرًا جسيمًا على المرضى، إذ قد تؤدي إلى الوفاة نتيجةً لتطور المضاعفات. يؤدي التمدد الشديد، المصحوب بعمليات ضمورية في جدران المرارة، إلى ثقبها. وللثقب، أو التمزق، ثلاثة أنواع:
- اختراق تجويف البطن، مع مزيد من تطور التهاب الصفاق الصفراوي؛
- اختراق شبه حاد مع تطور الخراج الموضعي؛
- تطور الناسور المراري المعوي.
الصورة السريرية للانثقاب هي نفسها كما في التهاب المرارة الحاد. ومع ذلك، تُقيّم الحالة العامة للمرضى على أنها أشد بكثير، ولا تستجيب للعلاج التحفظي. بعد ظهور أولى العلامات المرضية، يُلاحظ ألم في البطن وحمى لعدة أيام. يرفض المرضى تناول الطعام. بعد ظهور التهاب الصفاق المنتشر، يصبح التشخيص واضحًا. [ 11 ]
إذا دخل المكون المعدي إلى الجهاز الدوري، يصاب المرضى بتسمم الدم المعمم، مما يشكل أيضًا تهديدًا حقيقيًا للحياة.
ومع ذلك، يعتبر الأطباء أن المضاعفات الرئيسية لخراج المرارة هي الإصابة بالغرغرينا، أي نخر (موت) أنسجة العضو. في أغلب الأحيان، تكون أجزاء معينة من العضو عرضة للنخر، مثل الجزء السفلي. أما نخر المثانة بأكملها فهو نادر. [ 12 ]
لذا، فإن المشاكل الأكثر شيوعا التي تسببها خراجات المرارة هي:
- نخر أنسجة المثانة؛
- ثقب (تكوين ثقب، تمزق جدران الأعضاء مع تطور التهاب الصفاق الصفراوي)؛
- الإنتان (دخول البكتيريا إلى مجرى الدم، مما يؤدي إلى تطور رد فعل التهابي جهازي وتلف لاحق لجميع الأعضاء أو معظمها).
ويؤدي فشل العديد من الأعضاء بدوره إلى الموت. [ 13 ]
التشخيص دبيلة المرارة
إن زيادة الألم في المراق الأيمن مع ارتفاع درجة حرارة الجسم لدى مرضى التهاب المرارة الحاد تُثير الشك في حدوث مضاعفات مثل التهاب المرارة. ومع ذلك، فإن التشخيص ضروري أيضًا لتأكيد التشخيص، وذلك في المقام الأول لتحديد أسباب المرض واختيار أساليب العلاج المناسبة.
خلال فحص التاريخ المرضي، يُحدد الطبيب مدة اكتشاف بعض الاضطرابات المُميزة لدبيلة المرارة. ثم يُجري الطبيب جسًا: في حالة دبيلة المرارة، عادةً ما يكون هناك ألم متوسط في المراق الأيمن. كما يُفحص علامة مورفي، التي تتميز بحبس النفس اللاإرادي أثناء الشهيق عند الضغط على المراق الأيمن. تُعطي هذه العلامة رد فعل إيجابي لدى مرضى دبيلة المرارة.
إذا كان المرض في مرحلة متقدمة، قد يشعر الطبيب بألم شديد وتضخم في المرارة.
بالإضافة إلى ذلك، يتم وصف الفحوصات المخبرية للمريض:
- يكشف فحص الدم السريري العام لالتهاب المرارة عن زيادة في عدد كريات الدم البيضاء (أكثر من 15x109 / لتر)، وتغيرًا في تركيبة كريات الدم البيضاء إلى اليسار (حتى مع العلاج بالمضادات الحيوية). وتُعدّ هذه التغيرات من سمات التهاب المرارة الغنغريني.
- تشير كيمياء الدم الحيوية إلى أن إنزيمات الكبد ضمن النطاق المرجعي. تساعد هذه الحقيقة على التمييز بين دُبَيْلة المرارة والآفة الانسدادية للأجزاء البعيدة من الجهاز الصفراوي. ولكن في هذه الحالة، قد يكون هناك استثناء للقاعدة: أحيانًا، تضغط المرارة المتضخمة على القناة الصفراوية المشتركة أو الكبدية، نتيجةً لدُبَيْلة المرارة. وقد يصاحب ذلك زيادة في نشاط الفوسفاتاز القلوي وارتفاع في مستوى البيليروبين.
- يمكن للاختبارات الميكروبيولوجية الكشف عن وجود بكتيريا الدم، كما يساعد اختبار حساسية المضادات الحيوية في وصف الأدوية المضادة للبكتيريا المناسبة بشكل صحيح.
تعتبر الدراسات التالية إلزامية:
- فحوصات الدم والبول السريرية؛
- دياستاز البول؛
- - كيمياء الدم مع تحديد البيليروبين الكلي والكسور، البروتين الكلي، الجلوكوز، الأميليز، الكوليسترول الكلي، ALT، AST، الفوسفاتيز القلوية، GGT)؛
- فحوصات الدم لفيروس نقص المناعة البشرية، وRW، والعلامات الفيروسية؛
- تقييم طيف الدهون في الدم مع تحديد معامل تصلب الشرايين.
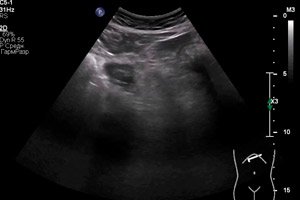
يعتمد التشخيص الآلي بشكل أساسي على فحص الموجات فوق الصوتية. يمكن أن تظهر دبيلة المرارة بأشكال مختلفة في صورة الموجات فوق الصوتية. تشمل أكثر علامات الموجات فوق الصوتية شيوعًا اضطرابات هيكلية شديدة وغير متساوية أحيانًا، وتغيرًا في صدى الصوت وسمك جدران الأعضاء - سواءً حول المحيط أو موضعيًا. يُكتشف تضخم المرارة وتراكم السوائل حول الكيس. العصارة الصفراوية غير متجانسة، وقد تحتوي على قشور ورواسب وفقاعات غازية. [ 14 ]
عند إجراء فحص بالموجات فوق الصوتية، من الضروري مراعاة أن صورة الصدى في حالة خراج المرارة قد تتغير بسرعة كبيرة. يُجرى الفحص القياسي باستخدام مجس محدب. بعد العملية، يُعِدّ الطبيب بروتوكولًا تشخيصيًا يصف فيه جميع المؤشرات والتغيرات التي تُلاحظ في المرارة (الموضع، الشكل، الحجم، حالة الجدران، الشوائب، محتويات التجويف، حالة الأنسجة المحيطة).
أما بالنسبة للفحص بالمنظار - وخاصة تصوير البنكرياس والقنوات الصفراوية بالرجوع - في حالة الاشتباه في وجود ورم دموي، فلا يتم إجراؤه حتى لا نضيع الوقت ونبدأ العلاج الجراحي في أقرب وقت ممكن.
بالإضافة إلى ذلك، قد يُوصى بإجراء فحص بالأشعة السينية، والذي يشمل تصويرًا بالأشعة السينية للمراق الأيمن، وتصويرًا وريديًا للمرارة. وفي حالات نادرة، يُستخدم التصوير بالرنين المغناطيسي، الذي يتيح الحصول على صورة مباشرة للجهاز الصفراوي والقنوات البنكرياسية.
تشخيص متباين
يجب التمييز أولاً بين دبيلة المرارة والاستسقاء في العضو نفسه. يتطور الاستسقاء نتيجة انسداد كامل أو جزئي لقناة المرارة، مما يؤدي إلى تراكم المخاط والإفرازات في تجويف المرارة. يحدث الاستسقاء بعد توقف تدفق الصفراء. تتمثل الخصائص الرئيسية للمرض في انسداد عنق المرارة أو قناتها بواسطة حصوة على خلفية انخفاض ضراوة النباتات البكتيرية. تمتص المرارة مكونات الصفراء، وتموت الميكروبات، وتصبح محتويات المرارة متغيرة اللون ومخاطية. أثناء الفحص البدني للمرضى، من الممكن جس المرارة المتضخمة والممتدة وغير المؤلمة وقاعها. في حالة العدوى الخبيثة، تتكاثف جدران المرارة ويتشكل القيح في التجويف.
يبقى الفحص بالموجات فوق الصوتية الطريقة الرئيسية للتشخيص التفريقي. في تجويف العضو، تُفحص هياكل صدى كثيفة قابلة للتحرك عند تغيير وضع الجسم. تنقل الموجات فوق الصوتية معلومات موثوقة إلى حد ما - بنسبة تتراوح بين 96% و98%.
يتم إجراء التشخيص التفريقي المساعد مع القرحة المثقوبة، والتهاب الزائدة الدودية الحاد، والانسداد المعوي الحاد، والالتهاب الرئوي الأيمن، وحصوات المسالك البولية، واحتشاء عضلة القلب (متلازمة القلب والمرارة)، وكذلك مع التهاب القناة الصفراوية، والتهاب المرارة الغنغريني أو القيحي.
لاستبعاد الأمراض ذات المظاهر السريرية المتشابهة، من الممكن استخدام طرق التشخيص التفريقي التالية:
- اختبارات وظائف الكبد؛
- قياس مستويات إنزيمات البنكرياس؛
- تصوير البطن بالموجات فوق الصوتية؛
- اختبارات مع الكوليسيستوكينين، وما إلى ذلك.
من الاتصال؟
علاج او معاملة دبيلة المرارة
المكونات الرئيسية لعلاج خراج المرارة هي إجراءات تخفيف الضغط الجراحي العاجلة واستئصال المرارة. يُعد وصف الأدوية وسيلة مساعدة، بما في ذلك العلاج بالمضادات الحيوية.
مجالات العلاج الأساسية:
- الوقاية من المضاعفات على شكل ثقب وما إلى ذلك؛
- إزالة غير مشروطة لعضو ما.
المرحلة الأولى من العلاج هي تخفيف الضغط الطارئ على المرارة، وهو أمر ضروري لتقليل درجة الضغط على الأنسجة المحيطة. إذا كان المريض يعاني من عدم استقرار في ديناميكا الدم أو كانت هناك موانع للجراحة (أمراض خطيرة مصاحبة)، فيمكن اغتنام الفرصة لإجراء تصريف كبدي للمرارة تحت مراقبة الأشعة السينية، والذي يتمثل جوهره في إزالة الإفرازات والقيح من العضو. سيسمح هذا الإجراء بإزالة الضغط عن القنوات الصفراوية، مما سيؤدي إلى تحسن سريع وملموس في صحة المريض. ومع ذلك، لا يضمن هذا الإجراء الانتصار التام على المرض والوقاية من المضاعفات الإنتانية. بناءً على ذلك، في حال عدم وجود موانع للجراحة، من الضروري إجراء استئصال المرارة - ولكن فقط بعد استقرار مؤشرات ديناميكا الدم.
بعد جراحة استئصال المرارة، من المهم إجراء علاج داعم، بما في ذلك العلاج بالمضادات الحيوية. يجب أن تستمر هذه المرحلة حتى تعود مؤشرات درجة الحرارة إلى وضعها الطبيعي ويستقر مستوى كريات الدم البيضاء في الدم. تُوصف المضادات الحيوية بناءً على نتائج دراسة مقاومة المضادات الحيوية في المزرعة المُلقحة من إفراز الصفراء. [ 15 ]
تشمل إدارة المرضى اتباع نظام غذائي صحي، وممارسة النشاط البدني، والاهتمام بتطهير بؤر العدوى. وتلعب المراقبة الخارجية، والعلاج اللاحق في المصحات والمنتجعات الصحية، وإجراءات إعادة التأهيل النفسي دورًا هامًا.
الأدوية
يبدأ العلاج الدوائي فورًا بعد التدخل الجراحي، والذي يتضمن استئصال المرارة. وقد يشمل هذا العلاج الإجراءات التالية:
- العلاج بالتسريب لإزالة التسمم واستعادة نقص الماء والإلكتروليت والطاقة.
- العلاج المضاد للبكتيريا:
- سيبروفلوكساسين عن طريق الفم 500-750 ملغ مرتين يوميا لمدة عشرة أيام.
- الدوكسيسيكلين عن طريق الفم أو الوريد بالتنقيط: يستخدم 200 ملغ / يوم في اليوم الأول، ثم 100-200 ملغ / يوم، اعتمادا على شدة الحالة، لمدة أسبوعين.
- إريثروميسين فمويًا: في اليوم الأول: ٤٠٠-٦٠٠ ملغ، ثم: ٢٠٠-٤٠٠ ملغ كل ست ساعات. مدة العلاج من أسبوع إلى أسبوعين. تُؤخذ الأقراص بين الوجبات.
لتجنب الآثار الضارة والآثار الجانبية أثناء العلاج بالمضادات الحيوية (خلل التوازن الجرثومي، الفطريات)، يتم وصف محلول فموي من إنتراكونازول بكمية 400 ملغ / يوم لمدة عشرة أيام.
- السيفالوسبورينات الفموية - على سبيل المثال، سيفوروكسيم 250-500 ملغ مرتين يوميا بعد الوجبات لمدة أسبوعين.
- يتم استخدام الأدوية العلاجية حسب المؤشرات:
- يتم تناول سيسابريد (منشط حركية المعدة الذي يزيد من حركة الجهاز الهضمي العلوي) بجرعة 10 ملغ حتى 4 مرات في اليوم، أو ديبريدات بجرعة 100-200 ملغ حتى 4 مرات في اليوم، أو ميتيوسبازميل بكبسولة واحدة ثلاث مرات في اليوم، لمدة أسبوعين على الأقل.
- هوفيتول 2 قرص ثلاث مرات يوميا قبل الوجبات، أو ألوشول 2 قرص حتى 4 مرات يوميا بعد الوجبات، لمدة شهر على الأقل.
- مستحضرات بولي انزيمية، جرعة أو جرعتين قبل الوجبات لمدة ثلاثة أسابيع، لعدة أسابيع.
- مضادات الحموضة، جرعة واحدة بعد 1.5-2 ساعة من تناول الطعام.
- مسكنات الألم، وأدوية مضادة للتشنج، حسب التأثير السريري المطلوب.
من بين الآثار الجانبية المحتملة للعلاج، الأكثر شيوعًا هي عدم استقرار البراز، وآلام البطن، وحكة الجلد، وزيادة تكوين الغازات. تتطلب هذه الأعراض تصحيحًا للأدوية والنظام الغذائي.
العلاج الجراحي
استئصال المرارة هو إجراء جراحي يتضمن إزالة المرارة، وهو العضو الذي يخزن الصفراء التي يتم إنتاجها في الكبد وتشارك في عملية الهضم.
يُعد استئصال المرارة علاجًا إلزاميًا لتطور خراج المرارة، ويجب أن تكون العملية عاجلة لتجنب حدوث مضاعفات تهدد الحياة. في السنوات الأخيرة، أصبح التدخل الجراحي يُجرى بشكل رئيسي بالمنظار، باستخدام منظار البطن (جهاز خاص مزود بكاميرا فيديو) وأدوات خاصة. [ 16 ]
نادرًا ما يصاحب استئصال المرارة بالمنظار مضاعفات، مع أن احتمالية حدوثها تبقى قائمة في حالات نادرة. من بين المضاعفات المحتملة ما يلي:
- النزيف، جلطات الدم؛
- مشاكل في الجهاز القلبي الوعائي؛
- عدوى؛
- تلف الأعضاء المجاورة (مثل الأمعاء الدقيقة والكبد)؛
- التهاب البنكرياس؛
- التهاب رئوي.
تعتمد درجة خطر حدوث المضاعفات إلى حد كبير على الصحة العامة للشخص والأسباب الأولية لتطور التهاب المرارة الحاد.
يتضمن التحضير للجراحة النقاط التالية:
- تقييم المعايير الدموية وحالة الأعضاء الحيوية؛
- تثبيت المعايير الدموية.
يجب أن تتم كافة الأنشطة التحضيرية في مدة لا تزيد عن ساعتين.
تُجرى عملية استئصال المرارة باستخدام التخدير العام (الوريدي). وتُجرى العملية نفسها باستخدام المنظار الجراحي قليل التوغل أو الطريقة المفتوحة التقليدية.
أثناء الجراحة بالمنظار، يُجري الجرّاح من 2 إلى 4 ثقوب في جدار البطن. يُدخل أنبوب خاص مزود بكاميرا فيديو في أحد الثقوب، ويتمكن الطبيب من مشاهدة شاشة المراقبة المثبتة في غرفة العمليات والتحكم في الأدوات الجراحية المُدخلة عبر الثقوب المتبقية إلى تجويف البطن. تستغرق عملية استئصال المرارة بالمنظار حوالي ساعة ونصف إلى ساعتين.
في بعض الأحيان، قد لا يكون تنظير البطن ممكنًا، ويضطر الجراح إلى إجراء العملية باستخدام المنظار المفتوح. تتم العملية كما يلي: في الجزء الأيمن من تجويف البطن، بالقرب من القوس الضلعي، يُجري الطبيب شقًا بطول 3-10 سم، ويرفع الأنسجة لإخراج الكبد، ثم يُزيل المرارة. بعد تصوير القناة الصفراوية، تُخاط الغرز. تستغرق عملية استئصال المرارة المفتوح من ساعة ونصف إلى ساعتين. [ 17 ]
يبقى المريض في غرفة العمليات أو في وحدة العناية المركزة حتى يزول مفعول التخدير. ثم يُنقل إلى جناح عادي، حيث يتعافى بشكل أفضل.
بعد استئصال المرارة بالمنظار، يُمكن للمريض الخروج إلى المنزل في اليوم الثالث أو الرابع، حسب حالته. مؤشرات الخروج هي: أن يكون المريض قادرًا على الأكل والشرب، والحركة بشكل مستقل، مع صحة عامة جيدة ودون أي مضاعفات.
بعد استئصال المرارة المفتوح، يبقى المريض في المستشفى لفترة أطول قليلاً حتى يتعافى بشكل كافٍ.
فترة ما بعد جراحة استئصال المرارة، المرتبطة بتقيح المرارة، مصحوبة بالضرورة بالعلاج بالمضادات الحيوية. تُوصف المضادات الحيوية حتى يستقر عدد كريات الدم البيضاء في الدم: تُعطى المضادات الحيوية في البداية عن طريق الوريد، ثم تُعطى عن طريق الفم.
في الأيام الأولى، يُنصح المريض بالبقاء في الفراش، ولكن عليه محاولة النهوض من حين لآخر، وهو أمر ضروري للوقاية من مضاعفات ما بعد الجراحة (مثل الالتهاب الرئوي والالتصاقات، إلخ). يُمنع تناول الطعام حتى تزول الغازات: عادةً ما تبدأ الغازات بالخروج بعد 24-48 ساعة من العملية. بعد ذلك، يُمكن تناول الطعام تدريجيًا، بدءًا من الحساء المهروس والبطاطس المهروسة السائلة في الماء. بعد فترة، يُضاف إلى النظام الغذائي العصيدة السائلة والخضراوات المهروسة واللحوم.
الوقاية
يُعد التهاب المرارة الحاد، الذي يتفاقم بالتهاب المرارة، من أكثر أمراض الجهاز الهضمي شيوعًا. لذلك، يجب أن تهدف الإجراءات الوقائية، في المقام الأول، إلى منع تطور أي مرض التهابي في هذا العضو. ولذلك، غالبًا ما يكون سبب التهاب المرارة الحاد هو العدوى. تدخل العوامل المعدية إلى المرارة بعدة طرق:
- مع الدم؛
- من الأمعاء؛
- من خلال أوعية الجهاز الليمفاوي.
مع تدفق الدم واللمف، تخترق العدوى المثانة في حال وجود خلل في وظيفة الكبد الوقائية. وفي حال وجود خلل في وظيفة القناة الصفراوية الحركية، قد تدخل الميكروبات من الأمعاء. وتتطور العملية الالتهابية على خلفية خلل في وظيفة المثانة الحركية واحتباس الصفراء.
يحدث ركود الصفراء نتيجة وجود حصوات، أو استطالة القناة الكيسية وانحناءها، أو تضيقها. في حالة حصوات المرارة، تصل نسبة حدوث عملية التهابية حادة إلى 90%. بسبب انسداد القناة بالحصوة، يصبح دخول الصفراء إلى الأمعاء مستحيلاً، مما يؤدي إلى ارتفاع الضغط داخل المثانة، وتمدد جدرانها، واضطراب الدورة الدموية، مما يؤدي إلى ظهور رد فعل التهابي.
ما الذي يمكن فعله لتقليل خطر الإصابة بالتهاب المرارة الحاد وتقيح المرارة؟ يقدم الأطباء التوصيات التالية:
- تناول الطعام بشكل مجزأ، 5-6 مرات في اليوم، دون الإفراط في تناول الطعام أو فترات الصيام؛
- تجنب الأطعمة الدهنية والمقلية والمالحة والحارة جدًا؛
- التخلص من العادات السيئة مثل التدخين وشرب الكحول؛
- اتباع نمط حياة نشط (نمط الحياة المستقرة يساهم في تكوين الركود)؛
- راقب وزن جسمك ومنع تطور السمنة.
وفيما يلي بعض الأطعمة التي ينصح باستبعادها من النظام الغذائي، خاصة في الحالات التي توجد فيها عوامل خطر للإصابة بتضخم المرارة:
- الأطعمة المقلية، الحارة، المالحة، الحامضة جدًا والدهنية؛
- الصلصات والتوابل الحارة (بما في ذلك المايونيز، الأدجيكا، الخردل، الفجل)؛
- الكريمة الثقيلة والقشدة الحامضة وكمية كبيرة من الزبدة؛
- الفاصوليا والبازلاء؛
- القهوة والمشروبات الكحولية والكاكاو والصودا؛
- الشوكولاتة والحلوى والمخبوزات؛
- الفواكه الحامضة والخضروات ذات الألياف الخشنة.
من المهمّ علاج أيّ أمراض في الجهاز الهضمي، والتهابات الجهاز البولي التناسلي، وأمراض الأنف والأذن والحنجرة فورًا. في حال ظهور أعراض مشبوهة، يجب مراجعة الطبيب في أسرع وقت ممكن.
توقعات
قد يكون التهاب المرارة قاتلاً إذا لم يتلقَّ المريض الرعاية الطبية والجراحة في الوقت المناسب. ولا يمكن التنبؤ بنتائج جيدة إلا إذا كُشِفَت الحالة المرضية في الوقت المناسب ولم يُصَب المريض بانثقاب أو مضاعفات نخرية أو إنتانية. ومع تطور التهاب الصفاق والإنتان العام، يتفاقم التشخيص بشكل حاد.
بشكل عام، تعتمد نتائج المرض في كثير من الأحيان على عمر المريض وصحته العامة.
يضمن العلاج في الوقت المناسب مع بدايته المبكرة تشخيصًا إيجابيًا: ينتهي العلاج بشفاء المريض تمامًا وعودته إلى نشاطه المعتاد. [ 18 ]
المرضى من كبار السن والشيخوخة، وكذلك المرضى الذين يعانون من نقص المناعة والأمراض المصاحبة الشديدة (مثل داء السكري اللا تعويضي)، ينتمون إلى فئة خطر خاصة: فالدبيلة التقدمية لدى هؤلاء المرضى قد تُحفّز تطور المضاعفات الإنتانية، وهي حالات معقدة تُشكّل خطرًا على الحياة. إضافةً إلى ذلك، قد تُؤدي عمليات التمدد والضمور الشديدة في جدران العضو إلى تمزقها (انثقابها)، مما يُؤدي إلى التهاب الصفاق الصفراوي.
هناك أيضًا بعض المخاطر المتعلقة بمضاعفات ما بعد الجراحة: قد تتفاقم حالة خراج المرارة الناتج عن الجراحة نتيجةً لالتهاب الجرح، والنزيف، وتكوين خراج تحت الكبد. ومع ذلك، فإن الرعاية الطبية في الوقت المناسب، من خلال إجراء جراحي كفء، ثم علاج ترميمي لاحق، تُحسّن تشخيص المرض.

