
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
اللحمية
خبير طبي في المقال
آخر مراجعة: 04.07.2025
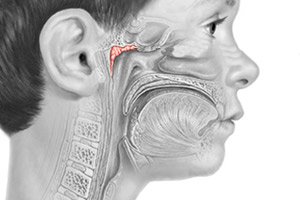
اللحمية (الناميات الأنفية) - تضخم في اللوزتين البلعوميتين، يحدث في ظروف معينة. يُلاحظ غالبًا لدى الأطفال الذين تتراوح أعمارهم بين سنتين وعشر سنوات.
اللوزة البلعومية، كجزء من حلقة فالدير-بيروغوف البلعومية اللمفاوية، التي تمتلك جميع خصائص الأعضاء المناعية، تؤدي وظيفة وقائية ومناعية مهمة في تكيف الجسم مع العوامل البيئية.
علم الأوبئة
تُشخَّص اللحمية الأنفية لدى أكثر من 90% من الأطفال في سن مبكرة ومرحلة ما قبل المدرسة. في حال عدم وجود علاج مناسب لالتهاب اللحمية الأنفية كرد فعل لأي عملية التهابية في الجهاز التنفسي العلوي، فإنها تتزايد في الحجم بسرعة نسبية، مما يؤدي إلى اضطراب حاد في التنفس الأنفي وتطور أمراض مصاحبة في أجهزة الأنف والأذن والحنجرة، بالإضافة إلى أجهزة وأنظمة أخرى في الجسم.
التهاب الغدد اللمفاوية المزمن، المصحوب بتضخم في اللوزتين البلعوميتين، يُصيب الأطفال بشكل رئيسي من سن 3 إلى 10 سنوات (70-75%)، بينما تظهر بقية الأمراض في الأعمار الأكبر. قد يحدث تضخم اللوزتين البلعوميتين لدى البالغين، وكبار السن، وحتى كبار السن، إلا أن هذه الفئات العمرية لا تُمثل في المتوسط أكثر من 1% من الحالات.
الأسباب الزوائد الأنفية
عند الأطفال الصغار، يمكن أن يُعزى تضخم أنسجة اللحمية حتى سن معينة إلى ظاهرة فسيولوجية تعكس تكوين نظام وقائي على طريق اختراق الكائنات الحية الدقيقة مع تيار الهواء إلى الجهاز التنفسي العلوي.
لكونها جزءًا من بنية حاجزة واحدة، تستجيب الأنسجة الغدية أولًا للتأثيرات المعدية بتعبئة قدرات تعويضية. مع مرور الوقت، تتعطل عملية التجديد الفسيولوجي للأنسجة اللمفاوية، ويبدأ عدد البصيلات الضامرة التفاعلية ثم المتجددة بالازدياد تدريجيًا.
تتنوع أسباب الزوائد الأنفية، ولكنها غالبًا ما تكون ناتجة عن عدوى تخترق نسيج اللوزتين من الخارج (مثل حليب الأم الملوث بالمكورات العنقودية) وتُسبب تضخمًا وقائيًا. غالبًا ما يُحفز النمو السريع للزوائد الأنفية عدوى الأطفال (مثل الحصبة، والحمى القرمزية، والسعال الديكي، والدفتيريا، والحصبة الألمانية، وغيرها). في 2-3% من الحالات، قد تُصاب الزوائد الأنفية بالتهاب الغدد اللمفاوية (MBT) لدى الأطفال المصابين بالسل بمختلف أنواعه. كما تلعب عدوى الزهري دورًا في ظهور الزوائد الأنفية. وهكذا، وجد أ. مارفان، من بين 57 رضيعًا مُشخصين سريريًا بـ"الزوائد الأنفية"، إصابة 28 منهم بالزهري الخلقي، بينما حُدد احتمال الإصابة بهذا المرض لدى 11 طفلًا. ومع ذلك، غالبًا ما يحدث تضخم اللوزتين البلعوميتين وتطور التهاب الغدد اللمفاوية المزمن مع الاستعداد اللمفاوي، والذي يتميز بتغيرات مورفولوجية ووظيفية جهازية في الأعضاء اللمفاوية، تتجلى في كثرة اللمفاويات المطلقة والنسبية في الدم، وزيادة في الغدد اللمفاوية والتكوينات اللمفاوية للبلعوم الأنفي. الظرف الأخير يفضل تطور العدوى في اللوزتين البلعوميتين وتضخمها الإضافي. غالبًا ما يتم الكشف عن زيادة في الغدة الزعترية مع الاستعداد اللمفاوي. كما يلاحظ يو. إي. فيلتيشيف (1989)، يتميز الأطفال الذين يعانون من الاستعداد اللمفاوي بوزن الجسم الكبير، ولكنهم شاحبون، مع انخفاض مقاومة الجسم للعدوى. إنهم شاحبون، وبشرتهم حساسة وسهلة الإصابة، مع صغر الغدد اللمفاوية في عنق الرحم، وتكوينات لمفاوية متضخمة في البلعوم، وأكثر وأكثر شيوعًا في اللوزتين البلعوميتين. غالبًا ما يُصابون بأمراض تنفسية حادة، والتهاب اللوزتين، والتهاب الأذن، والتهاب القصبة الهوائية، والالتهاب الرئوي، ويسهل إصابتهم بالصرير. غالبًا ما تصاحب اللحمية الأنفية لدى هؤلاء الأطفال فقر الدم وخلل في وظائف الغدة الدرقية. هناك حالات معروفة للوفاة المفاجئة لدى الأطفال المصابين بالتهاب الغدد الليمفاوية، المرتبط بقصور الجهاز الودي الكظري وقصور وظيفة قشرة الغدة الكظرية، وهما سمتان من سمات هذا النوع من التهاب الغدد الليمفاوية. في الوقت نفسه، تُلاحظ اللحمية الأنفية والتهاب اللوزتين المزمن وعلامات أخرى لتضخم الغدد الليمفاوية وقصورها لدى الأقارب المقربين.
عوامل الخطر
قد تشمل العوامل المؤهبة لتضخم أنسجة اللحمية اللمفاوية خللًا في العمليات المناعية المرتبطة بالعمر، وأمراض البلعوم الالتهابية، ومختلف الأمراض المعدية لدى الأطفال، وزيادة حساسية جسم الطفل نتيجةً لتكرار العدوى الفيروسية التنفسية الحادة، واضطرابات الغدد الصماء، ونقص الفيتامينات، والتشوهات الدستورية، والغزو الفطري، والظروف الاجتماعية والمعيشية غير المواتية، والإشعاع، وأنواع التعرض الأخرى التي تقلل من تفاعل الجسم. يُعد تضخم اللحمية اللمفاوية أحد مظاهر تكيف الجسم مع الظروف المتغيرة استجابةً للإجهاد الوظيفي الكبير الناتج عن العمليات الالتهابية المتكررة. ويُعتبر أحد أسباب تضخم اللوزتين البلعوميتين اضطرابات في نظام السيتوكينات، التي تعمل كمنظم للمناعة، وخاصةً العملية الالتهابية، إلى جانب قصور وظيفة الطبقة القشرية للغدد الكظرية.
طريقة تطور المرض
أثناء التنفس الأنفي، تكون أول غدة لمفاوية منفردة تقع في مسار الهواء المستنشق، وتحتوي على عناصر مُكوِّنة للمستضدات وعدد من المواد الجوية الضارة، هي اللوزة البلعومية (اعتبر ب. س. بريوبرازينسكي وأ. خ. مينكوفسكي أن الأصح تسمية هذه الغدة اللمفاوية "اللوزة الأنفية البلعومية") أو النبتات الغدانية (اللوزة البلعومية، أو اللوزة الثالثة). يتراوح سمك اللوزة البلعومية الطبيعية بين 5 و7 مم، وعرضها 20 مم، وطولها 25 مم. اكتُشفت اللوزة الثالثة لأول مرة في جسم الإنسان على يد ج. سزيرماك عام 1860، ووصف ج. لوشكا عام 1869 وماير عام 1870 الصورة السريرية لالتهاب الغدانية الضخامي المزمن. وكان ماير هو من أطلق على اللوزة البلعومية المتضخمة مرضيًا اسم "النبتات الغدانية".
بالعين المجردة، تظهر اللوزة البلعومية على شكل نتوءات على طولها، بينها أخاديد. تنتهي هذه الأخاديد خلفيًا، متقاربة عند نقطة واحدة، لتشكل نوعًا من الكيس، وهو، وفقًا لـ ج. لوشكا، جزء من قناة الغدة النخامية التي كانت موجودة سابقًا. لا تتطور اللوزة البلعومية بشكل جيد إلا في مرحلة الطفولة. عند الولادة، قد تظهر اللوزة البلعومية بمظاهر مختلفة. لذلك، ميز ل. تيستوت ثلاثة أنواع من اللوزتين البلعوميتين عند حديثي الولادة: على شكل مروحة مع نتوءات لمفاوية صغيرة، ونوع من نتوءات لمفاوية كبيرة (حول الصمام التاجي)، ونوع مع حبيبات إضافية تقع على سطح نتوءات لمفاوية.
في مرحلة الطفولة، تبدو الزوائد اللحمية ناعمة ومرنة، لكنها تزداد كثافة مع مرور الوقت نتيجة استبدال جزء من النسيج اللمفاوي بنسيج ضام، حيث تبدأ عملية ضمورها. تتميز اللوزة البلعومية بوفرة الأوعية الدموية، وتفرز الغدد المخاطية الموجودة فيها كمية كبيرة من المخاط المحتوي على كريات الدم البيضاء واللمفاويات والبلعميات. ابتداءً من سن الثانية عشرة، تبدأ اللوزة البلعومية بالتقلص تدريجيًا، وبحلول سن السادسة عشرة إلى العشرين، عادةً ما تبقى بقايا صغيرة من النسيج اللمفاوي، وغالبًا ما يحدث ضمور كامل لها لدى البالغين. عند حدوث تغيرات مرضية في اللوزة البلعومية، تزداد بسبب تضخم الغدد اللمفاوية، أي تضخم حقيقي فيها. لذلك، مع تضخم اللوزة البلعومية، تحتفظ بنفس البنية المورفولوجية للوزة الطبيعية، ولكن مع بعض السمات المميزة للالتهاب المزمن.
من الناحية الشكلية، تظهر اللوزة البلعومية كتكوين وردي باهت يقع على قاعدة عريضة في منطقة قبة الأنف البلعومية. في حالة تضخمها، يمكن أن تصل إلى المنخرين والميكعة من الأمام، وإلى الحديبة البلعومية من الخلف، وإلى الجيوب البلعومية وفتحات القناة السمعية من الجانب. عادةً، تُقسّم أحجام اللوزة البلعومية المتضخمة إلى درجات، تُحدد بصريًا أثناء تنظير الأنف الخلفي:
- الدرجة الأولى من تضخم الغدة الكظرية (الحجم الصغير) - تغطي الأنسجة اللمفاوية الثلث العلوي من الغدة الكظرية؛
- الدرجة الثانية (متوسطة الحجم) - تغطي الأنسجة الغدية اللمفاوية الثلثين العلويين من الميكعة (مستوى الطرف الخلفي من المحارة الأنفية الوسطى)؛
- الدرجة الثالثة - تغطي تمامًا المنخرين (مستوى الأطراف الخلفية للمحارات الأنفية السفلية). بالإضافة إلى التكوين اللمفي الرئيسي المنفرد الموجود في قبة البلعوم الأنفي، فإن التكوينات الجانبية الناتجة عن تضخم الجهاز الجريبي للغشاء المخاطي لها أهمية سريرية كبيرة. غالبًا ما تملأ هذه التكوينات الجيوب البلعومية وفتحات القناة السمعية (اللوزتان الأنبوبيتان).
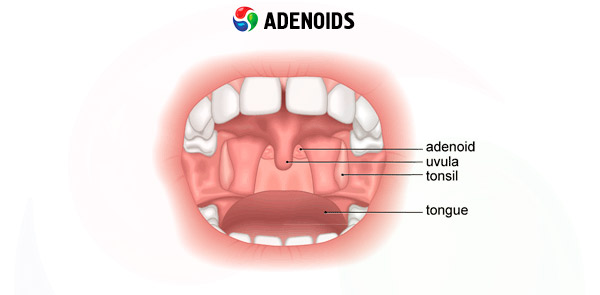
يُغطى سطح اللوزتين البلعوميتين بنفس الغشاء المخاطي الذي تُغطى به الغدد اللمفاوية الأخرى. تُغطى الجيوب الأنفية وبقية سطح البلعوم الأنفي بظهارة مهدبة متعددة الطبقات. مع تضخم والتهاب الغشاء المخاطي الذي يغطي اللوزتين البلعوميتين، يكتسب لونًا ورديًا أو أحمر فاتحًا، وأحيانًا يكون مائلًا للزرقة، وقد يُغطى بإفرازات مخاطية قيحية تتدفق بغزارة على طول الجدار الخلفي للبلعوم. لا يقتصر الدور السلبي للزوائد الأنفية عادةً على اضطراب التنفس الأنفي، بل يشمل أيضًا تضخم اللوزتين البلعوميتين، مما يؤدي إلى اضطراب الدورة الدموية في التجويف الأنفي والبلعوم الأنفي، مما قد يسبب احتقانًا ليس فقط في الأنف والجيوب الأنفية (كقاعدة عامة)، بل أيضًا في منطقة الغدة النخامية السرجية، مما يُعطل وظائف إحدى أهم الغدد الصماء، المرتبطة ارتباطًا وثيقًا بمنطقة تحت المهاد وأجهزة الغدد الصماء الأخرى في الجسم - الغدة النخامية. ومن ثم، اضطرابات جسدية ونفسية وعاطفية مختلفة في جسم الطفل النامي.
الأعراض الزوائد الأنفية
الأعراض الرئيسية هي ضعف التنفس الأنفي وسيلان الأنف المستمر. في معظم الأطفال، تُشكل اللحمية الأنفية نمطًا مميزًا للوجه (habitas adenoideus): تعبير وجهي فاتر وبشرة شاحبة، وفم نصف مفتوح، وطيات أنفية شفوية ناعمة، وجحوظ خفيف، وفك سفلي متدلي. يتعطل تكوين عظام الوجه: يتطور الجهاز السنخي بشكل غير طبيعي، وخاصة الناتئ السنخي للفك العلوي مع تضييقه وبروزه الإسفيني إلى الأمام؛ يوجد تضييق واضح وارتفاع في الحنك (الحنك القوطي - نقص تنسج الحنك)؛ القواطع العلوية غير طبيعية النمو، فهي تبرز بشكل كبير إلى الأمام وموقعها عشوائي؛ يحدث تسوس الأسنان مبكرًا؛ يؤدي ارتفاع الحنك الصلب إلى انحناء الحاجز الأنفي وضيق تجويف الأنف.
يعاني الأطفال من بطء في النمو، وتطور الكلام، والنمو البدني والعقلي. يفقد الصوت رنينه، وتظهر نبرة أنفية بسبب انسداد الأنف من المنخرين ("نغمة أنفية مغلقة")، وتضعف حاسة الشم. يعيق تضخم اللحميتين التنفس والبلع الطبيعيين. تضعف وظائف الأنف، ويتطور التهاب الجيوب الأنفية. تُهيّج إفرازات الأنف المصحوبة بسيلان مستمر جلد الدهليز الأنفي والمنطقة الأنفية الشفوية، كما أن البلع المتكرر للإفرازات يُسبب اضطرابات في الجهاز الهضمي.
يؤدي التنفس الفموي السطحي والمتكرر لفترات طويلة إلى نمو غير طبيعي للخلايا الصعبة ("صدر الدجاج")، وفقر الدم. ويؤدي النوم المتقطع مع فتح الفم، مصحوبًا بالشخير، إلى شرود الذهن وضعف الذاكرة والانتباه، مما يؤثر على الأداء الأكاديمي في المدرسة. ويؤدي الاستنشاق المستمر للهواء البارد غير النقي عبر الفم إلى الإصابة بالتهاب اللوزتين، والتهاب اللوزتين المزمن، والتهاب الحنجرة والقصبات الهوائية، والالتهاب الرئوي، وفي حالات نادرة إلى خلل في وظائف الجهاز القلبي الوعائي. وتساهم التغيرات الاحتقانية في الغشاء المخاطي للتجويف الأنفي، مع ضعف تهوية الجيوب الأنفية وتدفق الإفرازات منها، في تلفها القيحي. ويصاحب انسداد الفتحة البلعومية للأنابيب السمعية فقدان السمع من النوع الموصلي، وتطور أمراض الأذن الوسطى المتكررة والمزمنة.
في الوقت نفسه، تتدهور الحالة العامة للأطفال. يُلاحظ التهيج، والبكاء، واللامبالاة. كما يُلاحظ شعور بالضيق، وشحوب الجلد، وسوء التغذية، وزيادة التعب. ولا يقتصر سبب العديد من الأعراض على فشل الجهاز التنفسي، بل إنها تستند إلى آلية رد فعل عصبي. وتشمل هذه الأعراض الاضطرابات النفسية العصبية وردود الفعل (العصاب)، والنوبات الصرعية، والربو القصبي، وسلس البول الليلي، والسعال الانتيابي الوسواسي، والميل إلى تشنجات الطيات الصوتية، وضعف البصر، وحركات تشبه الرقص في عضلات الوجه.
تنخفض الاستجابة المناعية العامة، وقد تصبح اللحمية الأنفية مصدرًا للعدوى والحساسية. تعتمد الاضطرابات الموضعية والعامة في جسم الطفل على مدة وشدة صعوبة التنفس الأنفي.
مع اللحميات الأنفية التي تملأ تجويف البلعوم الأنفي بالكامل وتمنع التنفس الأنفي الحر، أي أنها تعيق وظائف الرنان والمصوت في تجويف الأنف، يُلاحظ خلل في النطق. يصعب نطق الحرفين الساكنين "م" و"ن"، إذ يُنطقان مثل "ب" و"د". يُسمى هذا النطق للأحرف المتحركة الأنفية "الأنفية المغلقة"، على عكس "الأنفية المفتوحة" التي تحدث مع شلل الحنك الرخو أو عيبه التشريحي (مثل التندب، أو الحنك المشقوق، إلخ).
يؤثر اللحمية على القناة السمعية - انسداد فتحة البلعوم الأنفي، تضخم اللوزتين الأنبوبيتين، التهاب الغشاء المخاطي للقناة السمعية (التهاب الأذن الوسطى المزمن، التهاب قناة الأذن الوسطى) - في الغالبية العظمى من الحالات، يؤدي ذلك إلى فقدان سمع دوري أو دائم، مما يُسبب تأخر نمو الطفل، وشرود ذهنه، وقلة انتباهه. يعاني الأطفال الصغار، بسبب فقدان السمع الناتج عن نشوء قناة الأذن، من صعوبة في إتقان الكلام، والذي غالبًا ما يكون مشوهًا.
يؤدي الإفراز الأنفي المستمر السميك واللزج إلى تهيج ونقع جلد الشفة العليا وتورمها وآفات أكزيمائية في جلد الدهليز الأنفي.
في الأطفال المصابين بالزوائد الأنفية، يُسبب التنفس المستمر عبر الفم تشوهات مختلفة في نمو هيكل الوجه. يتغير شكل الفك العلوي بشكل ملحوظ، إذ يضيق ويمتد للأمام، مما يُعطيه شكلًا إسفينيًا. يبرز الناتئ السنخي والأسنان للأمام متجاوزين قوس الفك السفلي، مما يتسبب في تغطية الأسنان العلوية للسطح الدهليزي للأسنان السفلية (ما يُسمى بروز الفك العلوي)، مما يؤدي إلى سوء الإطباق. يستمر الحنك الصلب في النمو، ويبرز في التجويف الأنفي على شكل انخفاض عميق يُشبه قبة كاتدرائية قوطية (الحنك القوطي). في الوقت نفسه، يتأخر نمو الفك السفلي (صغر حجم الفك)، مما يُبرز تشوه هيكل الوجه ويزيد من سوء الإطباق.
إذا لم تُعقَّم الزوائد الأنفية في الوقت المناسب، فإن المضاعفات حتمية، والتي تتجلى في العديد من اضطرابات النمو الجسدي والعقلي للطفل، بالإضافة إلى العديد من اضطرابات وظائف الحواس والأعضاء الداخلية. ومع ذلك، فقد أثبتت العديد من الملاحظات السريرية عدم وجود علاقة بين حجم الزوائد الأنفية وتواتر وتنوع وشدة المضاعفات. في كثير من الأحيان، يمكن أن تُثير الزوائد الأنفية الصغيرة مضاعفات كبيرة من مختلف الأعضاء والأجهزة. تُفسَّر هذه الظاهرة بحقيقة وجود بصيلات خُراجية صغيرة ولكنها كثيرة في نسيج الزوائد الأنفية، والتي، بسبب وفرة إمداد الدم والتصريف اللمفاوي، تُنبت الكائنات الدقيقة المُمرضة ليس فقط في التكوينات التشريحية القريبة، ولكن أيضًا في الأعضاء والأجهزة الواقعة بعيدًا عن البلعوم الأنفي.
تضخم الغدد اللمفاوية عملية عكسية. خلال فترة البلوغ، تتطور الغدد بشكل عكسي، لكن المضاعفات التي تنشأ عنها تبقى، وغالبًا ما تؤدي إلى الإعاقة.
أين موضع الألم؟
مراحل
هناك ثلاث درجات من تضخم اللوزتين البلعوميتين:
- الدرجة الأولى - النسيج الغدي يحتل الثلث العلوي من البلعوم الأنفي ويغطي الثلث العلوي من الميكعة؛
- الدرجة الثانية - النسيج الغدي يحتل نصف البلعوم الأنفي ويغطي نصف الميكعة؛
- الدرجة الثالثة - تشغل الأنسجة الغدانية البلعوم الأنفي بأكمله، وتغطي الميكعة بشكل كامل، وتصل إلى مستوى الطرف الخلفي من المحارة الأنفية السفلية؛ وفي حالات أقل بكثير، تبرز الغدد المتضخمة في تجويف البلعوم الفموي.
المضاعفات والنتائج
من بين المضاعفات الأكثر شيوعًا التهاب اللحمية المزمن، والذي غالبًا ما يتفاقم، والتهاب اللوزتين الحنكية الحاد، والتهاب الحنجرة والقصبة الهوائية والالتهاب الرئوي، ونزلة الأنف، والتهاب قناة الأذن، والتهاب الأذن الوسطى القيحي الحاد. لا يجيد الأطفال الصغار إخراج البلغم الذي يصل إلى الجزء الحنجري من البلعوم من البلعوم الأنفي، فيبتلعونه. وغالبًا ما يُصابون بخلل في الجهاز الهضمي بسبب ابتلاعهم للمخاط الملوث.
ومن الشائع أيضًا حدوث مضاعفات في العين مثل التهاب الجفن والتهاب الملتحمة والتهاب القرنية التقرحي.
في كثير من الأحيان، تؤدي الغدد اللمفاوية إلى اضطرابات في نمو الهيكل العظمي تشبه الكساح: صدر ضيق "على شكل دجاجة"، حداب وانحراف العمود الفقري، تشوه الأطراف السفلية، وما إلى ذلك. ترتبط هذه التغيرات باضطرابات متكررة في العمليات الأيضية في الغدد اللمفاوية المرتبطة بنقص فيتامين د.
عادةً ما يصاحب تضخم اللوزتين البلعوميتين التهاب مزمن في نسيجهما الحشوي، إلا أن تراكم الكائنات الدقيقة المسببة للأمراض في أخاديدها يُفاقم عملية الالتهاب بشكل ملحوظ، مُحوّلاً اللوزتين البلعوميتين إلى إسفنجة مُشبعة بالقيح. يُسمى هذا الالتهاب البطيء التهاب الغدد اللمفاوية المزمن؛ وهو يُعقّد مسار التهاب الغدد اللمفاوية لدى الأطفال بشكل كبير، وغالبًا ما يؤدي إلى مضاعفات صديدية مُختلفة.
تنتشر العملية الالتهابية من البلعوم الأنفي بسهولة إلى البلعوم والحنجرة والشعب الهوائية، وخاصة في حالات الزكام الحاد وأمراض الجهاز التنفسي العلوي الالتهابية المتكررة وطويلة الأمد. ويسبب تدفق الإفرازات المخاطية القيحية إلى الحنجرة سعالاً مستمراً، وخاصةً في الليل. وغالباً ما تتضخم الغدد الليمفاوية الإقليمية (العنقية، وتحت الفك السفلي، والقذالية) بشكل ملحوظ. ويصاحب التفاقم الدوري لالتهاب الغدد الليمفاوية المزمن ارتفاع في درجة حرارة الجسم، وألم موضعي حاد في البلعوم الأنفي، وزيادة في الإفرازات المخاطية القيحية، وانتشار الألم إلى قاعدة الجمجمة، ومؤخرة الرأس، ومحجر العينين. وتتضخم اللوزتان البلعوميتان، المتضخمتان بالفعل، بشكل حاد، مما يسد المنخرين تماماً. وتتدهور الحالة العامة للطفل في مثل هذه الحالات بشكل ملحوظ. يصبح الطفل خاملًا وسريع الانفعال ويبكي كثيرًا بسبب الألم في البلعوم الأنفي ويفقد الشهية ويتقيأ كثيرًا أثناء الأكل.
من المضاعفات الأخرى المرتبطة بالعدوى التي تعشش في اللحميات الأنفية التهاب اللحميات الأنفية الحاد، وهو التهاب حلق خلف الأنف أو البلعوم الأنفي. في بعض الحالات، يظهر هذا المضاعف على شكل التهاب نزفي، وفي حالات نادرة، على شكل التهاب حلق جريبي. يصيب هذا المرض عادةً الأطفال الصغار، ويبدأ فجأةً بارتفاع درجة حرارة الجسم (39-40 درجة مئوية). في الوقت نفسه، يُصاحبه انسداد كامل في التنفس الأنفي، وألم في الأذن، وسعال ليلي مفاجئ. قد يحدث التهاب اللحميات الأنفية الحاد تلقائيًا، في غياب تضخم مرضي في اللوزتين البلعوميتين، ولكن في أغلب الأحيان، يكون التهاب اللوزتين بهذا التضخم هو السبب في حدوث عملية التهابية حادة. عادةً ما تكون الأعراض هي نفسها في تفاقم التهاب اللحميات الأنفية المزمن، والفرق الوحيد هو شدة الالتهاب وتفاقم الحالة العامة، بينما تتضخم الغدد الليمفاوية الإقليمية وتصبح مؤلمة. تصبح إفرازات البلعوم الأنفي غزيرة وصديديةً. يختنق الطفل بها حرفيًا، ويعجز عن إخراجها وبصقها، فيبتلعها، مما يُسبب غالبًا التهابًا حادًا في الغشاء المخاطي المعدي وعسر الهضم. يُسهم قصر واتساع قناة السمع لدى الأطفال في وصول العدوى إلى الأذن الوسطى، خاصةً إذا حاول الوالدان تعليم الطفل تنظيف أنفه. يُسهّل ارتفاع الضغط في البلعوم الأنفي خلال هذه المحاولات دخول الإفرازات القيحية إلى الأذن الوسطى، ويحدث التهاب الأذن الوسطى القيحي الحاد.
تنتهي التهابات الغدد اللمفاوية الحادة، إذا لم تحدث أي مضاعفات، مثل التهاب اللوزتين العادي، في اليوم الثالث إلى الخامس مع الشفاء بالعلاج المكثف المناسب.
تتكون مجموعة أخرى من المضاعفات من اضطرابات ردود الفعل، والتي، كما يعتقد أ. ج. ليخاتشيف (1956)، قد تنشأ من المستقبلات العصبية للوزة البلعومية أو تنشأ نتيجة لتغيرات مصاحبة في الغشاء المخاطي الأنفي. أثبتت الدراسات النسيجية التي أجراها مؤلفون مختلفون في منتصف القرن العشرين أن اللوزة البلعومية مزودة بالعديد من الألياف العصبية اللبية وغير اللبية، بالإضافة إلى مستقبلات تنتهي في كل من سدى اللوزة ونسيجها الحشوي. تلعب هذه التكوينات العصبية، التي تتفاعل مع تدفق الهواء المار عبر البلعوم الأنفي، دورًا مهمًا في التطور المورفولوجي للمنطقة التشريحية بأكملها في الجهاز التنفسي العلوي، لأنها ترتبط ارتباطًا وثيقًا من خلال هياكل نباتية مع الوطاء والغدة النخامية ومراكز عصبية تحت قشرية أخرى تلعب دورًا مهمًا في التزويد الغذائي للجسم والتنظيم الانعكاسي لوظائفه.
قد تشمل اضطرابات ردود الفعل سلس البول الليلي، والصداع، ونوبات الربو، وتشنج الحنجرة، والانقباضات الرقصية لعضلات الوجه التي تذكرنا بالتجهم الطوعي لدى الأطفال، وما إلى ذلك.
تُعزى الاضطرابات العصبية والنفسية لدى الأطفال المصابين بالزوائد الأنفية، مثل فقدان الذاكرة، وبطء النمو العقلي، والخمول والنعاس المستمرين، واضطراب نقص الانتباه، إلى التأثير المرضي للزوائد الأنفية على الغدة النخامية، التي ترتبط ارتباطًا وثيقًا باللوزتين البلعوميتين، ليس فقط من خلال التكوينات العصبية، بل أيضًا من خلال التكوينات المباشرة نظرًا لوجود قناة قحفية بلعومية جنينية لدى الأطفال، تنشأ فيما يُسمى كيس لوتكا وتؤدي مباشرة إلى الغدة النخامية. تتم الاتصالات الوعائية مع الغدة النخامية الأمامية، المسؤولة عن النمو الجسدي، من خلال هذه القناة. يؤدي قصور هذا الفص إلى تأخر نمو الطفل ونضجه الجنسي. تُعوّض إزالة الزوائد الأنفية هذا النقص، وتُؤدي إلى التخلص من معظم اضطرابات ردود الفعل المرتبطة بالزوائد الأنفية.
التشخيص الزوائد الأنفية
يمكن التعرف على الطفل الذي يعاني من تضخم اللوزتين البلعوميتين من خلال مظهرها المميز.
يشير التاريخ المرضي إلى أمراض فيروسية تنفسية متكررة مع سيلان الأنف لفترات طويلة وحالة دون الحمى اللاحقة، وتدهور تدريجي في الحالة العامة للطفل مع تلف أعضاء الأنف والأذن والحنجرة الأخرى.
الفحص البدني
يُحدَّد حجم اللحمية الأنفية وتماسكها بالتنظير الخلفي للأنف والفحص الرقمي للبلعوم الأنفي. ويُحدَّد مدى نمو اللحمية الأنفية بالتصوير الشعاعي الجانبي للتجويف الأنفي والبلعوم الأنفي.
 [ 35 ]، [ 36 ]، [ 37 ]، [ 38 ]
[ 35 ]، [ 36 ]، [ 37 ]، [ 38 ]
البحوث المختبرية
فحوصات الدم والبول السريرية، الفحص البكتريولوجي لإفرازات البلعوم الأنفي بحثًا عن البكتيريا الدقيقة والحساسية للمضادات الحيوية، الفحص الخلوي للبصمات من سطح أنسجة اللحمية.
البحث الآلي
يُجرى الفحص التفصيلي المباشر للبلعوم الأنفي باستخدام طريقة تنظير الأنف الخلفي، حيث تُصوَّر الزوائد اللحمية على شكل تكوينات غير منتظمة الشكل ذات قاعدة عريضة، تقع على قبة البلعوم الأنفي. تحتوي على 4-6 شقوق طولية، أعمقها يقع في المنتصف. أقل شيوعًا هي الزوائد ذات السطح الكروي، حيث تُلاحظ جيوب عميقة فردية.
تكون الزوائد اللحمية عند الأطفال ناعمة ووردية اللون. أما عند البالغين، فعادةً ما تكون أكثر كثافةً وبهتانًا. في حالات نادرة، تُلاحظ تكوينات متصلبّة وكثيفة للغاية. كما يُمكن رؤية إفرازات مخاطية تملأ البلعوم الأنفي والممرات الأنفية، أو تورم أو تضخم في محارات الأنف. بعد فقر الدم في الغشاء المخاطي للتجويف الأنفي، وأثناء النطق، يُمكن لتنظير الأنف الأمامي أن يُظهر كيفية تحرك الزوائد اللحمية على طول الجدار الخلفي للبلعوم. ومن العلامات غير المباشرة لوجود الزوائد اللحمية تضخم اللوزتين الحنكيتين، وخاصةً تضخم الجريبات اللمفاوية في الجدار الخلفي للبلعوم. ومن السمات المميزة لذلك محدودية حركة الحنك الرخو.
يُعد التصوير الشعاعي الجانبي للبلعوم الأنفي طريقةً موضوعيةً لتحديد درجة تضخم النسيج الغداني، مما يسمح أيضًا بكشف السمات الهيكلية للبلعوم الأنفي، وهو أمرٌ بالغ الأهمية أثناء التدخل الجراحي. عندما يصعب إجراء تنظير الأنف الخلفي لدى الأطفال الصغار، يُستخدم الفحص الرقمي للبلعوم الأنفي على نطاق واسع.
يُظهر الفحص النسيجي للزوائد الأنفية أنها تتكون من نسيج ضام شبكي، تمتلئ حلقاته بالخلايا الليمفاوية. تظهر الخلايا الليمفاوية في مراحل مختلفة من انقسام النواة الحركية في المراكز الجرثومية للجريب. يُغطى سطح الزوائد الأنفية بظهارة أسطوانية مهدبة متعددة الطبقات. في بعض المناطق، تخترق الخلايا الليمفاوية المهاجرة هذه الظهارة.
ما الذي يجب فحصه؟
كيف تفحص؟
تشخيص متباين
يُعد التشخيص التفريقي للزوائد الأنفية مرحلة بالغة الأهمية في فحص المريض، إذ يُعد البلعوم الأنفي المنطقة التي قد تتطور فيها العديد من الأمراض الحجمية، والتي تختلف اختلافًا جوهريًا عن الزوائد الأنفية. قد يؤدي استخدام الطرق غير الجراحية أو الجراحية لعلاج الزوائد الأنفية في بعض الحالات إلى عواقب وخيمة. يجب التمييز بين الزوائد الأنفية وجميع أمراض تجويف الأنف، المصحوبة بصعوبة التنفس الأنفي، وإفرازات مخاطية قيحية من الأنف والبلعوم الأنفي، والأورام الحجمية الحميدة والخبيثة في البلعوم الأنفي، والأورام الحبيبية المحددة، والتشوهات الخلقية في الأنف والبلعوم الأنفي (مثل رتق القناة الأنفية). يجب إيلاء اهتمام خاص للزوائد الأنفية المتكررة، وخاصةً لدى البالغين. في هذه الحالات يجب فحص المريضة بهدف استبعاد عملية الورم (الورم الحليمي المقلوب، الورم الظهاري، الساركوما)، والتي يتم إجراء خزعة لها قبل التدخل الجراحي التالي.
من الاتصال؟
علاج او معاملة الزوائد الأنفية
يتم علاج اللحمية بهدف استعادة التنفس الأنفي الحر، ومنع تطور الأمراض المصاحبة لأعضاء الأنف والأذن والحنجرة والأعضاء الداخلية وأنظمة الجسم الناجمة عن أمراض متكررة في الجهاز التنفسي العلوي وضعف التنفس الأنفي على المدى الطويل.
دواعي الاستشفاء
الحاجة إلى إجراء عملية جراحية لاستئصال الغدة الدرقية.
العلاج غير الدوائي للزوائد الأنفية
أنبوب UF على الجدار الخلفي للبلعوم وعن طريق الأنف، علاج أنسجة اللحمية بالليزر الهيليوم نيون، العلاج الحراري بالموجات فوق الصوتية على الغدد الليمفاوية العنقية الخلفية الإقليمية، خلف الأذن والقذالية، العلاج بالري (ما يسمى "الدش الأنفي") لإزالة المستضدات من الغشاء المخاطي للتجويف الأنفي والبلعوم الأنفي باستخدام المياه المعدنية، بخاخات الأنف "أكوا ماريس" و "فيزيومر"، العلاج بالأوزون، كوكتيلات الأكسجين، العلاج بالطين. العلاج في المصحات والمنتجعات الصحية (منتجعات الطين المناخية والعلاجية والفصول الدافئة): العلاج المائي الفراغي بمياه البحر غير المخففة وماء اليود والبروم، محلول الطين، العلاج بالاستنشاق بعد شطف البلعوم الأنفي بماء ثاني أكسيد الكربون، محلول الطين، المبيدات النباتية، الزيوت النباتية، الرحلان الكهربائي الأنفي لمحلول الطين، العلاج بالضوء (على سبيل المثال، الإشعاع بالليزر للبلعوم الأنفي من خلال دليل الضوء أو تجويف الأنف).
العلاج الدوائي للزوائد الأنفية
الأدوية الليمفاوية المثلية: أومكالور، تونزلجون، تونزلوترين، يوف-ماليش، بجرعات تتناسب مع العمر، وفقًا لخطط علاجية مختلفة، لمدة شهر إلى شهر ونصف. لم تُثبت فعالية ليمفوميوسوت في علاج اللحمية الأنفية.
العلاج الجراحي للزوائد الأنفية
استئصال الغدد اللمفاوية، تدمير الأنسجة الغدية بالتبريد والليزر والموجات فوق الصوتية.
يجب أن يكون علاج الزوائد الأنفية شاملاً، يجمع بين أساليب التأثير الموضعي والعام، وخاصةً في الحالات المتقدمة، عند تطور عملية التهابية في نسيج الزوائد اللمفاوية، مع ملاحظة اضطرابات جسدية ونفسية وعقلية. يجب فحص هؤلاء الأطفال، حسب المؤشرات، من قبل طبيب أطفال، ومعالج نفسي للأطفال، وطبيب غدد صماء، وطبيب باطني، وأخصائي سمع، وأخصائي نطق، وغيرهم من المتخصصين، وفقًا للاضطرابات النفسية والجسدية والوظيفية التي تم اكتشافها لديهم.
علاج اللحمية الأنفية هو في الأساس جراحي (استئصال اللحمية الأنفية واستئصال اللحمية الأنفية؛ والفرق بين هذين النوعين من الجراحة هو أنه في استئصال اللحمية الأنفية يتم إزالة اللوزتين البلعوميتين المتضخمتين فقط، بينما في استئصال اللحمية الأنفية يتم إزالة الأنسجة الليمفاوية المتبقية على الجدران الجانبية للبلعوم الأنفي والتي يمكن إزالتها)، وخاصة بالنسبة للحمية الأنفية من الدرجة الثانية والثالثة.
متى يكون العلاج الجراحي للزوائد الأنفية ضروريا؟
يتم إجراء عملية استئصال الغدة الدرقية في أي عمر إذا كانت هناك مؤشرات مناسبة.
عند الرضع، يُعد العلاج الجراحي للزوائد الأنفية إلزاميًا في حالات اضطرابات التنفس الأنفي، والتنفس الصاخب أثناء النوم (خاصةً عند حدوث صرير)، وصعوبة المص (حيث يترك الطفل الثدي لالتقاط أنفاسه أو يرفض الرضاعة تمامًا). كما يُنصح بالجراحة في حالات التهاب الزوائد الأنفية المتكرر، والتهاب قناة فالوب، والتهاب القصبة الهوائية، وغيرها. بالنسبة للأطفال في هذه الفئة العمرية الذين يعانون من التهاب الأذن المتكرر، وفترات طويلة من انخفاض درجة الحرارة دون الحمى دون أسباب أخرى، وفترات طويلة من تسمم الدم في غياب بؤر عدوى مهمة أخرى (مثل التهاب اللوزتين المزمن)، والتسمم العصبي (التشنجات، والتهاب السحايا، وتغيرات في ردود الفعل الجسدية)، يُسمح باستئصال الزوائد الأنفية حتى في حالة تفاقم التهاب الزوائد الأنفية المزمن تحت "غطاء" الأدوية المضادة للبكتيريا المناسبة.
يخضع الأطفال الذين تتراوح أعمارهم بين 5-7 سنوات للعلاج الجراحي في حالة وجود غدة أنفية ذات أصل صعوبة في التنفس الأنفي، واضطرابات النطق، والأمراض الالتهابية في الأذن الوسطى ومضاعفاتها؛ كما يتم إجراء استئصال الغدة في هذا العمر في حالة التهاب الغدد اللمفاوية العنقية، والحمى اللمفاوية أو درجة الحرارة تحت الحموية ذات السبب غير الواضح، والتهاب الغدة اللوزية المتكرر، والتهاب الأنف، والتهاب الجيوب الأنفية، والتهابات العين، والتهاب الحنجرة والقصبات الهوائية، واضطرابات الجهاز الهضمي، وتشوهات الهيكل العظمي للوجه والصدر، واضطرابات المنعكسات (تشنجات الحنجرة وسلس البول الليلي، والسعال التشنجي الانتيابي، والصداع، وما إلى ذلك).
يتم إجراء استئصال الغدد الليمفاوية عند البالغين حتى في الحالات التي يتركز فيها النسيج اللمفاوي للبلعوم الأنفي حول فتحات الأنبوب السمعي ويمنع الشفاء من التهاب الأذن الوسطى النزلي والصديدي والتهاب الجيوب الأنفية والالتهاب الرئوي القصبي المزمن.
يُوصي بعض الباحثين الأجانب المرضى من جميع الأعمار (المصابين باللحميات الأنفية) الذين خضعوا لعلاج جراحي للحميات الأنفية بالخضوع لجراحة بضع النسيج الخلوي أو استئصال الخشاء لضمان مسار أفضل لفترة ما بعد الجراحة الرئيسية. وينطبق هذا أيضًا على التدخلات الجراحية في الجيوب الأنفية.
موانع الاستعمال
لا يُجرى استئصال الغدد الأنفية في الحالات التي لا تُسبب فيها اللوزتان البلعوميتان، حتى لو كانتا مُتضخمتين، تضخم الغدد الأنفية والمضاعفات المذكورة أعلاه. لا يُجرى العلاج الجراحي للزوائد الأنفية في حالة وجود عمليات التهابية موضعية وعامة ذات مسببات عادية (التهاب الغدد الأنفية الحاد والتهاب اللوزتين، عدوى الفيروس الغدي في الجهاز التنفسي العلوي، التهاب الأنف الحاد، إلخ). تُجرى الجراحة بعد 2-3 أسابيع من شفاء هذه الأمراض. لا تُجرى الجراحة أثناء أوبئة الأمراض المعدية، مثل الإنفلونزا، وكذلك في حالة مرض السل في مرحلته النشطة، ووجود بؤر عدوى في منطقة الأسنان والفك العلوي، والزهري المُصاب، والحالات غير المُعاوضة في أمراض القلب والكلى، والهيموفيليا. يُؤجل العلاج الجراحي للزوائد الأنفية في حالة وجود أمراض أخرى يُمكن علاجها بفعالية. تؤدي إزالة اللحمية في حالات العيوب الخلقية في الحنك الرخو والصلب (الشقوق)، وكذلك في حالات الضمور الشديد في الغشاء المخاطي للبلعوم، والتهاب الحنجرة، واللوزتين إلى تفاقم الاضطرابات الوظيفية والتغذوية للمرض الأساسي.
 [ 39 ]، [ 40 ]، [ 41 ]، [ 42 ]
[ 39 ]، [ 40 ]، [ 41 ]، [ 42 ]
كيف تتم عملية جراحة اللحمية؟
قبل إجراء العلاج الجراحي للزوائد الأنفية، يجب إيلاء الكثير من الاهتمام للتحضير قبل الجراحة، والذي يشمل، وفقًا للقواعد المقبولة عمومًا، عددًا من الأنشطة (لسوء الحظ، غالبًا ما لا يتم الالتزام بهذه القواعد بشكل كامل ويتم التحضير للعلاج الجراحي للزوائد الأنفية وفقًا لـ "برنامج مختصر"، مما يؤدي غالبًا إلى مضاعفات خطيرة ومميتة في بعض الأحيان):
- يقومون بجمع التاريخ المرضي بعناية، ومعرفة ما إذا كان الطفل قد عانى مؤخرًا من أي أمراض معدية، وما إذا كان على اتصال بأطفال مرضى في الأسابيع الأخيرة أو ما إذا كان في بيئة خطيرة وبائية؛ وما إذا كان الطفل يعاني من زيادة النزيف، ومعرفة الخصائص الوراثية؛
- يتم إجراء سلسلة من الفحوصات (تصوير الصدر بالأشعة السينية، تحاليل الدم (المؤشرات السريرية العامة والمؤشرات المرقئية)، تحاليل البول، الاختبارات المصلية لمرض السل والزهري، وإذا لزم الأمر، دراسات أخرى؛ يتم فحص مسحات الحلق بحثًا عن حمل الدفتيريا.
- يتم فحص الطفل من قبل طبيب الأطفال لتحديد موانع الجراحة، وطبيب الأسنان، وإذا لزم الأمر، أخصائيين آخرين؛
- إذا كان من المقرر إجراء العملية تحت تأثير التخدير العام، فسيتم فحص الطفل من قبل طبيب التخدير والإنعاش في اليوم السابق.
قبل إجراء الجراحة، يوصي العديد من أطباء الأنف والأذن والحنجرة للأطفال بالعلاج الموضعي الوقائي المطهر للوقاية من مضاعفات الالتهابات القيحية بعد الجراحة. لهذا الغرض، يُوصف للطفل، قبل 3-4 أيام من الجراحة، محلول بروتارغول 3% أو محلول سلفاسيل الصوديوم (ألبوسيد) 20-30% على شكل قطرات أنفية، وكذلك قبل أسبوع واحد من الجراحة لتحسين مؤشرات وقف النزيف - فيتامين ج، غلوكونات الكالسيوم، إلخ.
يجب أن تكون غرفة العمليات التي يتم فيها إجراء العلاج الجراحي للزوائد الأنفية مجهزة بكل ما يلزم لتقديم المساعدة في حالة النزيف الأنفي البلعومي (الحشو الأنفي الخلفي، ربط الشريان السباتي الخارجي)، الاختناق (حامل اللسان، التنبيب ومجموعات القصبة الهوائية)، صدمة الألم والانهيار (مجموعة من الأدوية التي تحفز نشاط الجهاز القلبي الوعائي والجهاز التنفسي، ونظام قشرة الغدة النخامية الكظرية، زيادة ضغط الدم) بالاتفاق مع جهاز الإنعاش.
تتطلب عملية استئصال الغدة الأنفية الأدوات الجراحية التالية: كمامة، خافض اللسان، قطع غدية بيكمان بحجمين، يتم اختيارهما وفقًا لقاعدة VI Voyachek (حجم البلعوم الأنفي، وعرضه يساوي سطحين جانبيين مطويين للسلاميات البعيدة للأصابع الأولى من اليدين)، ملقط الأنف Luke، مقص منحني طويل وملقط الأنف البلعومي Lube-Barbon للأطفال الرضع.
لإجراء التدخل الجراحي تحت التخدير العام، هناك حاجة إلى وسائل مناسبة للتخدير بالتنبيب.
يُنصح بلفّ الطفل بإحكام بملاءة قبل العملية لتثبيت أطرافه. يُجلس الطفل على فخذ المساعد الأيسر، الذي يُمسك ساقيه بساقيه، وصدره بيده اليمنى، مُمسكًا بيده اليسرى، ومُثبّتًا يده اليمنى. يُثبّت رأس الطفل باليد اليسرى.
التخدير
عند الرضع والأطفال حتى عمر سنتين إلى ثلاث سنوات، تُجرى جراحة اللحمية الأنفية دون أي تخدير في العيادات الخارجية. بعد سنتين إلى ثلاث سنوات، يُوصي بعض الباحثين بتخدير قصير الأمد باستخدام قناع الأثير. أما الأطفال الأكبر سنًا والبالغون، فيُعطى تخديرًا تطبيقيًا عن طريق ترطيب الأجزاء الخلفية من الغشاء المخاطي للأنف وقبة البلعوم الأنفي 3-4 مرات بمحلول ديكايين 1-3% أو محلول كوكايين 5-10%. يُخدّر الطرف الخلفي من الميكعة بعناية فائقة. كما يُخدّر الجدار الخلفي للبلعوم الأنفي والسطح الأنفي البلعومي للحنك الرخو. إذا تعذر استخدام التخدير الموضعي لسبب أو لآخر، تُجرى العملية تحت تأثير التخدير التنبيبي.
 [ 43 ]، [ 44 ]، [ 45 ]، [ 46 ]، [ 47 ]
[ 43 ]، [ 44 ]، [ 45 ]، [ 46 ]، [ 47 ]
تقنية استئصال الغدد
تتكون عملية استئصال الغدة من عدة مراحل:
- بعد الضغط على اللسان إلى الأسفل باستخدام ملعقة مائلة، يتم إدخال حلقة الأدينوتوم خلف الحنك الرخو، بينما يتم تثبيت مقبض الأداة بحيث يثبت الإصبع الثاني قضيب الأدينوتوم؛ يتم تدوير حلقة الأدينوتوم 90 درجة بالنسبة لسطح اللسان، وتحريكها على طول الملعقة في اتجاه الجدار الخلفي للبلعوم، وبعد الوصول إلى الحنك الرخو، يتم إدخال الحلقة خلفها وتحويلها في الاتجاه المعاكس بحيث تأخذ الشفرة وضعًا أفقيًا ويتم توجيه قوس الحلقة نحو فتحة الفم، أي مع الجزء القاطع نحو الجدار الخلفي للبلعوم.
- حركة معقدة للجزء الغدي (إمالة المقبض إلى الأسفل، وتحريك الحلقة في نفس الوقت إلى أعلى نحو قبو البلعوم الأنفي، والضغط على قوس الحلقة نحو الميكعة دون فقدان الاتصال بالأخير، ورفع الحلقة مع التركيز على الزاوية التي تشكلها الميكعة وقبو البلعوم الأنفي، وإمالة رأس الطفل قليلاً إلى الأمام) توفر "وضع البداية"
- بحركة سريعة على طول تجويف البلعوم الأنفي، مع الضغط على حلقة الغدية الأنفية للأعلى وللخلف، تُقطع الغدانيات الأنفية، وتُخرج مع السكين إلى تجويف الفم، ثم إلى الحوض الكلوي. أثناء قطع الغدانيات الأنفية، يُميل المساعد أو الجرّاح نفسه رأس الطفل لأسفل، مما يضمن ملامسة الشفرة للجسم المراد إزالته بدقة، وانزلاق السكين بسلاسة على طول الجدار الخلفي للبلعوم الأنفي. بمجرد إزالة الغدانيات الأنفية، يُميل رأس الطفل لأسفل على الفور حتى لا يدخل الدم، في حالة النزيف الغزير ولكن قصير الأمد، إلى الجهاز التنفسي، بل يتدفق عبر الأنف والفم. أحيانًا تبقى الغدانيات الأنفية المُزالة على رفرف الغشاء المخاطي للجدار الخلفي للبلعوم، وتتدلى من خلف الحنك الرخو. يُمسك بها بمشبك ويُقطع بالمقص.
- بعد فترة توقف يحددها الجراح، يُكرر الإجراء بأكمله باستخدام قطعة غدية أنفية أصغر لإتمام عملية قطع الغدية "الوسطية" وإزالة بقايا الغدتين الأنفيتين الجانبية التي تغطي فتحات البلعوم الأنفي للقناة السمعية؛ ولهذه الغاية، يُدخل القطعة مرتين إضافيتين. ولمنع الصدمة النفسية للطفل، توصي أ. أ. جورلينا (1983) بتحريك القطعة الغدية الأنفية من الأعلى إلى الأسفل بشكل متعرج أثناء مرحلة قطع الغدتين الأنفيتين، مما يضمن إزالة أكثر اكتمالًا.
- بعد انتهاء التدخل الجراحي، يُطلب من الطفل تنظيف أنفه، ويُفحص تنفسه الأنفي، مع مراعاة (وهذا ما يُحدد قبل العملية) أن التنفس الأنفي قد لا يتحسن بشكل ملحوظ لأسباب أنفية (مثل السلائل الأنفية، والتهاب الأنف الضخامي، وانحناء الحاجز الأنفي، إلخ). بالإضافة إلى ذلك، يُجرى فحص رقمي للبلعوم الأنفي للتأكد من دقة عملية استئصال الغدد الأنفية. بعد ذلك، تُفحص الغدد الأنفية المُزالة وتُقارن بالصورة الحية. يجب عرض الغدد الأنفية المُزالة على والدي الطفل للتحقق من جودة العملية، مع تحذيرهما من احتمالية حدوث انتكاسات في حالات نادرة، حتى بعد نجاح العملية.
 [ 48 ]، [ 49 ]، [ 50 ]، [ 51 ]، [ 52 ]
[ 48 ]، [ 49 ]، [ 50 ]، [ 51 ]، [ 52 ]
المضاعفات بعد استئصال الغدة الدرقية
يمكن أن تسبب المضاعفات أثناء وبعد عملية استئصال الغدة الدرقية، على الرغم من ندرتها، مضاعفات تهدد الحياة وقد يكون من الصعب جدًا إدارتها.
أكثر المضاعفات شيوعًا بعد استئصال الغدّة النخامية هو النزيف، والذي يحدث مباشرةً بعد العملية أو بعد ساعات قليلة منها. في جميع الظروف الأخرى المواتية، يكون سبب هذا النزيف هو عدم اكتمال إزالة أنسجة الغدّة النخامية، والذي قد يعتمد على الظروف التالية: عدم تطابق حجم الغدّة النخامية مع حجم البلعوم الأنفي، أو وضع السكين غير المناسب عند استئصال الغدّتين النخاميتين، والذي يمكن تحديده من خلال عدم ضغط قوس الحلقة على الميكعة، أو عدم ضغط الشفرة بشكل كافٍ على الجدار الخلفي العلوي للبلعوم الأنفي، وكذلك في حالة وقوف المريض أثناء استئصال الغدّتين النخاميتين. في حالة حدوث هذا النوع من النزيف، من الضروري تكرار العملية وإزالة بقايا الغدّة النخامية وجميع شظايا الغشاء المخاطي من الجدار الخلفي للبلعوم بعناية باستخدام مَقْطَع محاري. إذا استمر النزيف، فمن الضروري إجراء سداد أنفي خلفي أو اتخاذ إجراءات أخرى.
تحدث مضاعفات الأذن الوسطى (التهاب قناة فالوب، التهاب الأذن الوسطى الزُهري، والتهاب الأذن الوسطى القيحي الحاد) بسبب عدوى قناتي فالوب أو الدم. العلاج هو المعيار.
ارتفاع درجة حرارة الجسم بعد الجراحة إلى 37.5-38 درجة مئوية دون سبب واضح ليس نادرًا، ولا يستمر لأكثر من يومين. إذا كانت درجة الحرارة أعلى واستمرت لفترة أطول، فيجب الاشتباه في الإصابة بتسمم الدم، أو الدفتيريا، أو الالتهاب الرئوي، أو تفاقم السل الرئوي. يجب أن تهدف الإجراءات المتخذة إلى تحديد سبب ارتفاع الحرارة والقضاء عليه.
قد يحدث تقيؤ دموي بعد الجراحة بفترة وجيزة إذا تم ابتلاعه أثناء إزالة اللحمية الأنفية. ويشير حدوث هذا التقيؤ بعد بضع ساعات إلى تجدد النزيف. ويجب نقل الطفل إلى المستشفى فورًا لتحديد سبب هذه المضاعفات.
أحيانًا يعلق بُقعة الغدّة الأنفية في البلعوم الأنفي، مما يجعل إكمال العملية وإخراج السكين إلى تجويف الفم أمرًا مستحيلًا. السبب الأكثر شيوعًا هو الميلان المفرط للرأس أثناء استئصال الغدّة الأنفية أو بروز غير طبيعي للدرنة الأمامية للفقرة العنقية الأولى. في الحالة الأولى، يُعاد الرأس إلى موضعه الأصلي لإزالة السكين. في الحالة الثانية، إذا لم تُزال بُقعة الغدّة الأنفية، يميل الرأس قليلًا ويُقطع العائق في مسار السكين بحركة قسرية. هناك أيضًا حوادث مثل كسر حلقة (سكين) وتعلقها في البلعوم الأنفي. يحدث هذا عند وجود عيب في المادة أو التصميم في الحلقة أو في نهاية قضيب بُقعة الغدّة الأنفية الذي يُلحم به السكين. في مثل هذه الحالات، ودون أي تسرع، يُفحص الجسم المعدني المتبقي بإصبع أو بمشبك ميكوليتش أو ملقط لوب-باربون، ويُدخل في البلعوم الأنفي، ويُمسك به ويُزال بعناية. تُكرر عملية استئصال الغدة الأنفية غير الناجحة فورًا، أو في حال إصابة البلعوم الأنفي أثناء إزالة جسم غريب نشأ أثناء العملية، تُؤجل العملية مرة أخرى لمدة شهر.
تحدث المضاعفات الرضحية مع التدخل الجراحي الخشن. على سبيل المثال، مع الضغط الكبير للجزء الخلفي من البلعوم الأنفي، يتضرر الغشاء المخاطي بشدة، وقد يحدث تضيق ندبي للبلعوم الأنفي. يحدث التصاقات وتشوهات ندبية في الحنك الرخو بعد استئصال الجزء الخلفي من البلعوم لدى الأطفال المصابين بالزهري الخلقي. نادرًا ما يحدث الصعر وتيبس الرقبة، ويحدثان نتيجة تلف السفاق والعضلات أمام الفقرية بسبب الجزء الخلفي من البلعوم، مع إصابة الأنسجة التالفة وتطور عملية ندبية لاحقة للالتهاب. تحدث هذه المضاعفات في الحالات التي لا يكون فيها رأس المريض مائلًا للأمام أو مثبتًا بشكل سيئ بواسطة المساعد أثناء الكحت، بل على العكس، ينحرف الطفل بشكل حاد إلى الخلف، مما يزيد بشكل كبير من انحناء الرقبة الطبيعي، والذي يقع تحدبه تحت شفرة الجزء الخلفي من البلعوم. يُكشف عن هذه المُضاعفة من خلال الوضع القسري لرأس الطفل، والذي يتميز بعدم حركة الرأس ومدّه. كما وُصفت حالات من خلع جزئي في فقرة الأطلس؛ وسُمي المرض "صعر البلعوم الأنفي" أو متلازمة غريزل، نسبةً إلى الطبيب الفرنسي ب. غريزل الذي وصفه عام ١٩٣٠. تتميز متلازمة صعر البلعوم الأنفي بنزوح فقرة الأطلس إلى وضعية خلع ودوران بسبب انكماش أحادي الجانب للعضلات أمام الفقرية. يستيقظ الطفل الذي خضع لجراحة اللحمية في اليوم السابق في الصباح ورأسه مُلتفّ ومائل إلى جانب واحد. يُسبب الجس العميق بزاوية الفك السفلي ألمًا حادًا لدى الطفل. تُظهر الأشعة السينية للفقرات العنقية العلوية علامة على خلع ودوران فقرة الأطلس. يؤدي استخدام المضادات الحيوية ومزيلات الاحتقان والهيدروكورتيزون والعلاج الطبيعي لعدة أيام إلى الشفاء.
يمكن أن تؤدي الصدمة التي تصيب الغشاء المخاطي للبلعوم الأنفي أيضًا إلى التهاب البلعوم الضموري، والذي يحدث بعد عمليات استئصال الغدد اللمفاوية المتكررة التي يقوم بها متخصصون مختلفون لأسباب غير صحيحة.
نتائج العملية إيجابية لدى معظم الأطفال؛ إذ يُعاد التنفس الأنفي، وتُزال الأمراض الالتهابية الموجودة في الجهاز التنفسي العلوي بسرعة، وتُعاد الشهية، ويزداد النشاط البدني والعقلي، ويعود نمو الطفل البدني والعقلي إلى طبيعته. ومع ذلك، وكما تُظهر الإحصائيات، تحدث انتكاسات اللحمية الأنفية في 2-3% من الحالات، خاصةً لدى الأطفال الذين يعانون من الحساسية التي تتجلى في الربو الأرق، ووذمة كوينكه، والشرى، والتهاب الشعب الهوائية الموسمي، وغيرها. وكقاعدة عامة، تحدث انتكاسة اللحمية الأنفية مع الإزالة غير الكاملة، وفي موعد لا يتجاوز 3 أشهر بعد العملية، وتتجلى في زيادة تدريجية في صعوبة التنفس الأنفي وجميع علامات اللحمية الأنفية الأخرى التي لوحظت قبل الجراحة. إن إجراء استئصال اللحمية الأنفية تحت المراقبة البصرية والتخدير العام واستخدام أحدث أساليب الجراحة بالفيديو يقلل بشكل كبير من عدد الانتكاسات.
يجب أن يؤخذ في الاعتبار أن الأطفال بعد استئصال الغدد اللمفاوية، حتى مع التنفس الأنفي الحر تمامًا، لا يزالون يعتادون على إبقاء أفواههم مفتوحة، خاصةً ليلًا. وللتخلص من هذه العادة، يخضع هؤلاء الأطفال لتمارين تنفس خاصة، وأنشطة تعليمية معينة، وأحيانًا يُربط الفك السفلي بوشاح.
إذا عولجت اللحمية الأنفية لدى الطفل في العيادات الخارجية، يُترك الطفل في المستشفى لمدة ساعة (مستلقيًا على أريكة)، وخلال هذه الفترة يُفحص الطفل دوريًا من قبل طبيب أو ممرضة متمرسة للتأكد من عدم وجود نزيف، ثم يُرسل إلى المنزل. في المنزل، يُنصح بالراحة في الفراش لمدة 2-3 أيام، ويُمنع تناول الأطعمة والمشروبات الساخنة لمدة 7-10 أيام. في الأيام التالية، يُحد من النشاط البدني للطفل لمدة أسبوعين، ويُعفى أطفال المدارس من الفصول الدراسية لمدة أسبوعين، ومن حصص التربية البدنية لمدة شهر. بعد إزالة اللحمية الأنفية، يُبقى الأطفال الأكبر سنًا والبالغون في المستشفى لمدة 3 أيام مع الراحة في الفراش، وإذا لزم الأمر، تُعطى الأدوية المناسبة لتخفيف الأعراض. لتسهيل التنفس الأنفي وإزالة القشور الدموية التي تتشكل في فترة ما بعد الجراحة، تُوصف قطرات زيتية في الأنف 3-4 مرات يوميًا.
العلاج غير الجراحي للزوائد الأنفية
يُعدّ علاج اللحميات الأنفية هذا مجرد طريقة مساعدة تُكمّل العلاج الجراحي. تقتصر فعاليته في حالة اللحميات الأنفية المُتطوّرة على تقليل الظواهر الالتهابية وتهيئة الظروف لمسار أكثر ملاءمة لفترة ما بعد الجراحة. في المراحل المبكرة من نمو اللحميات الأنفية (المرحلة الأولى)، لا يُمكن لهذا العلاج أن يُعطي نتائج إيجابية إلا باتباع نهج شامل، وقبل كل شيء، بالقضاء على سبب المرض. ولهذا الغرض، يُجرى علاج اللحميات الأنفية بمضادات الحساسية ومزيلات التحسس، وتُعزّز وظائف المناعة في الجسم، وتُجرى عملية تصلب منتظمة، وتُعقّم بؤر العدوى، ويُشبع الجسم بفيتاميني أ ود والعناصر الدقيقة اللازمة لنمو الجسم بشكل متناغم. يلعب العلاج الشمسي، والعلاج بالأشعة فوق البنفسجية، وفي السنوات الأخيرة، العلاج بالليزر دورًا هامًا في العلاج غير الجراحي.
مزيد من الإدارة
المراقبة من قبل طبيب الأنف والأذن والحنجرة، وتمارين التنفس، والتدابير لتحسين الصحة.
مزيد من المعلومات عن العلاج
الوقاية
توقعات
يعتمد تشخيص الحالة على الحالة العامة للطفل، والسبب الذي أدى إلى تطور اللحمية الأنفية. إذا كان سبب اللحمية الأنفية عدوى شائعة، فإن استئصالها واستئصال اللحمية الأنفية يوقف المرض. أما إذا كان سبب تضخم اللوزتين البلعوميتين هو خلل في الجهاز اللمفاوي، فإن استئصال اللحمية الأنفية لا يختفي المرض الجهازي، ولكنه قد يظهر بتغيرات مماثلة في مكان آخر. يُحدد تشخيص تشوهات الوجه التي تظهر خلال فترة المرض الطويلة حسب عمر المريض. إذا أُجريت إزالة اللحمية الأنفية خلال فترة النمو الهيكلي المستمر، فمن الممكن إجراء بعض التصحيحات لشكل الوجه، إلا أن هذا التصحيح لا يصل إلى النتيجة النهائية، وتبقى التغيرات المرضية الشكلية الناتجة عن اللحمية الأنفية مدى الحياة.
مع التشخيص في الوقت المناسب والعلاج المناسب، يكون التشخيص جيدًا من حيث الاستعادة المستقرة للتنفس الأنفي والوقاية من تطور الأمراض المصاحبة للأعضاء الداخلية وأجهزة الأنف والأذن والحنجرة.
 [ 63 ]
[ 63 ]

