
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
التهاب الزائدة الدودية أثناء الحمل: العلامات والعواقب وما يجب فعله
خبير طبي في المقال
آخر مراجعة: 05.07.2025
يُعد التهاب الزائدة الدودية واستئصالها جراحيًا السببَ الأكثر شيوعًا للرعاية الجراحية الطارئة لدى السكان، ومن بينهم نساء حوامل. وهذا هو السبب الذي يدفعهن في معظم الحالات إلى الخضوع لجراحة عاجلة لإنقاذ حياتهن وحياة أطفالهن. هل يُمكن أن يحدث التهاب الزائدة الدودية أثناء الحمل؟ بالطبع، كأي مرض آخر.
لذلك، على المرأة الحامل التي تعاني من ألم في البطن مراجعة مؤسسة طبية فورًا (لكل ساعة أهمية). استشارة طبيب أمراض النساء والجراح إلزامية في هذه الحالة؛ ورفض دخول المستشفى في هذه الحالة محفوف بالمخاطر.
لا يجب تخفيف الألم بالمسكنات، بل يُسمح فقط بمضادات التشنج، مثل نو-شبا. مع ذلك، يُنصح بعدم تناول أي شيء، بل مراجعة الطبيب في أسرع وقت ممكن.
علم الأوبئة
يُعتبر التهاب الزائدة الدودية من أمراض الشباب، إذ إن أكثر من سبعة من كل عشرة مرضى خضعوا لعمليات جراحية لالتهاب الزائدة الدودية كانوا دون سن الخامسة والثلاثين. وتخضع الشابات لعمليات جراحية أكثر بثلاث مرات تقريبًا من الرجال. وتتراوح نسبة النساء الحوامل بين مرضى التهاب الزائدة الدودية بين 0.5% و4%. وتُصاب امرأة أو اثنتان بالتهاب الزائدة الدودية من كل ألف إلى عشرة آلاف امرأة حامل. ويحدث ما يقرب من نصف الحالات في الثلث الثاني من الحمل.
الأسباب التهاب الزائدة الدودية أثناء الحمل
عادةً، يُشكّل الغشاء المخاطي السليم للزائدة الدودية حاجزًا منيعًا أمام البكتيريا المسببة للأمراض والانتهازية. تزداد نفاذيته مع الغزو الميكروبي المكثف، وضعف المناعة الموضعية، والتلف الميكانيكي أو انسداد التجويف، مما يؤدي إلى فيضان الكيموس في الزائدة الدودية وتمدد جدرانها، وحدوث عمليات إقفارية في الأوعية الدموية للزائدة الدودية في الأعور.
لم تُفهم الأسباب الدقيقة لالتهاب الزائدة الدودية بشكل كامل بعد، إلا أن النظرية المُعدية هي السائدة. في معظم المرضى، يكشف الفحص النسيجي لأنسجة الزائدة المُستأصلة عن وجود مستعمرات من الميكروبات التي انتقلت من الأمعاء. يُعدّ اختراق البكتيريا الممرضة للدم أو اللمف نادرًا جدًا، ولا يُعتبر طريقًا للعدوى.
توجد مجموعة متنوعة من الكائنات الدقيقة في الزائدة الدودية، تستعمرها وتسبب الالتهاب. الغالبية العظمى من العوامل المعدية الموجودة (أكثر من 90% من الحالات) هي بكتيريا لاهوائية غير مُكوِّنة للأبواغ. كما توجد مستعمرات من البكتيريا الهوائية (مثل الإشريكية القولونية، والكلبسيلا، والمكورات المعوية، وغيرها)، ولكن بنسبة أقل بكثير.
في الحالات المعزولة، قد يكون مصدر العدوى هو الديدان الطفيلية التي اخترقت الزائدة الدودية، وهو أكثر شيوعًا لدى الأطفال؛ الفيروس المضخم للخلايا، بكتيريا السل، الأميبا الزحارية (توجد هذه العوامل الممرضة غالبًا في الزائدة الدودية الملتهبة لدى مرضى الإيدز).
عوامل الخطر التي تساهم في تطور التهاب الزائدة الدودية أثناء الحمل:
- النمو النشط للرحم، مما يساهم في إزاحة العضو وضغطه وتعطيل الدورة الدموية في أوعيته؛
- انخفاض طبيعي في المناعة أثناء الحمل، مما يقلل من قدرة الأنسجة الليمفاوية على تدمير الكائنات المسببة للأمراض؛
- الاستهلاك المفرط للأطعمة الفقيرة بالألياف الغذائية، مما يؤدي إلى الإمساك وتكوين حصوات البراز؛
- تغير طبيعي في تركيب الدم أثناء الحمل مما يزيد من خطر الإصابة بجلطات الدم؛
- السمات التشريحية لموقع الزائدة الدودية، والتي تزيد من تأثير العوامل المذكورة أعلاه.
 [ 7 ]
[ 7 ]
طريقة تطور المرض
الرابط الممرض الرئيسي الذي يؤدي إلى الإصابة بالتهاب الزائدة الدودية هو تضيق تجويفها (في حوالي ثلثي الحالات)، مما يعيق تدفق المخاط المفرز ويساهم في فيضان تجويف الزائدة الدودية. لدى الشباب، عادةً ما يكون سبب التضيق زيادة في عدد الجريبات اللمفاوية. يُكتشف وجود حصوات برازية في أكثر من ثلث حالات التهاب الزائدة الدودية. في حالات أقل شيوعًا، تُعتبر الأجسام الغريبة والطفيليات والأورام روابط ممرضة. لدى النساء الحوامل، بالإضافة إلى المبادئ العامة للتسبب في المرض، قد يحدث انزياح أو ضغط أو انحناء للزائدة الدودية بسبب زيادة حجم الرحم.
وهكذا، يستمر إنتاج المخاط، ويحدث تكوّن الغازات وإفرازها، وينخفض تدفقها أو يتوقف، مما يؤدي إلى زيادة الضغط على جدران الزائدة الدودية وتمددها. ونتيجة لذلك، يتعطل تدفق الدم الوريدي، ثم الشرياني. في ظل ظروف نقص الأكسجين، تبدأ جدران الزائدة الدودية بالتكاثر بسرعة وتستعمر تجويفها الداخلي بالميكروبات. تُلحق نواتج النشاط البكتيري الضرر بالظهارة، وتظهر تقرحات على الغشاء المخاطي، وهو ما يُسمى بتأثير آشوف الأولي. تُنتج الخلايا المناعية، استجابةً لنشاط البكتيريا، وسطاء مضادين للالتهابات يحدّون من العملية الالتهابية في المرحلة الأولية من الزائدة الدودية، مما يمنع تطور العملية الجهازية.
يُسهم التطوير المُستمر لمنظمات المناعة الموضعية في تعميق التحولات المُدمرة في جدار الزائدة الدودية. فعندما تُصاب الطبقة العضلية بالنخر، يُثقب جدار الزائدة الدودية لدى حوالي نصف المرضى. ويُسهّل وجود حصوات برازية فيه حدوث ذلك. ويؤدي الثقب إلى حدوث مضاعفات - التهاب الصفاق أو تكوّن ارتشاح حول الزائدة الدودية.
في سياق تطور الأشكال غير الانسدادية من المرض، يُعتبر نقص التروية الأولي للزائدة الدودية ناتجًا عن نقص تدفق الدم الشرياني الكافي لتلبية احتياجاتها. وتتوافق التغيرات في تركيبة الدم أثناء الحمل - زيادة المكون المُكوِّن للخثرة - تمامًا مع صورة تجلط الأوعية الدموية المُغذية للعضو.
يُعتبر التهاب الزائدة الدودية الحاد نتيجةً لرد فعل تحسسي فوري أو متأخر في الزائدة. وتتمثل أعراضه الموضعية، المتمثلة في تضيق الأوعية الدموية واختلال بنية جدار الزائدة، في وصول مسببات الأمراض من الأمعاء إلى أنسجتها وانتقالها مع تدفق اللمف. وينتج عن دخول وتطور الكائنات الدقيقة المسببة للأمراض وذمة الغشاء المخاطي، مما يؤدي إلى انخفاض حجم التجويف وقطر تجويف الزائدة الدودية، التي تتعرض أنسجتها لنقص التروية ونقص الأكسجين والتحولات القيحية النخرية.
يؤدي تفاقم العملية الالتهابية إلى ظهور مضاعفات. فعندما يُصاب جدار الزائدة الدودية بكامل سُمكه، يُصاب الجزء المجاور من الصفاق والأعضاء المجاورة.
إذا تم تفعيل إحدى أهم وظائف الصفاق - وهي حماية نفسه من التهاب الصفاق المنتشر عن طريق فصل الإفرازات القيحية على حساب الأعضاء المجاورة المصابة بالالتهاب - يتشكل تسلل حول الزائدة الدودية (الزائدة الملتهبة، كالجراب، تغطي اتصال الأعضاء والأنسجة الملتصقة ببعضها، وتقع في منطقة الالتهاب الموضعي). يحمي هذا التكتل موقع الالتهاب من باقي الصفاق. بعد فترة زمنية معينة، يتم امتصاص التسلل أو تتطور العملية الالتهابية مع تكوين خراج.
يؤدي تطور المرض دون تدخل آلية التقييد إلى تطور التهاب الصفاق المنتشر.
في حالة الخثار الوعائي ونقص التروية في غشاء الزائدة الدودية، ينتهي الموت التدريجي للأنسجة بالغرغرينا، التي تنتشر إلى العروة المساريقية، حيث تتخثر الأوردة أيضًا، ويتطور التهاب الوريد الخثاري الإنتاني الصاعد، ليصل إلى الوريد البابي وفروعه (التهاب الوريد). هذه المضاعفات نادرة للغاية (5 من كل 10,000 حالة التهاب زائدة دودية)، ومع ذلك، فهي من أخطر المضاعفات.
الأعراض التهاب الزائدة الدودية أثناء الحمل
تتغير أعراض التهاب الزائدة الدودية لدى النساء الحوامل، أحيانًا بشكل ملحوظ، نتيجةً للتغيرات الفسيولوجية والهرمونية والأيضية التي تحدث في الجسم خلال هذه الفترة. العرض الرئيسي للالتهاب هو الألم الذي يبدأ فجأةً ولا يُنسى. في الأشهر الثلاثة الأولى من الحمل، عندما لا يكون للرحم المتنامي تأثيرٌ كبيرٌ على موقع أعضاء البطن، يكون موضع الألم طبيعيًا. تظهر العلامات الأولى في الجزء العلوي من البطن فوق السرة، أو مجرد ألم في المعدة دون تحديد موقعه. يصاحب الانزعاج البطني انتفاخٌ وتمددٌ في البطن، وتُطرد الغازات بصعوبة أو لا تخرج على الإطلاق. يمكن أن يكون ألم التهاب الزائدة الدودية أثناء الحمل شديدًا أو متوسطًا، ثابتًا أو متقطعًا. بعد فترة قصيرة، ينتقل الألم إلى منطقة الناتئ الزائدي. النوع الكلاسيكي يكون على اليمين في الربع السفلي من البطن. لا تختلف أعراض التهاب الزائدة الدودية في بداية الحمل عمليًا عن أعراض المرضى الآخرين.
مع نمو الرحم، يتحرك الأعور وملحقه لأعلى، ويرتفع جدار البطن مبتعدًا عن الزائدة الدودية. في هذا الصدد، عادةً ما تشكو النساء في النصف الثاني من الحمل من ألم في الجانب الأيمن المقابل للسرة، وأحيانًا أعلى تحت الأضلاع. إذا كانت الزائدة الدودية مرتفعة، فقد تظهر أعراض تُشبه التهاب المعدة.
من المرجح أيضًا وجود ألم في منطقة أسفل الظهر، يُشبه ألم الكلى. إذا كانت الزائدة الدودية موجودة في الحوض، فقد تُلاحظ أعراض سريرية تُشبه التهاب المثانة، مثل كثرة التبول بكميات صغيرة، وألم ينتشر إلى المثانة والعجان والساق اليمنى.
تجدر الإشارة إلى أن من السمات المميزة لالتهاب الزائدة الدودية زيادة الألم عند السعال، والمشي، والارتعاش، والانعطاف. في المراحل المتأخرة من الحمل، لا يظهر التهاب الزائدة الدودية على شكل توتر في عضلات جدار البطن الأمامي، وذلك بسبب ارتخائها التدريجي، بينما يكون هذا التوتر ضعيفًا جدًا لدى البقية، ويكاد يكون معدومًا. وقد لا تظهر أعراض أخرى لتهيج جدار البطن الأمامي.
في معظم الحالات، يتسم الألم في المرحلة الأولى من التهاب الزائدة الدودية باعتدال. ويتوافق هذا مع نوبة سطحية أو نزفية، حيث يقتصر الألم على الغشاء المخاطي للزائدة. عادةً، تمتد هذه المرحلة من ست إلى اثنتي عشرة ساعة من بداية متلازمة الألم.
عندما تمتلئ الزائدة الدودية بالصديد (التهاب الزائدة الدودية الفلغموني) وتتمدد نتيجة لذلك، تشتد متلازمة الألم. قد يتغير طابع الألم إلى تشنجات ونبضات. في هذه المرحلة، تكون الطبقة تحت المخاطية وجزء من الطبقة العضلية قد شاركت بالفعل في العملية. من حيث الوقت، يتوافق هذا مع النصف الثاني من اليوم الأول من لحظة ظهور الأعراض الأولى (12-24 ساعة).
التغيرات الغرغرينية، التي تحدث عادةً في اليوم الثاني (24-48 ساعة من بدء الألم)، تؤدي إلى موت النهايات العصبية، ويخف الألم لبعض الوقت (تحسن ظاهري). ثم يزداد بشكل حاد، وقد يكون هذا علامة على ثقب الزائدة الدودية وبداية التهاب الصفاق، وهي حالة خطيرة جدًا على المرأة الحامل والجنين.
قد يبدأ الغثيان المستمرّ، المعتدل نوعًا ما، وفقدان الشهية قبل الألم، ومع ذلك، من غير المرجّح أن تقلق المرأة الحامل، خاصةً في مرحلة التسمم المبكر، من هذه الحالة. ولكن مع الألم، يجب أن تستشيري الطبيب فورًا.
يبدأ الغثيان والقيء الشديدان مرة أو مرتين بعد ظهور الألم، وهما استجابة الجسم للألم. يحتوي القيء المصاحب لالتهاب الزائدة الدودية على الصفراء، فإذا لم تكن موجودة، فمن المرجح أن يكون القيء ناتجًا عن سبب آخر (تفاقم التهاب المرارة، انسداد تدفق الصفراء). إذا عانى المريض من رغبات متكررة في التقيؤ ولم يُخفف اختفاءها، فهذه علامة سيئة على وجود التهاب زائدة دودية معقد. كما أن التقيؤ قبل ظهور الألم يُثير الشكوك حول تشخيص التهاب الزائدة الدودية.
غالبًا ما يصاحب التهاب الزائدة الدودية فقدان الشهية. كما يُعدّ تأخر التبرز الناتج عن شلل الأمعاء من الأعراض الدائمة.
من الأعراض الأقل شيوعًا براز لين أو آلام حادة في المستقيم، ورغبة ملحة في التبرز دون تغوط. هذه الأعراض شائعة في موقع الزائدة الدودية الأوسط أو الحوضي.
غالبًا ما يشكو مرضى التهاب الزائدة الدودية من جفاف الغشاء المخاطي للفم، مع ظهور طبقة بيضاء على اللسان واحمرار مميز.
يتم ملاحظة انخفاض درجة الحرارة في اليوم الأول في حوالي نصف المرضى، وتعتبر درجة الحرارة فوق 38 درجة مئوية علامة على حدوث مضاعفات التهاب الزائدة الدودية أو تطور عدوى معوية.
مراحل
غالبًا ما تكون مراحل التطور الكلاسيكي لالتهاب الزائدة الدودية الحاد لدى الشباب مصحوبة بالترتيب التالي لظهور الأعراض:
- عدم الراحة في البطن، والانتفاخ، وألم غامض فوق السرة أو بالقرب منها؛
- فقدان الشهية، والغثيان، والتقيؤ لا يزيد عن مرة أو مرتين؛
- انتقال الألم إلى الربع السفلي الأيمن من البطن (في النصف الثاني من الحمل، عادة ما يكون الألم موضعيًا على اليمين، ولكن أعلى قليلاً)؛
- توتر عضلات البطن في منطقة الحرقفة اليمنى (عند النساء الحوامل، وخاصة في النصف الثاني من الحمل، يتم التعبير عن هذه الأعراض بشكل ضعيف أو لا يتم التعبير عنها على الإطلاق)؛
- درجة الحرارة تحت الحمى (قد لا تكون موجودة)؛
- ارتفاع مستوى الكريات البيضاء في فحص الدم العام.
في الجراحة، من المعتاد التمييز بين نوعي التهاب الزائدة الدودية: الحاد والمزمن. يُفسر النوع الثاني على أنه نتيجة للنوع الأول، الذي انتهى بالشفاء دون تدخل جراحي، ومع ذلك، لا ينبغي الاعتماد على استمرارية العملية. يُسمى الشكل البارد من التهاب الزائدة الدودية بعد النوبة الأولى متبقيًا، وبعد تفاقمين أو أكثر يُسمى متكررًا. يثير وجود شكل مزمن أولي للمرض شكوكًا لدى معظم الجراحين الممارسين، الذين يعتبرون هذا الاستنتاج خطأً تشخيصيًا.
يتميز التهاب الزائدة الدودية الحاد أثناء الحمل بالأعراض الواضحة المذكورة أعلاه، وينقسم إلى التهاب غير معقد والتهاب معقد. الشكل الأخف هو التهاب الزائدة الدودية السطحي أو الزُكامي. تشمل الأشكال غير المعقدة أيضًا التهاب الزائدة الدودية القيحي (البلغموني) والتهاب الزائدة الدودية الغنغريني غير المثقوب. الأعراض الرئيسية التي يُنصح بالانتباه إليها هي ظهور نوبة مفاجئة، وألم في النصف الأيمن من البطن، وشعور مؤلم عند جس هذه المنطقة.
يمكن أن يتفاقم التهاب الزائدة الدودية الأعورية بانثقابها، أو ارتشاحها، أو التهاب الصفاق، أو خراجات متباينة المواقع، أو تعفن الدم، أو التهاب الحويضة والوريد. في هذه الحالة، تكون الأعراض أشد بكثير - حيث يتسارع النبض والتنفس، ويصبح الألم سطحيًا، إذ يشتد مع التنفس العميق. تظهر علامات أخرى للتسمم الجهازي. بما أن المضاعفات، وليس عملية استئصال الزائدة الملتهبة، هي التي تُشكل خطرًا حقيقيًا على حياة الطفل والأم، فإن استشارة الطبيب عند ظهور أولى العلامات المقلقة والتشخيص المبكر والجراحة يُمكّنان من إنقاذ حياة الطفل والحد من الضرر الصحي لكليهما.
غالبًا ما يتفاقم التهاب الزائدة الدودية المزمن أثناء الحمل. عادةً، خلال فترة التفاقم، يشكو المرضى من ألم يتركز في الجانب الأيمن من البطن، ويمتد إلى الساق من الجانب نفسه، وقد يشعرون بألم أيضًا في المنطقة الشرسوفية. تُعاني المرأة الحامل من أعراض التهاب القولون، مثل الإمساك المتكرر، الذي يتخلله أحيانًا إسهال.
المضاعفات والنتائج
بما أن أي تدخل جراحي، وخاصةً الجراحة تحت التخدير، ينطوي على مخاطر معينة أثناء الحمل، فإن قرار إجرائه ينبغي أن يكون مدروسًا، لأن أي عملية جراحية غير ضرورية قد يكون لها عواقب سلبية على الطفل. في الوقت نفسه، فإن المراقبة طويلة الأمد للمرأة الحامل التي تعاني من أعراض التهاب الزائدة الدودية أمر غير مرغوب فيه أيضًا، لأنه يؤدي إلى مضاعفات المرض وزيادة حجم العملية.
التهاب الزائدة الدودية الغنغرينا خبيثٌ للغاية، حيث يُدمر النخر النهايات العصبية للعضو، ويخف الألم مؤقتًا، مما قد يُجبر الأم الحامل على إعلان تحسن صحتها ورفض العلاج الجراحي. سيؤدي هذا الوقت الضائع إلى ثقب الزائدة الدودية، مما يزيد من تفاقم الحالة. في حالة حدوث مضاعفات على شكل التهاب الصفاق المنتشر، يكون هناك احتمال كبير لإنهاء الحمل.
غالبًا ما يتحول التهاب الصفاق إلى تعفن الدم، والذي قد يكون قاتلاً.
يصبح التهاب الزائدة الدودية المتقدم معقدًا بسبب تكوين فلغمون خلف الصفاق وخراجات ذات مواقع مختلفة في التجويف البريتوني.
في حالات نادرة جدًا، قد يُعقّد التهاب الزائدة الدودية بالتهاب الوريد الخثاري الإنتاني في الوريد البابي وفروعه. يؤدي التطور السريع للمضاعفات إلى خلل في وظائف الكبد والكلى ووفاة المريض، بينما يسمح التطور البطيء باتخاذ إجراءات لإنقاذ المريض. في هذه الحالة، تُزال مساريقا الزائدة الدودية تمامًا. ومع ذلك، لا يُمكن إنقاذ الحمل.
الجراحة في الوقت المناسب أكثر أمانًا. النساء الحوامل اللواتي يُجرينها قبل ظهور المضاعفات يتعافين بسرعة، وغالبًا ما يلدن من تلقاء أنفسهن. عند إجراء عملية فتح بطن تشخيصية أو جراحية، تُوصف للأم الحامل دورة علاج بالمضادات الحيوية للوقاية من العدوى والتهاب الصفاق.
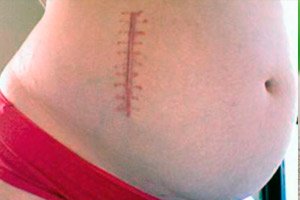
من مضاعفات العملية هو الشعور بعدم الراحة عند التئام الغرزة الجراحية الناتجة عن التهاب الزائدة الدودية أثناء الحمل.
بعد العملية، قد تتكون أورام نسيجية ليفية - التصاقات ناتجة عن التهاب الزائدة الدودية أثناء الحمل. يعتمد تكوينها بشكل مباشر على حجم العملية؛ فعادةً ما لا تتكون الالتصاقات في حالة الجراحة النظيفة دون مضاعفات معدية أو فتح البطن. في حالة التدخلات الجراحية المكثفة، يرتفع احتمال حدوث الالتصاقات إلى 60-80%. إذا سُحبت الغرزة بعد التهاب الزائدة الدودية أثناء الحمل، فقد يشير هذا العرض إلى احتمال كبير لحدوث الالتصاقات.
من العواقب النادرة والمحتملة للجراحة التي تُجرى في الأشهر الثلاثة الأولى من الحمل وفاة الجنين. إلا أن احتمال الوفاة أكبر بكثير بسبب ثقب الزائدة الدودية والتهاب الصفاق الإنتاني.
قد تُسبب العمليات الجراحية في الثلثين الثاني والثالث من الحمل ولادة مبكرة، ومع ذلك، في معظم الحالات، تُكلّل التدخلات الجراحية في الوقت المناسب لاستئصال الزائدة الدودية لدى الأم الحامل بالنجاح لها ولطفلها. عادةً ما تظهر مضاعفات ما بعد الجراحة في الأسبوع الأول، وغالبًا في المراحل المتقدمة. أحيانًا، يُعقّد العلاج الجراحي انفصال المشيمة المبكر عن مكانها الطبيعي. قد يحدث التهاب في الأغشية الأمينوسية (التهاب المشيمة والسلى) أو عدوى داخل الرحم للجنين، مما يتطلب إجراءات علاجية خاصة. طوال الفترة المتبقية قبل الولادة، تخضع المرأة التي خضعت لاستئصال الزائدة الدودية لرقابة طبية دقيقة، بهدف نجاح ولادتها في الوقت المحدد.
 [ 17 ]
[ 17 ]
التشخيص التهاب الزائدة الدودية أثناء الحمل
من الصعب جدًا تشخيص التهاب الزائدة الدودية بدقة بالاعتماد فقط على الأعراض السريرية وشكاوى الأم الحامل. تتداخل أعراض التهاب البطن الحاد مع العديد من المظاهر الفسيولوجية للحمل. تُحدد السمات التشخيصية بناءً على مدة الحمل، وموقع الزائدة الدودية في الأعور، ومرحلة تطور الالتهاب، والتي تنشأ الشكوك بشأنها عندما تشكو المريضة من ألم مفاجئ ومستمر، وغالبًا ما يزداد، في الجانب الأيمن من البطن.
في الأشهر الأولى من الحمل، لا يختلف تشخيص التهاب الزائدة الدودية لدى النساء الحوامل عن التشخيص المتعارف عليه. مع نمو الرحم، تُجرى نفس الإجراءات التشخيصية - الطرق الفيزيائية، والفحوصات، والفحص بالأجهزة - ولكن تُحلل النتائج مع مراعاة عمر الحمل وتأثيره المحتمل.
تتميز المرأة الحامل بأنواع مختلفة من الشكاوى المتعلقة بوظيفة المعدة والأمعاء، وعدم الراحة في منطقة هذه الأعضاء، والغثيان والقيء بسبب ارتفاع مستويات الهرمونات الجنسية، لذلك يتم أخذها في الاعتبار، ولكن ليس لها قيمة تشخيصية.
بالإضافة إلى ذلك، تتغير تركيبة الدم قليلاً أثناء الحمل، وليس من المستغرب أن يتجاوز مستوى الكريات البيضاء المعدل الطبيعي، ويؤدي إلى فقر الدم، وتشوهات في الاستجابة الالتهابية. ومع ذلك، تخضع المريضات لفحوصات الدم، وعادةً ما يتجاوز محتوى الكريات البيضاء لدى النساء الحوامل 15×10⁹ جم/لتر.
يُحلل تركيب البول تحت المجهر، والذي يكشف أحيانًا عن وجود كريات الدم الحمراء والبيضاء والبكتيريا فيه، مما يُشير إلى أمراض الجهاز البولي. في حالة التهاب الزائدة الدودية، عادةً ما تكون مؤشرات الفحص المجهري للبول ضمن الحدود الطبيعية.
في الشهر الرابع أو الخامس تقريبًا من الحمل، يتغير موقع الزائدة الدودية نتيجةً لنزوحها بفعل نمو الرحم. تتمدد عضلات البطن وتسترخي، لذا لا تُشير أعراض تهيج الصفاق إلى وجود أي أعراض. أثناء الفحص، يُلاحظ ظهور ألم مفاجئ في الجانب الأيمن من البطن، وزيادة الألم عند الالتفاف من اليسار إلى اليمين، مع الحفاظ على موقع الألم الأكثر شدة عند الالتفاف في الاتجاه المعاكس. يُعاني أكثر من ثلث المريضات من تسارع في النبض، بينما يُعاني حوالي الخمس من ارتفاع في درجة الحرارة. تُؤخذ شكاوى الإمساك المتكرر وتناول الملينات، ونوبات التهاب الزائدة الدودية في الاعتبار في تاريخ الحالة (حتى قبل الحمل).
لتصوير الزائدة الدودية وتمييزها عن غيرها من الأمراض، تُستخدم وسائل التشخيص الآلية - الموجات فوق الصوتية والتصوير بالرنين المغناطيسي. لا يُنصح باستخدام الأشعة السينية للحوامل. تُعد تنظير البطن أكثر الطرق التشخيصية إفادة، حيث تتيح رؤية الزائدة الدودية وأعضاء أخرى من الصفاق على شاشة الكاميرا. غالبًا ما يتضمن الإجراء التشخيصي إزالة الزائدة الدودية من الأعور.
بناءً على التاريخ المرضي المُجمع، يُجرى التشخيص التفريقي. تُستبعد الأمراض الأخرى التي تُسبب أعراض البطن الحاد - مثل سكتة المبيض، والتواء سويقة كيس المبيض، والتهاب الحويضة، واختناق الحصوة في القنوات الصفراوية، وثقب قرحة المعدة، وانسداد الأمعاء. في الأشهر الثلاثة الأولى، من الضروري التمييز بين حالات مثل الحمل خارج الرحم في الجانب الأيمن والتهاب الزائدة الدودية، والتي تتطلب تدخلاً جراحيًا طارئًا ولها أعراض متشابهة. في حالة الحمل خارج الرحم، عادةً ما يكون الألم أكثر وضوحًا حتى الصدمة، وتظهر أعراض النزيف الداخلي، وتكون طبيعة الألم المشع إلى لوح الكتف مختلفة، وتكون نوباتية، ويكون جس البطن أقل إيلامًا. يكون الألم المصاحب لالتهاب الزائدة الدودية أكثر اعتدالًا، ولا يشع ويكون ثابتًا. تُستكمل الأعراض ببيانات من الاختبارات والفحص الآلي.
من الاتصال؟
علاج او معاملة التهاب الزائدة الدودية أثناء الحمل
تحتاج المرأة الحامل التي تعاني من تدهور مفاجئ في صحتها وظهور أعراض مشابهة لأعراض التهاب الزائدة الدودية (ألم في الجانب الأيمن من البطن، إلخ) إلى فحص شامل وفي أسرع وقت ممكن. هذا لا يعني الانتظار حتى يزول الالتهاب من تلقاء نفسه. يُمثل تشخيص التهاب الزائدة الدودية لدى النساء الحوامل بعض الصعوبات، كما أن عامل الوقت لا يخدم مصلحة المريضة وطفلها. لا داعي للشك في إمكانية استئصال الزائدة الدودية أثناء الحمل. هذه الحالة لا تُعدّ موانعًا لاستئصال الزائدة الدودية. ويعتمد حجمها، وبالتالي عواقبها، على مرحلة الالتهاب التي تُجرى فيها.
من المفاهيم الخاطئة الشائعة أن الجنين يموت أو ينمو بشكل غير طبيعي إذا خضعت الأم للتخدير العام. في الواقع، يُعد خطر إصابة الجنين بتشوهات نتيجة خضوع الأم الحامل للجراحة تحت التخدير ضئيلاً للغاية. ويُقارن معدل حدوث العيوب الخلقية لدى الأمهات اللاتي خضعن للجراحة تحت التخدير بمعدل حدوثها لدى النساء اللاتي لم يخضعن للجراحة.
في حالات التهاب الزائدة الدودية الحاد والمزمن في مرحلتها الحادة، تُعدّ عملية جراحية طارئة لاستئصالها أثناء الحمل ضرورية. وإن أمكن، يُلجأ إلى المنظار البطني باعتباره الأقل صدمة. يُدخل أنبوب تلسكوبي رفيع من الألياف البصرية (منظار البطن) من خلال فتحة صغيرة في جدار الصفاق، ناقلاً صورة للأعضاء الداخلية إلى الشاشة. ثم تُدخل أدوات دقيقة من خلال ثقوب أخرى في تجويف البطن المملوء بثاني أكسيد الكربون، حيث تُزال الزائدة الدودية الملتهبة (الأعور) تحت سيطرة المنظار. تُقلل هذه الطريقة من صدمة الأنسجة وفقدان الدم، كما أنها لا تُسبب التصاقات، وتُخلّف ندبة بارزة. كما أن فترة التعافي أقصر مقارنةً بالجراحة المفتوحة.
في العملية الجراحية التقليدية، يُجرى شق جراحي (حتى ١٠ سم) في جدار البطن، تُزال من خلاله الزائدة الدودية. إذا لزم الأمر لضمان خروج الإفرازات، تُترك فتحات صغيرة لإخراج أنابيب التصريف. يشمل العلاج الجراحي لالتهاب الزائدة الدودية الفلغموني والتهاب الصفاق والمضاعفات الأخرى العلاج بالمضادات الحيوية قبل وبعد الجراحة (عادةً السيفالوسبورينات والأمينوغليكوزيدات). لا تُستخدم الأدوية المضادة للبكتيريا في العمليات الجراحية النظيفة.
كجزء من علاج الولادة المبكرة والوقاية منها، تُوصف للحوامل أدوية تُقلل من توتر عضلات الرحم ولها تأثير مهدئ، مثل كبريتات المغنيسيوم أو تحاميل بابافيرين. يُجرى العلاج الطبيعي عن طريق إعطاء هيدروكلوريد الثيامين (فيتامين ب1) عن طريق الأنف. يُنصح باتباع نظام غذائي بعد الجراحة، وقد تُوصف أدوية تُحسّن وظيفة الأمعاء. يُنصح النساء الحوامل بالبقاء في الفراش لفترة أطول من المرضى العاديين بعد الجراحة.
بعد خروجها من قسم الجراحة، تُسجل النساء الحوامل اللواتي خضعن لجراحة استئصال الزائدة الدودية ضمن قائمة مخاطر الولادة المبكرة. يُعتبر الجنين مصابًا بعدوى داخل الرحم، لذا يُراقب نموه وحالة الغشاء الأمنيوسي والمشيمة عن كثب. في حال ظهور أعراض نقص الأكسجين لدى الجنين أو أي مضاعفات حمل أخرى، تُنقل الأم الحامل إلى المستشفى وتُتخذ الإجراءات العلاجية اللازمة.
إذا كان موعد الولادة مبكرًا في فترة ما بعد الجراحة، يُجرى علاج وقائي لمنع تباعد الغرز (ضمادة بطنية محكمة). تُخدَّر المرأة أثناء المخاض تخديرًا كاملًا، وتُستخدم مضادات التشنج على نطاق واسع. أثناء الولادة، يُجرى علاج مستمر لتعويض نقص الأكسجين لدى الجنين. لتقليل الضغط على جدار الصفاق (للوقاية من تباعد الغرز بعد الجراحة) وتسريع عملية الولادة، يُجرى شق العجان.
في كل الأحوال (حتى بعد فترة طويلة من الزمن)، يتم التعامل مع النساء بعد العملية الجراحية في مرحلة الولادة بحذر شديد، تحسبًا للمضاعفات المحتملة.
الوقاية
نظرًا لأن الأسباب الدقيقة لالتهاب الزائدة الدودية ليست واضحة تمامًا حتى الآن، فمن الصعب تحديد التدابير الوقائية لمنع حدوث العملية الالتهابية.
التوصية الرئيسية هي اتباع نظام غذائي صحي متكامل، يشمل الكثير من الخضراوات والفواكه وخبز الحبوب الكاملة والنخالة والحبوب. هذه المنتجات غنية بالفيتامينات والعناصر الدقيقة، وتحافظ على صحة الجهاز المناعي. كما أنها غنية بالألياف الغذائية، مما يساعد على تحسين حركة الأمعاء ومنع الإمساك. كما أن ممارسة النشاط البدني المعتدل والمشي في الهواء الطلق يُسهمان في تحقيق هذه الأهداف.
وجد باحثون إسبان مؤخرًا أن حوالي 40% من حالات استئصال الزائدة الدودية، تناول المرضى بذور دوار الشمس المقلية أو رقائق البطاطس المقلية في اليوم السابق. لذا، لم تكن جداتنا مخطئات تمامًا عندما منعن عن تناول الكثير من البذور، خشية التعرض لنوبة لاحقة من التهاب الزائدة الدودية.
توقعات
إذا تم استشارة الطبيب في الوقت المناسب، يمكن إجراء عملية جراحية ناجحة لالتهاب الزائدة الدودية غير المعقدة عند النساء الحوامل، كما تحدث الولادات اللاحقة دون عواقب سلبية على الأم والطفل.
يعتمد تشخيص التهاب الزائدة الدودية المعقد على شدة وانتشار العملية الالتهابية في الصفاق.

