
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
التهاب العضلات والتهاب الجلد والعضلات: الأسباب والأعراض والتشخيص والعلاج
خبير طبي في المقال
آخر مراجعة: 05.07.2025
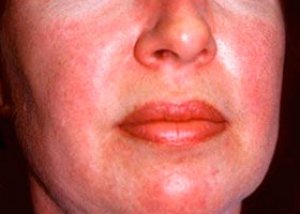
التهاب العضلات والتهاب الجلد والعضلات أمراض روماتيزمية جهازية نادرة ، تتميز بتغيرات التهابية وتنكسية في العضلات (التهاب العضلات) أو العضلات والجلد (التهاب الجلد والعضلات). وأكثر مظاهرها الجلدية تحديدًا هو طفح الهليوتروب.
تكون إصابة العضلات متماثلة، وتشمل ضعفًا، وبعض الألم، وضمورًا لاحقًا في عضلات الحزام الحوضي القريبة. قد تشمل المضاعفات إصابةً أحشائيةً وسرطانًا. يعتمد التشخيص على الأعراض السريرية وتقييم خلل العضلات عن طريق قياس مستويات الإنزيمات، وإجراء التصوير بالرنين المغناطيسي، وتخطيط كهربية العضل، وخزعة العضلات. يشمل العلاج الجلوكوكورتيكويدات، وأحيانًا مع مثبطات المناعة أو الغلوبولينات المناعية الوريدية.
تُصاب النساء بهذا المرض بمعدل ضعف معدل إصابة الرجال. يمكن أن يُصاب به أي شخص في أي عمر، ولكنه يُكتشف غالبًا في الفئة العمرية من 40 إلى 60 عامًا؛ أما الأطفال فيُصابون به في الفئة العمرية من 5 إلى 15 عامًا.
ما الذي يسبب التهاب الجلد والعضلات والتهاب العضلات المتعدد؟
يُعتقد أن سبب المرض هو رد فعل مناعي ذاتي تجاه أنسجة العضلات لدى الأفراد ذوي الاستعداد الوراثي. يُعد المرض أكثر شيوعًا في وجود تاريخ عائلي مثقل بالمرض وحاملي بعض مستضدات HLA (DR3، DR52، DR56). ومن المحفزات المحتملة التهاب العضلات الفيروسي والأورام الخبيثة. وتشير التقارير إلى اكتشاف هياكل مشابهة لفيروسات بيكورنا في خلايا العضلات؛ بالإضافة إلى ذلك، يمكن للفيروسات أن تُسبب أمراضًا مماثلة لدى الحيوانات. يشير ارتباط الأورام الخبيثة بالتهاب الجلد والعضلات (بشكل أقل تواترًا بكثير من التهاب العضلات المتعدد) إلى أن نمو الورم قد يكون أيضًا محفزًا لتطور المرض نتيجةً لبدء ردود فعل مناعية ذاتية تجاه مستضدات شائعة في الورم والأنسجة العضلية.
توجد رواسب من IgM وIgG والمكون الثالث من المتممة في جدران الأوعية الدموية للعضلات الهيكلية؛ وهذا يُميز التهاب الجلد والعضلات لدى الأطفال بشكل خاص. قد يُصاب مرضى التهاب العضلات أيضًا بعمليات مناعية ذاتية أخرى.
الفسيولوجيا المرضية لالتهاب الجلد والعضلات والتهاب العضلات المتعدد
تشمل التغيرات المرضية تلف الخلايا وضمورها على خلفية التهابات متفاوتة الشدة. وتتضرر عضلات الأطراف العلوية والسفلية، وكذلك عضلات الوجه، بدرجة أقل من العضلات الهيكلية الأخرى. ويمكن أن يؤدي تلف العضلات الحشوية في البلعوم والمريء العلوي، ونادرًا ما يصيب القلب أو المعدة أو الأمعاء، إلى خلل في وظائف هذه الأعضاء. كما يمكن أن تؤدي التركيزات العالية من الميوغلوبين الناتجة عن انحلال الربيدات إلى تلف الكلى. وقد تحدث أيضًا تغيرات التهابية في المفاصل والرئتين، خاصةً لدى المرضى الذين لديهم أجسام مضادة لإنزيم التخليق.
أعراض التهاب الجلد والعضلات والتهاب العضلات المتعدد
قد يكون ظهور التهاب العضلات المتعدد حادًا (خاصةً لدى الأطفال) أو شبه حاد (أكثر شيوعًا لدى البالغين). أحيانًا تسبق العدوى الفيروسية الحادة ظهور المرض أو تُسببه، ومن أكثر أعراضه شيوعًا ضعف العضلات القريبة أو الطفح الجلدي. يكون الألم أقل شدة من الضعف. قد تظهر أعراض مثل تعدد المفاصل، وظاهرة رينود، وعسر البلع، واضطرابات الرئة، وأعراض عامة (ارتفاع درجة حرارة الجسم، وانخفاض وزن الجسم، والضعف). غالبًا ما تُلاحظ ظاهرة رينود لدى المرضى الذين يعانون من أمراض النسيج الضام المصاحبة.
قد يتطور ضعف العضلات على مدار عدة أسابيع أو أشهر. ومع ذلك، يجب أن تتأثر 50% على الأقل من ألياف العضلات لظهور الأعراض السريرية لضعف العضلات (وبالتالي، فإن وجود ضعف في العضلات يشير إلى تطور التهاب العضلات). قد يواجه المرضى صعوبة في رفع أذرعهم فوق مستوى الكتف، أو صعود السلالم، أو النهوض من وضعية الجلوس. وبسبب الضعف الشديد في عضلات الحوض وحزام الكتف، قد يُضطر المرضى إلى استخدام كرسي متحرك أو سرير. وفي حالة تأثر عضلات ثني الرقبة، يصبح من المستحيل رفع الرأس عن الوسادة. ويؤدي تأثر عضلات البلعوم والمريء العلوي إلى اضطرابات في البلع وقلس. وعادةً ما لا تتأثر عضلات الأطراف السفلية والعلوية والوجه. ومع ذلك، قد تحدث تقلصات في الأطراف.
عادةً ما يكون الطفح الجلدي المُلاحظ في التهاب الجلد والعضلات داكن اللون واحمراريًا. كما يُعدّ الوذمة حول محجر العين ذات اللون الأرجواني (طفح الهليوتروب) من السمات المميزة. قد يكون الطفح الجلدي مرتفعًا قليلاً عن مستوى الجلد، ويكون أملسًا أو متقشرًا؛ وتتمركز الطفح الجلدي في الجبهة، والرقبة، والكتفين، والصدر، والظهر، والساعدين، والأجزاء السفلية من السيقان، والحاجبين، ومنطقة الركبة، والكعب الإنسي، والأسطح الظهرية للمفاصل بين السلاميات والمفاصل السلامية السنعية، وعلى الجانب الوحشي (أعراض غوترون). ومن المحتمل احتقان قاعدة أو محيط الأظافر. وقد يتطور التهاب الجلد التقشري، المصحوب بتشققات، على جلد السطح الجانبي للأصابع. غالبًا ما تختفي الآفات الجلدية الأولية دون عواقب، ولكنها قد تؤدي إلى تغيرات ثانوية مثل التصبغ الداكن، أو الضمور، أو التندب، أو البهاق. وقد تتطور تكلسات تحت الجلد، خاصةً عند الأطفال.
يُصاب حوالي 30% من المرضى بألم مفصلي متعدد أو التهاب مفصلي متعدد، وغالبًا ما يصاحبه وذمة وانصباب مفصلي. ومع ذلك، تكون شدة أعراض المفاصل طفيفة. وتزداد هذه الأعراض عند اكتشاف أجسام مضادة لـ Jo-1 أو غيرها من مُصنِّعات المفاصل لدى المرضى.
يُعدّ تأثر الأعضاء الداخلية (باستثناء البلعوم والمريء العلوي) أقل شيوعًا في التهاب العضلات المتعدد مقارنةً بالأمراض الروماتيزمية الأخرى (وخاصةً الذئبة الحمامية الجهازية والتصلب الجهازي). نادرًا ما يظهر المرض، وخاصةً في متلازمة مضادات التخليق، على شكل التهاب رئوي خلالي (على شكل ضيق في التنفس وسعال). قد تحدث اضطرابات في نظم القلب واضطرابات في التوصيل، ولكنها عادةً ما تكون بدون أعراض. تُعد الأعراض المعدية المعوية أكثر شيوعًا لدى الأطفال المصابين أيضًا بالتهاب الأوعية الدموية، وقد تشمل القيء المصحوب بالدم، والتغوط الأسود، وثقب الأمعاء.
أين موضع الألم؟
تصنيف التهاب العضلات المتعدد
هناك 5 أنواع من التهاب العضلات المتعدد.
- التهاب العضلات المتعدد الأسباب الأولي، والذي يمكن أن يحدث في أي عمر، لا يؤثر على الجلد.
- التهاب الجلد والعضلات الأساسي مجهول السبب يشبه التهاب العضلات الأساسي مجهول السبب ولكنه يصيب الجلد.
- يمكن أن يحدث التهاب العضلات والتهاب الجلد والعضلات المصاحب للأورام الخبيثة لدى المرضى في أي عمر؛ وغالبًا ما يُلاحظ تطورهما لدى كبار السن، وكذلك لدى المرضى المصابين بأمراض أخرى في النسيج الضام. ويمكن ملاحظة تطور الأورام الخبيثة خلال عامين قبل ظهور التهاب العضلات، وخلال عامين بعده.
- يرتبط التهاب العضلات أو التهاب الجلد والعضلات في مرحلة الطفولة بالتهاب الأوعية الدموية الجهازية.
- يمكن أن يحدث التهاب العضلات والتهاب الجلد والعضلات أيضًا في المرضى الذين يعانون من أمراض النسيج الضام الأخرى، والأكثر شيوعًا التصلب الجهازي التدريجي، ومرض النسيج الضام المختلط، والذئبة الحمامية الجهازية.
إن إدراج التهاب عضلات الجذع ضمن مجموعة التهاب العضلات المتعدد غير صحيح، إذ يُعدّ هذا الأخير مرضًا منفصلًا يتميز بمظاهر سريرية مشابهة لأعراض التهاب العضلات المتعدد المزمن مجهول السبب. ومع ذلك، فإنه يتطور مع التقدم في السن، وغالبًا ما يُصيب عضلات الأطراف البعيدة من الجسم (مثل الأطراف العلوية والسفلية)، ويستمر لفترة أطول، ويستجيب للعلاج بشكل أقل فعالية، ويتميز بصورة نسيجية نموذجية.
تشخيص التهاب الجلد والعضلات والتهاب العضلات المتعدد
ينبغي الاشتباه بالتهاب العضلات المتعدد لدى المرضى الذين يعانون من ضعف في العضلات القريبة، مع أو بدون ألم. يُعد تقييم التهاب الجلد والعضلات ضروريًا للمرضى الذين يعانون من طفح جلدي يشبه علامة الهليوتروب أو علامة غوترون، وكذلك لدى المرضى الذين يعانون من أعراض التهاب العضلات المتعدد مصحوبة بأي آفات جلدية تتفق مع التهاب الجلد والعضلات. قد تشبه الأعراض السريرية لالتهاب العضلات المتعدد والتهاب الجلد والعضلات أعراض التصلب الجهازي، أو -في حالات أقل شيوعًا- الذئبة الحمامية الجهازية أو التهاب الأوعية الدموية. ويزداد تأكيد التشخيص باستيفاء أكبر عدد ممكن من المعايير الخمسة التالية:
- ضعف العضلات القريبة؛
- طفح جلدي مميز؛
- زيادة نشاط إنزيمات أنسجة العضلات (كيناز الكرياتين أو في حالة عدم وجود زيادة في نشاطه، أمينوترانسفيراز أو ألدولاز)؛
- التغيرات المميزة في تصوير العضلات أو التصوير بالرنين المغناطيسي؛
- التغيرات النسيجية المميزة في خزعة أنسجة العضلات (المعيار المطلق).
يمكن لخزعة العضلات استبعاد بعض الحالات السريرية المشابهة، مثل التهاب عضلات الجذع وانحلال الربيدات الناتج عن عدوى فيروسية. قد تختلف التغيرات التي يكشف عنها الفحص النسيجي، إلا أن الالتهاب المزمن وبؤر انحلال العضلات وتجددها هي الأعراض النموذجية. يُعد التشخيص الدقيق (عادةً عن طريق التحقق النسيجي) ضروريًا قبل بدء العلاج الذي قد يكون سامًا. يمكن للتصوير بالرنين المغناطيسي اكتشاف بؤر الوذمة والالتهاب في العضلات، يليها خزعة مستهدفة.
يمكن للدراسات المخبرية تأكيد أو، على العكس من ذلك، نفي وجود شك في وجود المرض، كما أنها مفيدة في تقييم شدته، واحتمالية تزامنه مع أمراض أخرى مماثلة، وتشخيص المضاعفات. على الرغم من اكتشاف أجسام مضادة للنواة لدى بعض المرضى، إلا أن هذه الظاهرة أكثر شيوعًا في أمراض النسيج الضام الأخرى. يمتلك حوالي 60% من المرضى أجسامًا مضادة لمستضد النوى (PM-1) أو خلايا الغدة الزعترية الكاملة وJo-1. لا يزال دور الأجسام المضادة الذاتية في التسبب في المرض غير واضح، على الرغم من أنه من المعروف أن الأجسام المضادة لـ Jo-1 تُعد علامة محددة لمتلازمة مضادات التخليق، بما في ذلك التهاب الأسناخ الليفي، والتليف الرئوي، والتهاب المفاصل، وظاهرة رينود.
يُعدّ التقييم الدوري لنشاط كيناز الكرياتين مفيدًا لمراقبة العلاج. ومع ذلك، قد يكون نشاط الإنزيم طبيعيًا لدى المرضى الذين يعانون من ضمور عضلي شديد، على الرغم من وجود التهاب عضلي نشط مزمن. غالبًا ما يُفيد التصوير بالرنين المغناطيسي، أو خزعة العضلات، أو ارتفاع نشاط كيناز الكرياتين في التمييز بين انتكاس التهاب العضلات المتعدد واعتلال العضلات الناتج عن الجلوكوكورتيكويد.
نظرًا لأن العديد من المرضى يعانون من أورام خبيثة غير مُشخَّصة، يُوصي بعض الباحثين بفحص جميع البالغين المصابين بالتهاب الجلد والعضلات، وكذلك المصابين بالتهاب العضلات المتعدد الذين تزيد أعمارهم عن 60 عامًا، وفقًا للجدول التالي: الفحص البدني، بما في ذلك فحوصات الثدي والحوض والمستقيم (بما في ذلك فحص البراز للكشف عن الدم الخفي)؛ تعداد الدم الكامل؛ كيمياء الدم؛ تصوير الثدي بالأشعة السينية؛ اختبار مستضد السرطان الجنيني؛ تحليل البول؛ تصوير الصدر بالأشعة السينية. ويُشكك بعض الباحثين في ضرورة إجراء هذا الفحص للمرضى الأصغر سنًا الذين لا تظهر عليهم أي أدلة سريرية على وجود أورام خبيثة.
ما الذي يجب فحصه؟
علاج التهاب الجلد والعضلات والتهاب العضلات المتعدد
حتى يخف الالتهاب، يجب الحد من النشاط البدني. تُعد الجلوكوكورتيكويدات أدوية الخط الأول. في المرحلة الحادة من المرض، يجب وصف بريدنيزولون (عن طريق الفم) للمرضى البالغين بجرعة تتراوح من 40 إلى 60 ملغ يوميًا. يُعد القياس المنتظم لنشاط كيناز الكرياتين مؤشرًا مبكرًا على الفعالية: في معظم المرضى، يُلاحظ انخفاض أو عودة النشاط الإنزيمي إلى طبيعته في غضون 6 إلى 12 أسبوعًا بعد زيادة قوة العضلات. بعد عودة النشاط الإنزيمي إلى طبيعته، تُقلل جرعة بريدنيزولون: أولًا بحوالي 2.5 ملغ يوميًا على مدار أسبوع، ثم بسرعة أكبر؛ إذا انتكس نشاط إنزيم العضلات المتزايد، تُزاد جرعة الهرمون مرة أخرى. يمكن للمرضى المتعافين الاستغناء عن الجلوكوكورتيكويدات، ولكن في أغلب الأحيان يحتاج المرضى البالغون إلى علاج طويل الأمد بالجلوكوكورتيكويد (10-15 ملغ من بريدنيزولون يوميًا). الجرعة الأولية من بريدنيزولون للأطفال هي 30-60 ملغ/م 2 مرة واحدة يوميًا. في حالة حدوث تحسن لمدة تزيد عن عام واحد عند الأطفال، قد يتم إيقاف العلاج بالجلوكوكورتيكويد.
في بعض الحالات، يعاني المرضى الذين يتلقون جرعات عالية من الجلوكوكورتيكويدات من زيادة مفاجئة في ضعف العضلات، والذي قد يكون مرتبطًا بتطور اعتلال عضلي جلوكوكورتيكويد.
في حال عدم الاستجابة الكافية لعلاج الجلوكوكورتيكويد، وكذلك في حال ظهور اعتلال عضلي جلوكوكورتيكويدي أو أي مضاعفات أخرى تتطلب خفض الجرعة أو إيقاف بريدنيزولون، يُنصح باستخدام مثبطات المناعة (ميثوتريكسات، سيكلوفوسفاميد، أزاثيوبرين، سيكلوسبورين). قد يتلقى بعض المرضى الميثوتريكسات فقط (عادةً بجرعات تفوق تلك المستخدمة لعلاج التهاب المفاصل الروماتويدي) لأكثر من 5 سنوات. قد تكون الغلوبولينات المناعية الوريدية فعالة لدى المرضى الذين لا يستجيبون للعلاج الدوائي، إلا أن استخدامها يزيد من تكلفة العلاج.
عادةً ما يكون التهاب العضلات المرتبط بالأورام الأولية والنقيلية، وكذلك التهاب عضلات الجذع، أكثر مقاومة للعلاج بالجلوكوكورتيكويد. ويمكن الشفاء من التهاب العضلات المرتبط بالأورام الخبيثة بعد استئصال الورم.
ما هو تشخيص التهاب الجلد والعضلات والتهاب العضلات المتعدد؟
لوحظت حالة هدوء طويل الأمد (بل وحتى شفاء سريري) لأكثر من خمس سنوات لدى أكثر من نصف المرضى المعالجين؛ وتكون هذه النسبة أعلى لدى الأطفال. مع ذلك، يمكن أن تحدث الانتكاسات في أي وقت. يبلغ معدل البقاء الإجمالي لمدة خمس سنوات 75%، وهو أعلى لدى الأطفال. أسباب الوفاة لدى البالغين هي ضعف العضلات الشديد والمتفاقم، وصعوبة البلع، ونقص التغذية، والالتهاب الرئوي التنفسي، أو فشل الجهاز التنفسي الناتج عن التهابات الرئة. يكون التهاب العضلات أكثر شدةً ومقاومةً للعلاج في حال وجود تلف في القلب والرئتين. يمكن أن تحدث الوفاة لدى الأطفال بسبب التهاب الأوعية الدموية المعوية. كما يُحدد التشخيص العام للمرض وجود أورام خبيثة.


 [
[