
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
القوباء المنطقية
خبير طبي في المقال
آخر مراجعة: 04.07.2025
الهربس النطاقي (القوباء المنطقية، المنطقة) هو نتيجة لإعادة تنشيط فيروس جدري الماء النطاقي من حالة كامنة في العقد الجذرية الظهرية للحبل الشوكي.
آفة حادة في الجهاز العصبي المركزي، تتميز بطفح حويصلي وألم عصبي في مناطق الجلد التي تُعصبها الأعصاب الحسية الطرفية الصاعدة إلى العقد المصابة. يشمل علاج الهربس النطاقي الأدوية المضادة للفيروسات، وربما الجلوكوكورتيكويدات، لمدة تصل إلى 72 ساعة بعد ظهور الطفح الجلدي.
علم الأوبئة
يُصاب به الأشخاص الذين سبق لهم الإصابة بجدري الماء. يُعدّ القوباء المنطقية عدوى داخلية ثانوية مرتبطة بجدري الماء.
يُلاحظ الهربس النطاقي لدى جميع الفئات العمرية، من الأطفال في الأشهر الأولى من العمر إلى كبار السن وكبار السن الذين سبق لهم الإصابة بجدري الماء. 75% من الحالات تحدث لدى الأشخاص الذين تزيد أعمارهم عن 45 عامًا، بينما يُمثل الأطفال والمراهقون أقل من 10%. يتراوح معدل الإصابة بين 12 و15 حالة لكل 100,000 شخص. يُعتبر مرضى الهربس النطاقي مصدر عدوى لمن لم يُصابوا بجدري الماء. لا يتجاوز مؤشر العدوى 10%، لأنه، على عكس جدري الماء، لا يُكتشف الفيروس باستمرار على سطح الغشاء المخاطي للجهاز التنفسي.
يتم تسجيل حالات الإصابة بالهربس النطاقي على مدار العام، ولا يوجد لهذا المرض موسم محدد.
الأسباب القوباء المنطقية
يُسبب الفيروس نفسه المسبب لجدري الماء (فيروس الهربس البشري من النوع 3) القوباء المنطقية. يُعد جدري الماء مرحلة غزوية حادة للفيروس، بينما يُعد الهربس النطاقي (القوباء المنطقية) إعادة تنشيط للمرحلة الكامنة. تظهر التغيرات الالتهابية في العقد الشوكية والقطاعات الجلدية المرتبطة بها. في بعض الحالات، تؤثر العملية الالتهابية على القرون الخلفية والأمامية للمادة الرمادية، والأم الحنون، والجذور الخلفية والأمامية. يحدث تنشيط العامل الممرض بسبب تلف موضعي يصيب العقد في الجذور الخلفية للحبل الشوكي؛ والأمراض الجهازية، وخاصة مرض هودجكين؛ وتناول مثبطات المناعة. يحدث القوباء المنطقية في أي عمر، وغالبًا ما يصيب كبار السن والمصابين بفيروس نقص المناعة البشرية؛ وهو أشد لدى الأفراد الذين يعانون من نقص المناعة. في بعض الأحيان تكون أسباب القوباء المنطقية غير معروفة.
مسببات الأمراض
طريقة تطور المرض
يتطور الهربس النطاقي كعدوى داخلية ثانوية لدى الأفراد الذين أصيبوا بجدري الماء، بشكل سريري كامن أو كامن بسبب إعادة تنشيط فيروس الحماق النطاقي (فيروس الحماق النطاقي)، المدمج في جينوم الخلايا في العقد الحسية القحفية والنخاعية. يتم حساب الفترة الفاصلة بين العدوى الأولية والمظاهر السريرية للهربس النطاقي بعشرات السنين، ولكنها قد تكون قصيرة وتستمر لعدة أشهر. لم تتم دراسة آلية إعادة تنشيط فيروس الحماق بشكل كافٍ. تشمل عوامل الخطر الشيخوخة والشيخوخة، والأمراض المصاحبة، وخاصة الأورام وأمراض الدم، والإصابة بفيروس نقص المناعة البشرية، وإدمان المخدرات، واستخدام الجلوكوكورتيكويد، ومثبطات الخلايا، والعلاج الإشعاعي. تشمل مجموعة الخطر متلقي عمليات زرع الأعضاء. يمكن أن يحدث إعادة تنشيط الفيروس بسبب الظروف المجهدة، والصدمات الجسدية، وانخفاض درجة حرارة الجسم، والأمراض المعدية، وإدمان الكحول. يرتبط إعادة تنشيط الفيروس بظروف مصحوبة بقمع المناعة، في المقام الأول مع فقدان جزئي للمناعة المحددة.
نتيجةً لتنشيط فيروس جدري الماء (فيروس الحماق النطاقي)، يتطور التهاب العقد العصبية، مسببًا تلفًا في العقد الفقرية، وعقد الأعصاب القحفية، والجذور الخلفية. قد تشمل هذه العملية العقد الخضرية، ومادة وأغشية الدماغ والحبل الشوكي. قد تتأثر الأعضاء الداخلية. ينتشر الفيروس بقوة طرد مركزي على طول جذوع الأعصاب، ويدخل إلى خلايا البشرة، مسببًا تغيرات التهابية تنكسية فيها، تتجلى في طفح جلدي مماثل في منطقة تعصيب العصب المقابل، أي في المنطقة الجلدية. من المحتمل أيضًا انتشار الفيروس دمويًا، كما يتضح من الشكل العام للمرض، أي آفات الأعضاء المتعددة.
تنجم الصورة المرضية لداء الهربس النطاقي عن تغيرات التهابية في العقد الشوكية والمناطق الجلدية المتصلة بها، وكذلك في القرون الخلفية والأمامية للمادة الرمادية، والجذور الخلفية والأمامية للحبل الشوكي، والأم الحنون. يتطابق شكل الحويصلات مع تلك الموجودة في جدري الماء.
الأعراض القوباء المنطقية
قبل ظهور أعراض الهربس النطاقي بثلاثة إلى أربعة أيام، تشمل العلامات المبكرة قشعريرة، وحمى، وتوعكًا، واضطرابًا معويًا. قد يُشعَر بألم في منطقة الطفح الجلدي المُحتمل. في حوالي اليوم الثالث إلى الخامس، تظهر مجموعات مميزة من الحويصلات على قاعدة حمراء في منطقة تعصيب واحدة أو أكثر من العقد الشوكية. عادةً ما يُلاحظ فرط في الإحساس في المنطقة المصابة، وقد يكون الألم شديدًا. يظهر الطفح الجلدي غالبًا في منطقة الصدر وينتشر إلى جانب واحد من الجسم. بعد حوالي خمسة أيام من ظهوره، تبدأ الحويصلات بالجفاف وتكوين قشرة. قد يصبح الطفح الجلدي معممًا، مع تلف في مناطق أخرى من الجلد والأعضاء الحشوية، خاصةً لدى المرضى الذين يعانون من نقص المناعة.
عادةً ما تُكوّن النوبة الأولى من الهربس النطاقي مناعةً ضد المرض (لا يُلاحظ تكرار الإصابة إلا في 4% من الحالات). ومع ذلك، قد يستمر ألم العصب التالي للهربس لأشهر أو سنوات، خاصةً في سن الشيخوخة. تُؤدي عدوى العصب الثلاثي التوائم إلى ألم شديد ومستمر. يمكن أن يكون ألم ألم العصب التالي للهربس حادًا ومستمرًا أو متقطعًا ومُنهكًا.
لدى البالغين، تبدأ أعراض الهربس النطاقي بظهور ألم جذري. قد يكون الألم شديدًا ومتقطعًا، وغالبًا ما يكون مصحوبًا بتنميل موضعي في الجلد. أما لدى الأطفال، فيكون الألم أقل حدة، ويقل حدوثه بمرتين إلى ثلاث مرات. في الفترة الباكرة، يسبق ظهور الطفح الجلدي أعراض الهربس النطاقي، مثل الضعف، والتوعك، والحمى، والقشعريرة، وآلام العضلات والمفاصل، والصداع. في منطقة الجلد المصابة، قد يشعر المريض بخدر أو وخز أو حرقة. تتراوح مدة الفترة الباكرة من يوم إلى سبعة أيام.
تتميز أعراض الهربس النطاقي خلال فترة العلامات السريرية بآفات الجلد و / أو الأغشية المخاطية، ومظاهر التسمم والأعراض العصبية.
تعتبر الحويصلات العنصر الرئيسي في الطفح الجلدي الموضعي والمعمم في الهربس النطاقي؛ فهي تتطور في الطبقة الجرثومية من البشرة.
في البداية، تبدو الطفحة الجلدية كبقعة وردية حمراء، سرعان ما تتحول إلى حويصلات متجمعة بإحكام ("عناقيد العنب") ذات محتويات مصلية شفافة، تقع على قاعدة متورمة ومتورمة. لا يتجاوز حجمها عدة ملليمترات. سرعان ما تصبح محتويات الحويصلات غائمة، ثم تتحسن حالة المريض، وتعود درجة حرارته إلى طبيعتها، وتجف الحويصلات وتُغطى بقشرة، وبعد ذلك لا تترك أي ندبة. يحدث الشفاء التام في غضون 2-4 أسابيع. في حالة الهربس النطاقي، يكون الطفح الجلدي أحادي الجانب، وعادةً ما يغطي 2-3 قطاعات جلدية. يُلاحظ التوطين السائد للآفات الجلدية في الهربس النطاقي في منطقة تعصيب فروع العصب الثلاثي التوائم، ثم، بترتيب تنازلي، في منطقة الأجزاء الصدرية، والعنقية، والقطنية العجزية، والعنقية الصدرية. في 10% من المرضى، يُلاحظ انتشار الطفح الجلدي خارج المناطق الجلدية المصابة. قد يصاحب الانتشار ظهور عناصر متعددة أو مفردة من الطفح الجلدي، مع فترة انحدار أقصر. يُلاحظ تعميم الطفح الجلدي بعد 2-7 أيام من ظهور الطفح الجلدي في منطقة الجلد، وقد يصاحبه تدهور في الحالة العامة. بالإضافة إلى الطفح الجلدي الحويصلي النموذجي، يمكن أن يتحول الطفح الجلدي لدى المرضى الضعفاء إلى شكل فقاعي، ويكتسب طابعًا نزفيًا ويصاحبه نخر. تُلاحظ الطفح الجلدي النخري لدى الأفراد المصابين بنقص المناعة (عدوى فيروس نقص المناعة البشرية، السرطان). في هذه الحالات، تبقى الندوب في موقع الطفح الجلدي. في منطقة الطفح الجلدي، يتم تحديد احتقان واسع النطاق للجلد وذمة واضحة للأنسجة الكامنة. عندما يكون الطفح الجلدي موضعيًا في منطقة الفرع الأول من العصب الثلاثي التوائم، غالبًا ما يُلاحظ وذمة واضحة. يصاحب الطفح الجلدي تضخم وألم متوسط في الغدد الليمفاوية المحيطة. قد تظهر على الأطفال علامات التهابات تنفسية حادة. يستمر ارتفاع درجة حرارة الجسم لعدة أيام، مصحوبًا بأعراض تسمم معتدلة. خلال هذه الفترة من المرض، من المحتمل ظهور أعراض عامة للقوباء المنطقية في الدماغ والسحايا، مثل ضعف الحركة، والنعاس، والصداع المنتشر، والدوار، والقيء. تظهر أعراض القوباء المنطقية في المتوسط خلال أسبوعين إلى ثلاثة أسابيع.
يتطور ألم العصب التالي للهربس مباشرةً بعد أسبوعين إلى ثلاثة أسابيع من المرض. عادةً ما يكون الألم نوبيًا ويزداد شدةً ليلًا، ويصبح لا يُطاق. تخف شدته بعد فترة، أو يختفي تمامًا خلال بضعة أشهر. نادرًا ما يُلاحظ تحوّل ألم العصب التالي للهربس إلى حالة مزمنة، ويقتصر ذلك على الأشخاص الذين يعانون من ضعف المناعة.
قد يظهر الهربس النطاقي مصحوبًا بألم جذري فقط، أو ببثور مفردة، أو بدون أي طفح جلدي على الإطلاق. ويُشخَّص في هذه الحالات بناءً على زيادة مستويات الأجسام المضادة لفيروس جدري الماء (فيروس الحماق النطاقي).
يُعد تكرار الإصابة بالقوباء المنطقية أمرًا شائعًا لدى المرضى المصابين بعدوى فيروس نقص المناعة البشرية (HIV) أو الأمراض السرطانية (مثل سرطان الدم وسرطان الرئة). في هذه الحالة، قد يتوافق موضع الطفح الجلدي مع موضع الورم، لذا يُعد تكرار الإصابة بالقوباء المنطقية مؤشرًا لإجراء فحص مُعمّق للمريض. في سياق مرض القوباء المنطقية، يحتل تلف العين (التهاب القرنية) مكانًا مهمًا، وهو ما يُحدد شدة المرض ويُشكل سببًا لنقل المرضى إلى قسم طب العيون.
مراحل
ينقسم مرض القوباء المنطقية إلى أربع فترات:
- مقدمات العصب (الألم العصبي قبل الهربس)؛
- مرحلة الطفح الجلدي الهربسي؛
- النقاهة (بعد اختفاء الطفح الجلدي)؛
- الآثار المتبقية.
 [ 22 ]
[ 22 ]
إستمارات
يمكن أن يحدث الهربس النطاقي بأشكال خفيفة ومتوسطة وشديدة. ومن الممكن أن يكون مساره مُجهضًا أو مُمتدًا. وتُعتمد معايير الشدة على شدة التسمم، وعلامات تلف الجهاز العصبي المركزي، وطبيعة المظاهر الموضعية (نوع الطفح الجلدي، وشدة متلازمة الألم).
يتطور هربس العقدة الركبية للعصب الوجهي (متلازمة رامزي-هانت) عند إصابة العقدة الركبية للعصب الوجهي، ويتميز بألم في الأذن، وشلل في العصب الوجهي، وأحيانًا اضطرابات في الدهليز. تظهر طفح حويصلي في القناة السمعية الخارجية؛ وقد يُفقد التذوق في الثلث الأمامي من اللسان.
الهربس العيني هو شكل عيني من الهربس النطاقي، يتطور مع تلف العقدة الثلاثية التوائم (العقدة الجاسرية)، ويتميز بألم وطفح حويصلي على طول الفروع العينية للعصب الخامس، حول العينين. تعكس البثور على طرف الأنف (أعراض هتشينسون) تلف الفرع الأنفي الهدبي للعصب الخامس. تجدر الإشارة إلى أن تلف العين قد يتطور حتى في حالة عدم تلف طرف الأنف.
يعد الهربس الفموي غير شائع ولكنه قد يسبب آفات حادة أحادية الجانب؛ وعادة ما تكون الأعراض المبكرة للهربس النطاقي غائبة.
في بنية المظاهر السريرية لمرض الهربس النطاقي، تحتل متلازمات مختلفة من الضرر للأجزاء المركزية والطرفية من الجهاز العصبي مكانة مهمة.
اضطرابات حسية في منطقة الطفح الجلدي: ألم جذري، تنمل، واضطرابات حسية سطحية تُلاحظ باستمرار. العرض الرئيسي هو ألم موضعي، تتفاوت شدته بشكل كبير. يتميز الألم بلون نباتي واضح (حرقان، نوبات، ازدياد الألم ليلاً). وغالبًا ما يكون مصحوبًا بردود فعل عاطفية وعاطفية.
يقتصر شلل الجذور العصبية موضعيًا على مناطق معينة من الطفح الجلدي: آفات الأعصاب المحركة للعين، والعصب الوجهي (متغيرات متلازمة هانت)، وشلل الأطراف العلوية، وعضلات جدار البطن، والأطراف السفلية، والعضلة العاصرة للمثانة. عادةً ما تظهر أعراض القوباء المنطقية هذه في اليوم السادس إلى الخامس عشر من المرض.
اعتلال الأعصاب المتعدد الجذور هو متلازمة نادرة جدًا في المرضى المصابين بالهربس النطاقي؛ حيث تم وصف بضع عشرات من الحالات فقط.
يُعد التهاب السحايا المصلي أحد المتلازمات الرئيسية في صورة الهربس النطاقي. عند فحص السائل الدماغي الشوكي في المراحل المبكرة، يُكتشف وجود كريات دموية لمفاوية ثنائية أو ثلاثية الأرقام أو كريات دموية مختلطة، حتى في غياب الظواهر الدماغية والسحائية العامة (التهاب السحايا "بدون أعراض" سريريًا).
يُلاحظ التهاب الدماغ والتهاب السحايا والدماغ في المرحلة الحادة. تظهر علامات تلف الجهاز العصبي المركزي في الفترة من اليوم الثاني إلى الثامن من ظهور الطفح الجلدي في المنطقة الجلدية. يسمح التصوير المقطعي المحوسب باكتشاف بؤر تلف أنسجة الدماغ بدءًا من اليوم الخامس من التهاب الدماغ.
التشخيص القوباء المنطقية
من الصعب تشخيص الهربس النطاقي في الفترة الباكرة، ولكن بعد ظهور الطفح الجلدي المميز، لا يكون التشخيص صعبًا. يعتمد تشخيص الهربس النطاقي على التعرّف على طفح جلدي نموذجي. في حال الشك في التشخيص، يمكن إجراء اختبار تزانك للكشف عن الخلايا العملاقة متعددة النوى. في بعض الأحيان، قد يُسبب فيروس الهربس البسيط آفات مشابهة تقريبًا لآفات الهربس النطاقي. مع ذلك، عادةً ما يتكرر الهربس البسيط، بينما نادرًا ما يتكرر الهربس النطاقي، حيث تظهر الطفح الجلدي على طول القطاعات الجلدية. يمكن تحديد الفيروسات عن طريق زراعة وتحليل عينات الخزعة.
يتضمن تأكيد التشخيص مختبريًا الكشف عن مستضد الفيروس عن طريق الفحص المجهري أو عن طريق طريقة المناعة الفلورية، والتشخيص المصلي لمرض الهربس النطاقي. ويعتبر تفاعل البوليميراز المتسلسل واعدًا.
ما الذي يجب فحصه؟
ما هي الاختبارات المطلوبة؟
تشخيص متباين
في الغالبية العظمى من الحالات، لا يُسبب تشخيص الهربس النطاقي أي صعوبات. وتحتل المعايير السريرية الصدارة، وأهمها وجود طفح جلدي مميز ذي تضاريس قطعية مميزة، وغالبًا ما يكون من جانب واحد.
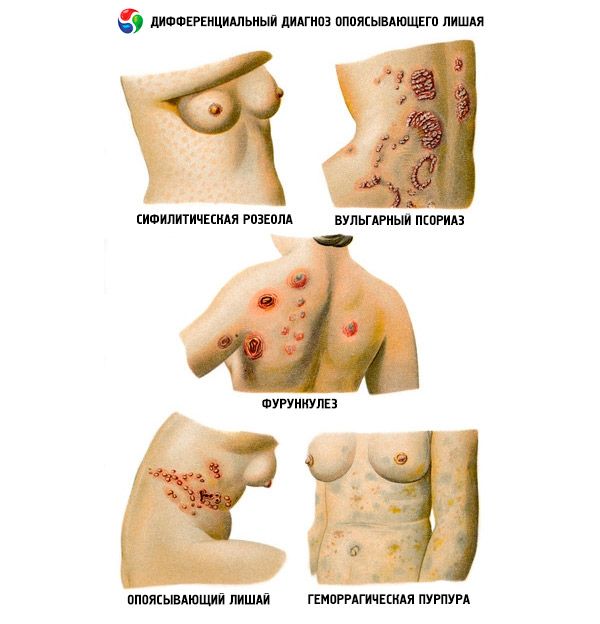
في بعض الحالات، يُجرى التشخيص التفريقي للهربس النطاقي مع الهربس النطاقي البسيط. يُفرّق الشكل الفقاعي للهربس النطاقي عن الحمرة، وهي آفات جلدية، في حالات الأورام وأمراض الدم وداء السكري والإصابة بفيروس نقص المناعة البشرية.
من الاتصال؟
علاج او معاملة القوباء المنطقية
يُدخل مرضى الهربس النطاقي الحاد إلى المستشفى. أما المرضى الذين يعانون من شكل عام من العملية المعدية، وتلف في الفرع الأول من العصب الثلاثي التوائم والجهاز العصبي المركزي، فيحتاجون إلى دخول المستشفى بشكل إلزامي.
يُعالَج الهربس النطاقي بالمهدئات الموضعية، مثل الكمادات المبللة، وأحيانًا بالمسكنات الجهازية. تُقلل الأدوية المضادة للفيروسات من شدة الطفح الجلدي الحاد وتكرار حدوثه، ومن حدوث مضاعفات خطيرة لدى الأشخاص الذين يعانون من نقص المناعة والنساء الحوامل. يجب أن يبدأ علاج الهربس النطاقي في أقرب وقت ممكن، ويفضل في الفترة الباكرة؛ إذ يكون العلاج غير فعال إذا بدأ بعد 72 ساعة من ظهور الطفح الجلدي الأول. يُستخدم فامسيكلوفير بجرعة 500 ملغ فمويًا 3 مرات يوميًا لمدة 7 أيام، وفالسيكلوفير بجرعة 1 غرام فمويًا 3 مرات يوميًا لمدة 7 أيام. يتميز هذان الدواءان بتوافر حيوي أفضل من الأسيكلوفير الفموي (بجرعة 800 ملغ 5 مرات يوميًا لمدة 7-10 أيام)، ولذلك يُفضَّل استخدامهما. تُساعد الجلوكوكورتيكويدات على تسريع الشفاء وتخفيف الألم الحاد، ولكنها لا تُقلل من حدوث الألم العصبي التالي للهربس.
بالنسبة للمرضى الذين يعانون من نقص المناعة، يوصى بإعطاء الأسيكلوفير بجرعة 10 ملغ/كغ وريديًا كل 8 ساعات لمدة 7 أيام للبالغين و 500 ملغ/م2 وريديًا كل 8 ساعات لمدة 7-10 أيام للأطفال فوق سن سنة واحدة.
تُجرى الوقاية من العدوى الأولية بتطعيم الأطفال والأشخاص المعرضين للإصابة. وقد ظهر تأثيرٌ مُعزِّزٌ واضحٌ للقاح لدى كبار السن الذين سبق لهم الإصابة بجدري الماء (انخفاضٌ في عدد حالات المرض).
قد يكون علاج الألم العصبي التالي للهربس صعبًا. يُستخدم الجابابنتين، ومضادات الاكتئاب الحلقية، ومراهم الليدوكايين أو الكابسيسين الموضعية. قد يلزم أحيانًا استخدام مسكنات الأفيون. ويكون حقن ميثيل بريدنيزولون داخل القراب الشوكي فعالًا في بعض الأحيان.
يشمل العلاج المَرَضي لداء الهربس النطاقي إعطاء ديبيريدامول كعامل مُفكك، بجرعة 50 ملغ 3 مرات يوميًا، لمدة 5-7 أيام. يُوصى بعلاج الجفاف الناتج عن داء الهربس النطاقي (أسيتازولاميد، فوروسيميد). ويُنصح بوصف مُعدّلات المناعة (بروديجيوسان، إيمونوفان، أزوكسيمر بروميد، إلخ).
في حالة الألم العصبي التالي للهربس، تُستخدم مضادات الالتهاب غير الستيرويدية (إندوميثاسين، ديكلوفيناك، إلخ) مع المسكنات والمهدئات والعلاج الطبيعي. يُمكن العلاج بالفيتامينات (ب1، ب6، ب12)، ويُفضل إجراؤه باستخدام مُعدّل فيتامينات مُحب للدهون - ميلغاما "N"، الذي يتميز بتوافر حيوي أعلى.
في الحالات الشديدة المصحوبة بتسمم شديد، يُجرى علاج إزالة السموم من القوباء المنطقية عن طريق الحقن الوريدي للريوبولي غلوسين والإنفوكولين، مع زيادة الجفاف، وتُستخدم مضادات التخثر وهرمونات الكورتيكوستيرويد بجرعات صغيرة. موضعيًا، يُستعمل محلول 1% من الأخضر اللامع، ومحلول 5-10% من برمنجنات البوتاسيوم، وفي مرحلة القشرة، يُستعمل مرهم تحت غالات البزموت 5%؛ وفي حالات التباطؤ، يُستعمل مرهم ميثيل يوراسيل وسولكوسيريل. تُوصف المضادات الحيوية فقط لمرضى القوباء المنطقية الذين تظهر عليهم علامات نشاط البكتيريا.
بشكل عام، يتم تحديد الاستراتيجية العلاجية حسب مرحلة وشدة العملية، وخصائص المسار السريري لمرض الهربس النطاقي، والحالة العامة وعمر المريض.
عند علاج الهربس العيني، من الضروري استشارة طبيب عيون، أما بالنسبة لهربس الأذن، فمن الضروري استشارة طبيب أنف وأذن وحنجرة.
فترات تقريبية من عدم القدرة على العمل
7-10 أيام.
الفحص السريري
المراقبة الخارجية في حالة المسار الشديد للمرض ووجود مضاعفات لمدة 3-6 أشهر.
 [ 30 ]، [ 31 ]، [ 32 ]، [ 33 ]
[ 30 ]، [ 31 ]، [ 32 ]، [ 33 ]
ورقة معلومات المريض
ينبغي تجنب انخفاض حرارة الجسم والظروف المُرهِقة الأخرى، والحد من النشاط البدني، واتباع نظام غذائي متوازن. كما يُنصح بفحص حالة الجهاز المناعي.

