
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
التهاب العظم والنقي الدموي الحاد الناجم عن الدم
خبير طبي في المقال
آخر مراجعة: 29.06.2025
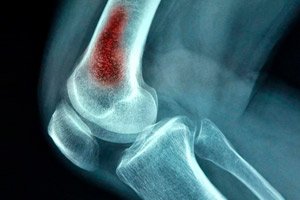
يُعد التهاب العظم والنقي الدموي الحاد أحد أكثر أنواع العدوى الجراحية تهديدًا للحياة. يصيب هذا المرض الأطفال بشكل رئيسي، مع أن البالغين قد يصابون به أيضًا نتيجة إصابات رضحية (مثل جروح طلقات نارية، ومضاعفات ما بعد الجراحة، وما إلى ذلك). هذا المرض عبارة عن التهاب قيحيّ داخل العظم ناتج عن دخول العامل المُعدي إلى مجرى الدم. [ 1 ]
علم الأوبئة
في التهاب العظم والنقي الدموي القيحي، تحدث عملية التهابية قيحية في العظم. وتشمل هذه العملية البنى النخاعية، والغشاء السمحاقي، والأنسجة العظمية الكثيفة. أحيانًا يكون المرض نتيجةً لانتشار رد فعل صديدي على أنسجة العظم من الأعضاء والأنسجة المجاورة. يُعد هذا التطور سمةً مميزةً لالتهاب العظم والنقي السنّي المنشأ الناتج عن تسوس الأسنان، والتهاب العظم والنقي في الأضلاع المصاحب للدبيلة الجنبية، والتهاب العظم والنقي السلامي الناتج عن التهاب العظم والنقي الشامل، إلخ.
في الغالبية العظمى من الحالات، العامل المسبب هو المكورات العنقودية الذهبية، أو تركيباتها مع مسببات الأمراض الأخرى - على وجه الخصوص، مع البروتيوس أو الزائفة الزنجارية.
يُعتبر التهاب العظم والنقي الدموي الحاد مرضًا شائعًا بين الأطفال. وتمثل نسبة كبيرة من المرضى (أكثر من 95%) أطفالًا في سن ما قبل المدرسة والمرحلة الابتدائية. ويعود سبب هذه الانتقائية إلى السمات التشريحية المرتبطة بالعمر، والتي تتعلق بتركيبة العظام وقوتها، وهي:
- التطور القوي لشبكة الأوعية الدموية؛
- إمداد الدم لاستقلالية المشاشية والميتافيزيقية والجدلية؛
- عدد كبير من التفرعات الوعائية الصغيرة التي تمتد على طول المسار الشعاعي عبر الغضروف المشاشى إلى نواة التعظم.
تتكون الشبكة الدورانية المشاشية لدى الأطفال فوق سن الثانية، وحتى ذلك الحين، تكون الشبكة المشاشية هي السائدة. توجد هذه الشبكات منفصلة عن بعضها البعض، ولكنها متصلة ببعضها عن طريق التفاغر. يحدث تكوين نظام وعائي مشترك مع تعظم منطقة نمو المشاشية. في المرضى الذين تتراوح أعمارهم بين سنتين وثلاث سنوات، تتأثر مناطق المشاشية المشاشية، بينما في الأعمار الأكبر، تؤثر المشكلة بشكل رئيسي على جذع العظم.
يُشخَّص التهاب العظم والنقي الدموي الحاد بشكل أكثر شيوعًا لدى الأطفال الذين تتراوح أعمارهم بين 7 و15 عامًا، ويزيد معدل الإصابة لدى الأولاد بثلاث مرات مقارنةً بالفتيات. كما يُمكن أن يُصاب البالغون بهذا المرض، ولكنه أقل شيوعًا بكثير.
غالبًا ما يرتبط تطور الأمراض عند الأطفال حديثي الولادة بعدوى جرح السرة. [ 2 ]
الأسباب التهاب العظم والنقي الدموي الحاد.
السبب الشائع لظهور مرض خطير كالتهاب العظم والنقي الدموي الحاد هو اختراق مسببات الأمراض لنخاع العظم، مما يؤدي إلى ظهور رد فعل صديدي. يمكن أن تُسبب بؤر العدوى، التي تنتشر منها مسببات الأمراض عبر مجرى الدم وتصل إلى العظام، التهاب الأذن الوسطى، والتهاب اللوزتين (الصديدي)، ودمال الدم، والجروح القيحية. ولا تظهر هذه الحالة المرضية مباشرةً بعد الإصابة الأولية، فقد تمر أشهر، بل وحتى سنوات.
العامل المسبب الرئيسي لالتهاب العظم والنقي الدموي الحاد هو المكورات العنقودية الذهبية: تُوجد لدى حوالي ثمانية من كل عشرة مرضى. في بعض الحالات، تكون عدوى مشتركة، تشمل عصيات بروتيوس وسينيجنيوس.
ترتبط شدة العملية الالتهابية ارتباطًا وثيقًا بخصائص بنية العظام. يتطور التفاعل الالتهابي في بنية نخاعية محاطة ببيئة صلبة من جدران قشرية أكثر كثافة. في هذه الظروف، لا يُمكن تخفيف ضغط الأنسجة عن طريق توسيع المنطقة الملتهبة، لذا ينتشر التفاعل دون قيود خارج حدود المنطقة الأولية عبر الشبكة الوعائية وقنوات هافرس.
منذ لحظة تكوين البؤرة المرضية، يمكن اعتبار التهاب العظم والنقي عملية إنتانية محتملة تتضمن مراحل ما قبل الإنتان والإنتان. [ 3 ]
عوامل الخطر
تحدث الغالبية العظمى من حالات التهاب العظم والنقي الدموي الحاد لدى الأطفال والمراهقين، وبشكل عام لدى المرضى ذوي المناعة الضعيفة. تشمل الفئات المعرضة للخطر الفئات التالية:
- أطفال ما قبل المدرسة وأطفال المدارس الابتدائية؛
- كبار السن (أكثر من ستين عامًا)؛
- المرضى الذين يعانون من حالات نقص المناعة الخلقية أو المكتسبة؛
- المرضى الذين يعانون من حالات تعفن الدم؛
- مرضى السرطان؛
- المرضى الذين يعانون من أمراض معدية والتهابية مزمنة.
يمكن تصنيف أي مصادر داخلية للغزو البكتيري كعوامل مُحفِّزة. وتشمل هذه المصادر تسوس الأسنان، والتهاب اللوزتين (وخاصةً القيحي)، وبؤر الالتهاب غير المُصفَّاة، بالإضافة إلى حالات مرضية مُختلفة. ويلعب استعداد الجسم للحساسية، وانخفاض المناعة نتيجةً للإعطاء المُتزامن لعدة لقاحات وقائية، بالإضافة إلى الصدمات النفسية، وانخفاض درجة حرارة الجسم، والمواقف المُرهِقة، دورًا هامًا في ذلك. [ 4 ]
طريقة تطور المرض
لم تُدرس الآلية المرضية لتكوين التهاب العظم والنقي الدموي الحاد دراسة كافية حتى الآن. ومن المفترض أن العوامل الأساسية المسببة للمرض هي:
- وجود عامل معدي في الجسم؛
- تشريح العظام الفردية؛
- ضعف المناعة الشديد.
من سمات الاستجابة الالتهابية في التهاب العظم والنقي الدموي الحاد انحصاره في الأنبوب الصلب للعظم، مما يؤدي إلى ضغط شديد على الشبكة الوعائية. تنشأ متلازمة الألم نتيجة زيادة الضغط داخل الحيز النخاعي. يمكن أن يصل مؤشر ارتفاع ضغط الدم إلى 300-500 ملم زئبق (المستوى الطبيعي للطفل السليم يتراوح بين 60 و100 ملم زئبق).
إذا لم يتم الكشف عن المرض في مرحلة العملية الالتهابية داخل قناة نخاع العظم، ففي اليوم الرابع أو الخامس من بداية التهاب العظم والنقي، تبدأ الكتل القيحية بالانتشار عبر نظامي هافيرسيان وفولكمان إلى السمحاق، ونتيجة لذلك تتقشر تدريجيًا.
بحلول اليوم الثامن أو العاشر، تستمر الكتل القيحية، مع نواتج التسوس، في تقشير غشاء العظم، وبعد ذلك يبدأ القيح بالتسرب إلى الأنسجة الرخوة. يؤدي هذا إلى تكوّن ورم فلغموني بين العضلات وتحت الجلد. يُقال إن هذه الحالة مرض مهمل: علاج التهاب العظم والنقي الدموي الحاد المُشخَّص متأخرًا معقد وطويل.
يهدأ متلازمة الألم في معظم الحالات على خلفية الاختراق التلقائي للخراج تحت السمحاق إلى الهياكل القريبة، والذي يصاحبه انخفاض حاد في الضغط داخل الحيز النخاعي. [ 5 ]
الأعراض التهاب العظم والنقي الدموي الحاد.
تعتمد الأعراض إلى حد ما على شكل العملية المرضية، والتي يمكن أن تكون موضعية وتعميمية.
في الشكل الموضعي، يكون الألم شديدًا ومتورمًا، ويتركّز في منطقة العظم المصاب. يُسبّب لمس الطرف أو النقر عليه أحاسيس مزعجة للغاية، ويقلّ النشاط الحركي بشكل حاد، ويكون الجلد فوق منطقة الالتهاب ساخنًا ومحمرًا، وغالبًا ما يكون مُتوذمًا.
في الشكل العام، تتداخل الأعراض الموضعية مع الأعراض العامة. تزداد أعراض التسمم، وترتفع درجة الحرارة، ويحدث قشعريرة وتعرق شديد. مع اتساع بؤر القيح، تتفاقم الحالة بشكل ملحوظ. من المحتمل ظهور آفات عظمية متعددة، أو التهاب التامور القيحي، أو الالتهاب الرئوي القيحي المدمر.
في المسار الموضعي لالتهاب العظم والنقي الدموي الحاد، تسود العلامات الموضعية، ولكنها ليست الوحيدة: فأعراض التسمم موجودة في جميع الحالات. أثناء مقابلة المريض، تظهر بالضرورة شكاوى من حالة عامة غير مُرضية، وقشعريرة، وحمى. يُلفت الانتباه ظاهريًا إلى تورم الجلد، وشحوبه أو احمراره، وظهور الأوعية الدموية. يُكتشف ألم متزايد عند اللمس، وعند محاولة القرع، يصبح الألم حادًا بشكل خاص. [ 6 ]
العلامات الأولى
يبدأ التهاب العظم والنقي الدموي الحاد فجأة، في كثير من الأحيان - بعد صدمة (حتى لو كانت صغيرة)، أو عامل استفزازي آخر (على سبيل المثال، انخفاض حرارة الجسم).
العلامة الرئيسية والمستمرة لمرضٍ ما هي ألم العظام، الذي ينتشر من ألمٍ شديد إلى شديد للغاية. يمنع الألم الشخص من النوم، ويجعله سريع الانفعال والتوتر. وكقاعدة عامة، تنتشر الأحاسيس المزعجة للغاية إلى الطرف المصاب بأكمله، ولكن غالبًا ما يمكن تحديد بؤرة الألم بوضوح. تنجم متلازمة الألم هذه عن زيادة الضغط داخل العظم على خلفية العملية الالتهابية المتنامية في العظم. ومن الجدير بالذكر أن ألم العظام يتميز باستمراريته.
العلامة الرئيسية التالية لالتهاب العظم والنقي الحاد هي ارتفاع درجة الحرارة. في المرحلة المرضية الأولية، قد تتراوح المؤشرات بين 37 و38 درجة مئوية، ولكن مع تطور التهاب العظم والنقي المعمم، ترتفع درجة الحرارة بشكل حاد ومستمر إلى 39-41 درجة مئوية، مصحوبة أحيانًا بحمى. بالتزامن مع ارتفاع الحرارة المعمم، تحدث زيادة موضعية في درجة الحرارة في منطقة الآفة.
العلامة الأولية الثالثة للمرض هي اضطراب وظيفي في الطرف المصاب. يبدأ المريض بالعرج، ويقل نشاطه الحركي بشكل حاد لدرجة الاستحالة التامة. حتى أدنى حركة للطرف المصاب تسبب ألمًا شديدًا، مما يضطر الشخص إلى اتخاذ وضعية إجبارية مع أقصى قدر ممكن من استرخاء العضلات. على وجه الخصوص، عند إصابة الورك، يفضل المريض ثني الساق في مفصلي الورك والركبة: ينحني الطرف قليلًا إلى الخارج. إذا استمرت هذه الوضعية لفترة طويلة، فقد يحدث انكماش في مفصل الثني.
بعد حوالي 48-96 ساعة من بدء التهاب العظم والنقي الحاد، يتورم الطرف المصاب. مع مرور الوقت، ينتشر الوذمة إلى أنسجة أخرى. يصبح الجلد فوق البؤرة المرضية متوترًا وكثيفًا، مما يؤثر بشدة على الصحة العامة. قد يصاحب المسار الحاد للمرض انتشار المرض إلى عظام أخرى.
الأعراض الموضعية لالتهاب العظم والنقي الدموي الحاد
يبدأ التهاب العظم والنقي الدموي الحاد بارتفاع حاد في درجة الحرارة. بالتزامن مع ذلك، يظهر ألم في منطقة البؤرة المرضية. يفقد الطرف المصاب قدرته على الحركة، ويحاول المريض تثبيته في وضعية قسرية. تتورم المنطقة المحددة، ويكتسب الجلد خشونة، ويُلاحظ ارتفاع موضعي في درجة الحرارة عند الجس. بعد فترة قصيرة، يتحول لون المنطقة المتورمة إلى الأحمر، ويُلاحظ تذبذب في درجة الحرارة.
يؤكد ثقب العظم المجهري وجود ضغط متزايد داخل العظم، مما يسمح بتشخيص الحالة حتى في غياب الكتل القيحية في تجويف نخاع العظم أو تحت السمحاق. في بعض الحالات، يُنصح بإجراء ثقب عظم تشخيصي مع إجراء فحص خلوي إضافي للمادة المُحصّلة.
تُظهر فحوصات الدم زيادةً في عدد كريات الدم البيضاء وانحرافًا في الصيغة نحو اليسار، بالإضافة إلى حبيباتٍ سامةٍ للعدلات. يزداد معدل ترسيب كريات الدم الحمراء بشكل ملحوظ، وهذه الزيادة مستقرة. كما يتغير طيف البروتين في الدم: خللٌ في بروتين الدم، وزيادةٌ في كسور الجلوبيولين، ونقصٌ في ألبومين الدم. يصاحب التهاب العظم والنقي المُطوّل فقر دمٍ مُرتبطٌ باكتئابٍ دماغيٍّ نخاعيٍّ سام.
طبيعة الألم في التهاب العظم والنقي الدموي الحاد
الألم في التهاب العظم والنقي الدموي الحاد:
- قوي؛
- متورم؛
- يتم تكثيفها عن طريق الجس والنقر على المنطقة المرضية؛
- بعد فترة من الوقت تصبح حادة للغاية، لا تطاق، مع تفاقم فوري عند أدنى حركة.
بسبب متلازمة الألم الشديد، يتخذ المريض وضعيةً قسرية، ولا يستطيع الأكل أو النوم، ويصبح عصبيًا. في حال عدم تقديم المساعدة، يُحتمل حدوث تشوش ذهني وهذيان وهلوسة.
تصنيف
اعتمادًا على المسار، يتم التمييز بين التهاب العظم والنقي الحاد والمزمن.
وتنعكس آلية تطور الأمراض أيضًا في التصنيف:
- التهاب العظم والنقي الداخلي (دموي المنشأ) ؛
- - خارجية (نتيجة لصدمة أو تدخل جراحي أو جرح ناتج عن طلق ناري وما إلى ذلك)؛
- عصبي (ضغط التلامس).
اعتمادًا على المرحلة السريرية، يتم التمييز بين:
- التهاب العظم والنقي الحاد (يستمر لمدة تصل إلى 14-21 يومًا)؛
- شبه حاد (حتى 22-28 يومًا)؛
- مزمن (أكثر من 28 يومًا).
تتمثل الأشكال غير النمطية للمرض في خراج برودي، والتهاب العظم والنقي الألبوميني أولييه، والتهاب العظم والنقي المصلب غاري.
وفقًا للصورة السريرية، يمر التهاب العظم والنقي الدموي الحاد بالمراحل التالية:
- تتدهور حالة المريض، ويعاني من فقدان الشهية، واللامبالاة غير المبررة.
- هناك الأرق والحمى، واحتمال ظهور أعراض عسر الهضم.
- بعد حوالي 24 ساعة، تصل درجة الحرارة إلى مستويات عالية (حوالي 39 درجة مئوية).
- يزداد التسمم، ويصبح الجلد شاحبًا إلى مزرق. الألم شديد، والحركات النشطة غائبة، والحركات السلبية محدودة للغاية.
عند ظهور البؤرة المرضية، يصبح الجلد مُحمرًا، وتتحسن حالة المريض قليلًا. من الممكن تكوّن بؤر عظمية متعددة بعد حوالي أسبوع إلى أسبوعين من ظهور البؤرة الرئيسية.
إستمارات
وفقًا لمكان بؤرة التهاب العظم والنقي الدموي القيحي الحاد، يكون التهاب العظم والنقي الدموي الحاد مشاشيًا، وكريديًا، وهدبيًا، مع آفات في العظام الإسفنجية والمسطحة والقصيرة. تعتمد أعراض العملية المرضية وخصائص علاجها على كل من عمر المريض وحالته الصحية العامة، وموقع منطقة الالتهاب. تتأثر الكروديات والهدبيات في العظام الأنبوبية الطويلة بشكل رئيسي في مرحلة ما قبل المدرسة والمرحلة الابتدائية. وتتعدد جوانب المرض وترتبط ارتباطًا وثيقًا بعوامل مثل حالة المناعة وضراوة الكائن الدقيق الممرض.
الشكل الموضعي من التهاب العظم والنقي الدموي الحاد ليس "نقيًا"، إذ يجمع بين الأعراض الموضعية والعامة، مع أن الأعراض الموضعية تكون مهيمنة إلى حد ما. يُلاحظ ألمٌ حادٌّ حادٌّ في منطقة العظم، يُلفت الانتباه إلى التورم الشديد (الجلد متورم ومتوتر). عند النقر، يُظهر المريض استجابةً واضحةً للألم. في الشكل الموضعي، قد تبقى القدرة الحركية لبعض الوقت.
يؤثر هذا المرض بشكل رئيسي على العظام الأنبوبية الطويلة. أما العظام المسطحة والقصيرة فهي أقل إصابة بكثير. في معظم الحالات، تتأثر العظام التالية:
- عظم الفخذ (حتى 40% من الحالات)؛
- قصبة الساق (حوالي 30% من الحالات)؛
- عظم العضد (حوالي 10%).
وفي حالات أقل شيوعاً، توجد المشكلة في عظام القدم والحوض والفك العلوي.
يختلف انتشار التهاب العظم والنقي الدموي الحاد في العظام الأنبوبية الطويلة. وبالتالي، يمكننا الحديث عن الأنواع التالية من المرض:
- التهاب العظم والنقي الدموي الحاد في الكردوس - يؤثر على الكردوس وأكثر من 50٪ من الجسم؛
- التهاب العظم والنقي الدموي الحاد في الكردوس - يؤثر على الكردوس ومعظم الكردوس؛
- التهاب العظم والنقي الميتافيزي - يمتد إلى حافة المشاش أو العظم الغضروفي؛
- التهاب العظم والنقي الكلي - يؤثر على الجسم وكلا العظمتين.
يُعد الشكل الإنتاني الدموي الحاد لالتهاب العظم والنقي الدموي الحاد نوعًا شائعًا بشكل خاص من المرض، ويتجلى في التطور الحاد للإنتان. لدى بعض المرضى، تُلاحظ فترة بادرية قصيرة، تتميز بالشعور بالتعب والضعف وألم في الرأس. ترتفع درجة الحرارة إلى 39 درجة مئوية، مع تقلبات يومية كبيرة تتراوح بين 1.5 و2 درجة مئوية. يظهر الألم في منطقة الآفة بعد ساعتين من بدء العملية المرضية. تتميز متلازمة الألم بطابع خشن، وتتميز بشدتها العالية، ولا يستطيع المريض الأكل أو النوم، ويكون دائمًا في وضعية قسرية، متجنبًا بكل طريقة ممكنة أي لمس للطرف المصاب. تكون الحالة العامة سيئة للغاية، وهناك علامات واضحة على التسمم الشديد. يتم اكتشاف المظاهر الموضعية تدريجيًا، ولا يُحدد الألم إلا في اليوم الثاني، ولكن رد الفعل للمس يكون موجودًا على الفور تقريبًا. لا يصبح التورم والصورة الموضعية واضحين إلا في اليوم الثالث أو الرابع. في حال عدم تقديم الرعاية الطبية، يتفاقم الاحمرار والتورم في منطقة الوذمة. وغالبًا ما يصاحب هذا الشكل نقائل للعملية المعدية القيحية، مع تكوّن بؤر قيحية في أنسجة وأعضاء أخرى (العظام، الرئتين، الكلى، الكبد).
يتميز الشكل السام من التهاب العظم والنقي الدموي الحاد (بأسماء أخرى - البرق، اللاديناميكي) بمسار حاد، مع ظهور أعراض سمية عامة سائدة. يتطور المرض بسرعة، ويكون ارتفاع الحرارة حادًا، ويصل بسرعة إلى قيم عالية تتراوح بين 40 و41 درجة مئوية. تتميز الحالة بحدة خاصة، واحتمالية اضطراب الوعي، ونوبات من الهلوسة والوهم. يتأثر نشاط القلب: تسارع دقات القلب، وضعف النبض، وضعف نبضات القلب. ونظرًا لاختلاف الأعراض، يصعب تشخيص هذا الشكل غالبًا. تكون حالة المريض شديدة للغاية، مما يجعل من المستحيل في كثير من الحالات تحديد بؤرة الالتهاب الرئيسية.
المضاعفات والنتائج
مضاعفات التهاب العظم والنقي الدموي الحاد تكون محلية وعامة.
ومن بين الأنواع المحلية، الأكثر شيوعًا هي:
- التشوهات وعيوب العظام؛
- الكسور المرضية؛
- تكوين المفاصل الكاذبة؛
- التصلب؛
- التهاب المفاصل القيحي، البلغم؛
- قرحات التهاب العظم والنقي؛
- خباثة جدار الناسور.
المضاعفات الشائعة المحتملة:
- الظروف الصرف الصحي؛
- داء النشواني الكلوي؛
- ضمور الأعضاء الداخلية.
المضاعفات الأكثر شيوعا هي الإنتان: ويلاحظ تطورها في حالة اتخاذ إجراءات علاجية متأخرة أو غير صحيحة.
يحدث التهاب المفاصل القيحي بسبب انتشار العامل المعدي من العظم المصاب عبر الجهاز الليمفاوي، أو مع اختراق القيحي لتجويف المفصل.
يحدث كسر العظم المرضي نتيجة تدمير العظم المصاب. في هذه الحالة، يتكون أحيانًا مفصل كاذب - وهو مرض يتميز باضطراب مستمر في استمرارية وحركة العنصر العظمي، وهو ليس خاصًا بجزء معين.
يمكن أن يؤدي خلل الدم في العظم المشاشى والعظمى إلى اضطراب النمو وتشويه شديد (تقصير) للعظم، والذي يحدث بسبب الموقع المباشر للبؤرة بالقرب من منطقة النمو. [ 7 ]
التشخيص التهاب العظم والنقي الدموي الحاد.
تبدأ الإجراءات التشخيصية بجمع الشكاوى والتاريخ المرضي.
يشكو المريض من حمى، وألم في العظم المصاب، وضعف في الوظائف الحركية. قد يشير التاريخ المرضي إلى حدوث صدمة، أو خضوعه لتدخلات جراحية، أو وجود بؤر معدية أخرى في الجسم.
أثناء الفحص البدني، يلاحظ زيادة الألم عند الجس والقرع، وارتفاع درجة الحرارة، واحتقان الدم والوذمة في منطقة بروز البؤرة المرضية.
تُظهر التحاليل وجود عملية التهابية في الجسم: تَظهر زيادة في عدد كريات الدم البيضاء مع انحرافها إلى اليسار، بالإضافة إلى زيادة في معدل ترسيب كريات الدم الحمراء. كما يُلاحظ وجود بروتين وكريات دم حمراء وأسطوانات في البول.
يتمثل التشخيص الآلي في التحقيقات التالية:
- التصوير الشعاعي - يُحدد صورةً نموذجيةً لالتهاب العظم والنقي الدموي الحاد. ويشمل ذلك: صورةً ضبابيةً للعظم، وتليفًا في العوارض العظمية، وتناوبًا في مناطق ترقق العظم وسماكته، وسماكة السمحاق. تُكتشف العلامات الشعاعية لالتهاب العظم والنقي الدموي الحاد تدريجيًا، خلال أسبوعين إلى ثلاثة أسابيع من بداية المرض. في البداية، يُكتشف انفصال السمحاق مع أعراض التهاب السمحاق. بعد ذلك، تتشكل مناطق من الأنسجة المتفرقة في منطقة الكردوس. بعد 8-16 أسبوعًا، تتشكل انحشارات وتجويفات.
- يمكن استكمال التشخيص الشعاعي لالتهاب العظم والنقي الدموي الحاد بتصوير الناسور باستخدام مادة التباين. بفضل هذه الدراسة، يتم تحديد درجة امتلاء تجاويف العظام والأنسجة الرخوة المحيطة بها بمادة التباين.
- تساعد الموجات فوق الصوتية على تقييم درجة انتشار التفاعل الالتهابي في الأنسجة الرخوة، واكتشاف الانسدادات والبؤر القيحية العظمية.
- يتم استخدام تصوير الأوعية الدموية لتحديد أجزاء العظام غير الوعائية واستبعاد الخثار الوريدي.
تُجرى دراسة بكتيرية منفصلة لتحديد العامل المسبب. يُعزل معظم المرضى ببكتيريا المكورات العنقودية الذهبية، وبنسبة أقل ببكتيريا الزائفة العصوية أو البروتيوس، وبنسبة أقل ببكتيريا المعوية أو اللاهوائيات. [ 8 ]
تشخيص متباين
يتم إجراء التشخيص التفريقي بين التهاب العظم والنقي الدموي والتهاب العظم والنقي ما بعد الصدمة.
الالتهاب الدموي |
التهاب ما بعد الصدمة |
|
إنهم يمرضون في كثير من الأحيان |
مرضى الأطفال والمراهقين |
معظمهم من المرضى البالغين |
نوع العدوى |
داخلي المنشأ - دموي |
خارجي |
العامل المسبب |
عدوى دموية |
الصدمة المصحوبة بالعدوى |
العامل الممرض السائد |
المكورات العنقودية الذهبية |
المكورات، الإشريكية القولونية أو الزائفة الزنجارية، البروتيوس، العدوى المختلطة |
الحالة التفاعلية |
زيادة حادة في تفاعلية الجسم |
تفاعل الجسم الطبيعي |
العامل المورفولوجي |
التهاب العظم والنقي الأولي |
التهاب العظم القيحي الثانوي |
الحجز |
تحدث عمليات الحجز الحقيقية طوال العملية المرضية |
يظهر الفرسان الكاذبون أولاً، ثم الحقيقيون لاحقًا |
كسر |
إنه أمر نادر |
يظهر كمرض أساسي |
عدوى المفصل |
إنه أمر شائع إلى حد ما |
نادرًا، فقط في حالات الكسر داخل المفصل |
المضاعفات الإنتانية |
غالباً |
نادرًا |
من الاتصال؟
علاج او معاملة التهاب العظم والنقي الدموي الحاد.
الإجراءات العلاجية عاجلة ومعقدة، فهي تهدف إلى التأثير على العامل المسبب بأسرع وقت ممكن، وتجنب المضاعفات الإنتانية، والحد من بؤرة العدوى المحلية. من المهم تخفيف التسمم في أسرع وقت ممكن، وتقليل الضغط على الأعضاء الحيوية، وتحسين قدرة المريض على الحماية، وتجهيزه للتدخل الجراحي القادم. [ 9 ]
أولًا، من الضروري تطبيع درجة حرارة الجسم ومنع تطور تسمم الدم، وهو أمر بالغ الأهمية لدى الأطفال. استخدم طرق التبريد الفيزيائية، ووسّع الأوعية الدموية الطرفية طبيًا (دروتافيرين، بابافيرين) وخفّض درجة الحرارة (أعطي 4% أميدوبيرين بجرعة 0.1 مل/كغ، و50% أنالجين بجرعة 0.1 مل لكل سنة من عمر الطفل). يُصحّح التوازن الداخلي بالتسريب الوريدي للقضاء على نقص حجم الدم واستقرار توازن الماء والملح والحمض والقاعدة.
يبدأ العلاج بالتسريب الوريدي بإعطاء محلول الجلوكوز والبوليمرات متوسطة ومنخفضة الوزن الجزيئي ذات القدرة على إزالة السموم (ريوبولي جلوكين، هيموديز، إلخ)، بالإضافة إلى محاليل البروتين (البلازما الطبيعية، الألبومين، الدم). تُعاد تعبئة السوائل بمحاليل الإلكتروليت. يُصحح مستوى الحموضة بإعطاء بيكربونات الصوديوم 4% أو تريزامين. في حالات التسمم الحاد المصحوب بعسر الهضم ونقص بوتاسيوم الدم، يُعطى كلوريد البوتاسيوم. إذا لزم الأمر، تُجرى عملية امتصاص الدم - تنقية الدم خارج الجسم.
يخضع المرضى الأكثر تعقيدًا لنقل الدم، مع استبدال 1.5-2 حجم من الدم المتداول. كما يُستخدم إدرار البول القسري مع زيادة كمية الماء بمحلول جلوكوز 5%، ومحلول رينجر-لوك، بالإضافة إلى إعطاء مانيتول ولازيكس.
يُجري بعض المرضى بنجاح عملية فصل البلازما، ويستخدمون مثبطات التحلل البروتيني (تراسيلول، كونتريكال). وللتخلص من متلازمة التخثر المنتشر داخل الأوعية الدموية، يُعطى الهيبارين عن طريق الوريد بجرعة 150 وحدة دولية لكل كيلوغرام خلال 6 ساعات (لا تقل عن 12 ساعة بعد الجراحة). ويُستخدم فيتامين ج والروتين والأدوية المحتوية على الكالسيوم لتقليل نفاذية الشعيرات الدموية.
يُوصف البنتوكسول، والميثيلوراسيل، وأوروتات البوتاسيوم لتنشيط عملية الأيض. تشمل التدابير العلاجية المناعية حقن بلازما مضادة للمكورات العنقودية عالية المناعة، ولقاحًا مضادًا للمكورات العنقودية، وغلوبيولين غاما عالي المناعة مضاد للمكورات العنقودية.
من الضروري توفير تغذية وريدية، تُحسب مع مراعاة السعرات الحرارية الموصى بها وتوازن البروتينات والدهون والكربوهيدرات. وإذا أمكن، يُنقل المريض تدريجيًا إلى نظام غذائي عادي.
يُجرى العلاج بالمضادات الحيوية بالتزامن مع الحقن الوريدي (الوريدي والعضلي)، وكذلك داخل العظم (داخل العظم المصاب). قبل تحديد العامل المسبب، يُعطى ملح البنسلين الصوديوم وريديًا بجرعات عالية دون إضاعة الوقت. يتضمن العلاج داخل العظم استخدام مضادات حيوية واسعة الطيف.
بعد 48 ساعة من تقييم نتائج الاختبارات البكتيرية، يُعطى حقن داخل العظم، حسب مقاومة الجسم، لمستحضرات السيفالوسبورين، والجنتاميسين، والكلافوران، وغيرها. ويمكن حقن جرعة إضافية من 5 إلى 10 ملايين وحدة من البنسلين مع 20 مل من نوفوكايين 0.25% في الشريان الفخذي.
يتم تبريد المستحضرات المستخدمة في الحقن داخل العظم مسبقًا إلى درجة حرارة +20 درجة مئوية.
العلاج الموضعي لالتهاب العظم والنقي الدموي الحاد
الهدف الرئيسي من العلاج الموضعي هو تقليل الضغط المرتفع داخل العظم ومنع انتشار العملية المرضية. يُستكمل فتح السمحاق بثقب مجهري خاص يسمح بتصريف التجويف دون المساس ببنية العظم.
تتضمن هذه التقنية التلاعبات التالية:
- قطع الجلد وPJC فوق منطقة الألم الأكبر؛
- فصل العضلات على طول الألياف؛
- فتح غشاء السمحاق الفلغموني، وفي حالة غيابه - تشريح غشاء السمحاق؛
- تنفيذ ثقوب التثقيب باستخدام قواطع طحن خاصة، مع وضع إبرة في المركز للعلاج بالمضادات الحيوية داخل العظم؛
- جبيرة الجبس.
في إصابات العظام الكلية، تُجرى المعالجات المذكورة أعلاه في منطقتين من الكردوس. في مرحلة ما بعد الجراحة، يُضمد المريض ويُفحص يوميًا، وتُجرى له عملية تصحيح الجرح عند الحاجة. كما يُفحص الجهاز الهيكلي بأكمله لتحديد بؤر العدوى الثانوية المحتملة في الوقت المناسب. في حال العثور على مثل هذه البؤر، يُجرى ثقب عظمي مع قياس درجة الحرارة والضغط.
يمكن تطبيق العلاج الطبيعي مع انحسار الالتهاب الحاد. يُوصف العلاج بالرحلان الكهربائي للأدوية المضادة للبكتيريا، والأشعة فوق البنفسجية (UVA)، والعلاج بالترددات فوق العالية.
بعد حوالي شهر يتم إجراء تصوير بالأشعة السينية للتحكم وتقييم ديناميكية العلاج.
العلاج الجراحي لالتهاب العظم والنقي الدموي الحاد
يتم وصف التدخل الجراحي في التهاب العظم والنقي الدموي في وجود:
- الحجز؛
- تجويف العظم النقوي؛
- الناسور أو القرحة؛
- تغيرات في الأعضاء الحشوية (بسبب التهاب العظم والنقي)؛
- من الخباثة الموضعية.
يمكن أن تكون الجراحة لعلاج التهاب العظم والنقي الدموي الحاد جذرية، وجذرية تقليدية، وإعادة بناء.
وتشمل التدخلات الجذرية ما يلي:
- استئصال هامشي للجزء العظمي المصاب؛
- استئصال نهاية جزء من العظام الطويلة في التهاب العظم والنقي الرضحي المعقد؛
- استئصال جزء من العظم الطويل؛
- تفكيك أو إزالة القطعة مع العظم المصاب.
وتتضمن التدخلات المتطرفة المشروطة ما يلي:
- استئصال قنوات الناسور - يتضمن استئصال قنوات الناسور بالتزامن مع حجز العظام؛
- استئصال الكتل العظمية - يتكون من استئصال الكتل العظمية من الصندوق المضغوط بعد ثقب العظم، أو إزالة التجويف العظمي في شكل تسطيح العظم الزورقي؛
- استئصال النخر أو الشق أو التحبيب أو الناسور أو النسيج الندبي داخل الهياكل السليمة؛
- يتم إجراء ثقب العظم الأنبوبي الطويل مع استئصال الفص الصدغي للوصول إلى الصندوق المضغوط في قناة نخاع العظم مع استئناف المزيد من سالكيته؛
- إزالة بؤرة التهاب العظم والنقي متبوعة بتركيب عظمي ثنائي الموضع عن طريق الضغط والتشتيت عبر الجلد لاستبدال عيب العظم.
تتضمن التدخلات الترميمية استبدال عيوب الأنسجة الواضحة ويمكن أن تكون على النحو التالي:
- بلاستيك الأنسجة الرخوة (نقل اللوحات)؛
- استبدال البلاستيك بالأنسجة الوعائية؛
- تقنيات مشتركة؛
- حشوة التجويف المتبقية؛
- تجميل تجاويف العظام باستخدام الأنسجة المغذية بالدم (على سبيل المثال، رأب العضلة)؛
- جراحة الإحلال باستخدام طريقة إليزاروف، التثبيت العظمي خارج المحور.
الوقاية
تتمثل الوقاية في التشخيص المبكر، والاستشفاء في الوقت المناسب، وتقديم الرعاية العلاجية والجراحية الكاملة للمرضى الذين يعانون من أي عمليات التهابية معدية. عند الضرورة، يُوصف العلاج بالمضادات الحيوية، والبلازما المضادة للمكورات العنقودية، والتحصين بسم المكورات العنقودية، والتطعيم الذاتي، وتحفيز وظائف الجهاز الشبكي البطاني. من الضروري استبعاد احتمالية التأثير العدواني للعوامل المحفزة، مثل التغير الحاد في درجة الحرارة المحيطة (انخفاض حرارة الجسم، ارتفاع درجة الحرارة)، والصدمات، وما إلى ذلك.
يمكن تجنب تطور التهاب العظم والنقي الدموي الحاد بتجنب تأثير العوامل غير المواتية المحتملة. على سبيل المثال، نتحدث عن العمليات المعدية المتزامنة، والمواقف العصيبة، والنشاط البدني المفرط، وعوامل البرد أو الحرارة الشديدة.
تشمل التدخلات العلاجية الشائعة ما يلي:
- اتباع نمط حياة صحي؛
- نظام غذائي متكامل ومتنوع وذو جودة عالية؛
- تجنب المواقف المسببة للتوتر؛
- دعم المناعة المنتظم؛
- التطهير في الوقت المناسب للبؤر المعدية؛
- طلب المساعدة الطبية في الوقت المناسب للإصابات والصدمات والجروح.
يلعب تجنب العلاج الذاتي دورًا مهمًا: في تطوير العمليات المرضية، مع الإصابات (سواء المغلقة أو المفتوحة) تكون الاستشارات مع الأطباء إلزامية.
توقعات
يجب على جميع المرضى الذين عانوا من التهاب العظم والنقي الدموي الحاد تسجيل أسمائهم في سجل الصيدلية. هذا ضروري للكشف المبكر عن انتكاس المرض (تفاقمه)، وتقييم نتائج العلاج، والعلاج الوقائي بالمضادات الحيوية (على سبيل المثال، في أكثر الفترات خطورة - الربيع والخريف). يجب على الشخص الذي أصيب بالمرض زيارة طبيب الرعاية الأولية مرتين سنويًا على الأقل.
من اليوم الأول بعد التدخل الجراحي لمريض التهاب العظم والنقي الدموي يزداد النشاط الحركي تدريجيا:
- السماح بالتناوب ضمن حدود السرير؛
- أداء تمارين التنفس (تمارين ثابتة وديناميكية)؛
- يوصى برفع الجذع أثناء التمسك بجهاز التعليق فوق السرير.
لتسريع إعادة التأهيل، وتحسين العمليات الغذائية والأيضية، تُوصف إجراءات فيزيائية، وخاصةً العلاج المغناطيسي والأشعة فوق البنفسجية (UVB). قد تشمل الدورة العلاجية من خمسة إلى عشرة إجراءات.
بشكل عام، يتميز التهاب العظم والنقي الدموي الحاد بتوقعات إيجابية مشروطة. وتعتمد فرص شفاء المريض واستعادة وظائف الجهاز العضلي الهيكلي بالكامل على درجة تطور المرض ونجاح العلاج المُختار، بالإضافة إلى سرعة العلاج الجراحي وفعاليته.
قائمة الكتب والدراسات الموثوقة المتعلقة بدراسة التهاب العظم والنقي الدموي الحاد
- التهابات العظام والمفاصل: من علم الأحياء الدقيقة إلى التشخيص والعلاج - المؤلفان: دبليو. زيميرلي، إم إي كورتي (السنة: ٢٠١٥)
- التهاب العظم والنقي: التشخيص والعلاج والتنبؤ - بقلم محمود نديم دورال (السنة: ٢٠١٢)
- التهابات العظام والمفاصل عند الأطفال - بيير لاسكومبس، أنطوان جي إس لاسكومبس (السنة: ٢٠١٧)
- التهاب العظم والنقي: عوامل الخطر، التشخيص، وخيارات العلاج - ثوري زانتوب (السنة: ٢٠١٦)
- التهاب العظم والنقي - قاموس طبي، وقائمة ببليوغرافية، ودليل بحثي مُعلّق على مراجع الإنترنت - من منشورات آيكون الصحية (السنة: ٢٠٠٤)
- التهاب العظم والنقي: الأعراض والأسباب والعلاجات - ألتون كار (سنة النشر: ٢٠١٢)
- "تقدم أبحاث التهاب العظم والنقي" - بقلم كارلوس أ. ليونارد (السنة: ٢٠٠٧)
- التهابات العظام والمفاصل: من علم البكتيريا إلى التشخيص والعلاج - أندرياس ف. مافروجينيس (السنة: ٢٠١٨)
- دليل إجراءات علم الأحياء الدقيقة السريرية، المجلد ١، تأليف إيمي ل. ليبر (السنة: ٢٠١٦)
- التهاب العظم والنقي: رؤى جديدة لمهنيي الرعاية الصحية: طبعة ٢٠١٢ - بقلم كيو. أشتون أكتون (السنة: ٢٠١٢)
الأدب
كوتيلنيكوف، طبيب عام متخصص في طب الصدمات / تحرير كوتيلنيكوف، طبيب عام، ميرونوف إس بي - موسكو: جيوتر ميديا، 2018.

