
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
كيس تحت البطانة في طفل حديث الولادة
خبير طبي في المقال
آخر مراجعة: 04.07.2025
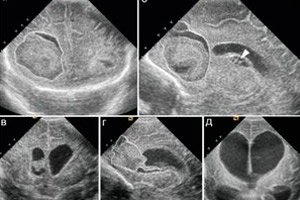
عند إجراء تصوير الأعصاب بالموجات فوق الصوتية للدماغ، يكتشف الأطباء أحيانًا ورمًا أجوفًا حميدًا، وبعد ذلك يُشخّصون "كيسًا تحت البطانية العصبية عند حديثي الولادة". ما نوع هذا المرض، وكيف يظهر، وهل هناك حاجة لعلاجه؟ كيف يؤثر هذا الكيس على نمو الطفل وتطوره؟
لنبدأ بالقول: هذه المشكلة ليست مخيفة كما تبدو للآباء عادةً. فيما يلي كل ما تحتاج لمعرفته حول الكيس تحت البطاني عند حديثي الولادة.
علم الأوبئة
يتم اكتشافها في ما يصل إلى 5.2٪ من جميع الأطفال حديثي الولادة باستخدام الموجات فوق الصوتية عبر اليافوخ في الأيام الأولى من الحياة. [ 1 ]
الكيس تحت البطاني العصبي هو آفة صغيرة، غالبًا ما تكون على شكل دمعة، تحتوي على السائل النخاعي، وهو السائل الذي يغمر الدماغ؛ ويقع إما في الأخدود الذنبي أو على طول النواة الذنبية الأمامية. يتراوح حجم الآفة الكيسية عادةً بين 2 و11 مليمترًا. [ 2 ]
يُعتبر نقص الأكسجين أو نقص تروية الدماغ أثناء المخاض السببَ الأكثر شيوعًا لتكوّن الكيس تحت البطاني. مع ذلك، يميل معظم المتخصصين إلى الاعتقاد بأن الأسباب الحقيقية لهذه الحالة المرضية لم تُكشف بعد.
توجد الأكياس تحت البطانية في حوالي خمسة من كل مائة طفل حديث الولادة، وكقاعدة عامة، يكون لها تشخيص إيجابي لنمو الطفل وحياته.
الأسباب كيسة تحت اللمعة
في حالة نقص الأكسجين، الذي يُلاحظ لدى الجنين على خلفية اضطراب الدورة الدموية المشيمية، من المحتمل ظهور بعض الأمراض الخطيرة واضطرابات النمو لدى الطفل. من بين هذه الاضطرابات أحيانًا كيس تحت البطانة: غالبًا ما يُشخص هذا المرض لدى حديثي الولادة نتيجة اضطراب الدورة الدموية لفترات طويلة، ونقص الأكسجين و/أو المغذيات.
يمكن اكتشاف الكيس تحت البطاني الرحمي أثناء الحمل وبعد الولادة. خلال الحمل، لا يُشكل هذا التكوين الكيسي خطرًا على الجنين، وفي ظل ظروف مواتية، قد يختفي من تلقاء نفسه حتى قبل بدء المخاض.
الأسباب الدقيقة لتكوين الكيس تحت البطاني عند الأطفال حديثي الولادة غير معروفة للأطباء، [ 3 ] ومع ذلك، يُعتقد أن العوامل التالية يمكن أن تؤثر على تطوره:
عوامل الخطر
تشمل فئة الخطر الأطفال الخُدّج والمواليد الجدد الذين يعانون من نقص الوزن. إضافةً إلى ذلك، تُشخّص أحيانًا أكياس تحت البطانة العصبية في حالات الحمل المتعدد، والتي تنتج عن نقص الأكسجين في أنسجة المخ. ونتيجةً لذلك، تموت بعض الخلايا، ويظهر مكانها نموٌّ جديد، يحل محل منطقة النخر.
هام: كلما طالت فترة نقص الأكسجين، كلما كان الكيس تحت البطاني أكبر.
دعونا ننظر في العوامل الأساسية لتكوين الكيس بمزيد من التفصيل:
- العمليات الإقفارية هي السبب الكامن الأكثر شيوعًا لتكوّن الكيسات. يُفسَّر نقص التروية في هذه الحالة بضعف تدفق الدم في أنسجة الدماغ. يتشكل تجويف في منطقة النخر، ثم يُملأ بالسائل النخاعي. إذا كان هذا الكيس صغيرًا، فلا داعي للقلق بشأن أي اضطرابات خطيرة: عادةً لا يُوصف العلاج، بل يُقتصر الأمر على مراقبة منطقة المشكلة. في حالة حدوث أي مضاعفات (مثل زيادة تضخم الكيس، أو ظهور أعراض عصبية)، يبدأ العلاج فورًا.
- يُعدّ النزيف ثاني أكثر الأسباب شيوعًا لتكيسات تحت البطانة. يحدث النزيف غالبًا بسبب العمليات المعدية، أو نقص الأكسجين الحاد، أو صدمة الولادة. ويكون التشخيص الأكثر سوءًا في هذه الحالة هو الضرر المرتبط بالعدوى داخل الرحم. [ 6 ]
- يمكن أن تكون عمليات نقص الأكسجين في الأنسجة حادة أو متوسطة، وعادةً ما ترتبط باضطرابات الدورة الدموية المشيمية. آلية التحفيز غالبًا ما تكون فقر الدم، والتسمم في أواخر الحمل، والحمل المتعدد، وعدم توافق العامل الريصي، وكثرة السائل الأمنيوسي، وقصور المشيمة الجنينية، والأمراض المعدية والالتهابية.
- تعد الإصابة بالحصبة الألمانية الخلقية والعدوى بفيروس تضخم الخلايا (CMV) من الأسباب الأكثر شيوعًا والمثبتة لأكياس تحت البطانية غير النزفية عند الأطفال حديثي الولادة. [ 7 ]
طريقة تطور المرض
يقع الكيس تحت البطانة العصبية في منطقة تعاني من ضعف إمداد الدم إلى هياكل الدماغ. غالبًا ما يكون هذا مشكلة في موضع البطين. على عكس الأكياس الخلقية، عادةً ما تقع الأكياس تحت البطانة العصبية أسفل الزوايا الخارجية للبطينين الجانبيين وخلف ثقب مونرو. يمكن تقسيم الأكياس تحت البطانة العصبية إلى نوعين: مكتسب (ثانوي للنزيف، أو نقص الأكسجين والإقفار، أو العدوى)، وخلقي (ناتج عن انحلال الخلايا الجرثومية). غالبًا ما تظهر بعد نزيف من الدرجة الأولى في المصفوفة الجرثومية، وهو ما يرتبط بالخداج. [ 8 ]
واحد من كل عشرة أطفال أصيبوا بفيروس الهربس أثناء نموهم داخل الرحم أو الولادة، سيظهر لديهم "علامة" على جهازهم العصبي. إذا انتشرت العدوى، يموت عدد كبير من الأطفال، وغالبًا ما يعاني الناجون منها من اضطرابات نفسية عصبية. يُفسر تكوّن الفراغات تحت البطانة العصبية التي يسببها الفيروس بالضرر اللاحق للمصفوفة الجرثومية - وهي ألياف عصبية تقع بالقرب من البطينات الجانبية. تُسبب العدوى موت الخلايا العصبية، التي تُستبدل مناطقها بعد فترة بتكوين فراغات.
يؤدي التلف الناتج عن نقص الأكسجين أو نقص التروية، المصحوب بتليين الأنسجة ونخرها، إلى تكوين تجاويف بديلة. يؤثر نقص الأكسجين أثناء النمو داخل الرحم أو الولادة سلبًا على البنى العصبية. يؤدي نشاط الجذور الحرة، وإنتاج نواتج أيضية حمضية، وتكوين الجلطات الدموية على المستوى المحلي، بشكل عام إلى حدوث نخر وظهور أكياس بالقرب من البطينين. يمكن أن تكون هذه الأكياس تحت البطانة العصبية متعددة، ويصل قطرها إلى 3 مم. أثناء انهيار التجاويف، تحدث عمليات ضمور لا رجعة فيها مع ظهور العقد الدبقية العصبية.
في حالات الصدمات الولادية والنزيف الدماغي، يحدث تكوين الكيس نتيجة امتصاص الدم المتسرب مع ظهور فراغ، والذي يتم الخلط بعد ذلك على أنه كيس تحت البطانية.
الأعراض كيسة تحت اللمعة
يظهر الكيس تحت البطاني العصبي في صورة الموجات فوق الصوتية بحدود واضحة وشكل كروي أو شقي. في بعض الحالات، تُلاحظ آفات متعددة، وغالبًا ما تكون الأكياس في مراحل مختلفة من النمو: بعضها ظهر للتو، بينما يكون بعضها الآخر في مرحلة "الالتصاق" والاختفاء.
يتراوح حجم الكيس تحت البطاني لدى حديثي الولادة عادةً بين ١ و١٠ مم أو أكثر. ويتكون بشكل متماثل، على الجانب الأيسر أو الأيمن، في الأجزاء الوسطى أو قرون البطينين الجانبيين.
لا يُعدّ الكيس تحت البطاني على الجانب الأيمن من حديثي الولادة أكثر شيوعًا منه على الجانب الأيسر. كلما كان نقص الأكسجين أكثر وضوحًا، كان الورم أكبر. في حال وجود نزيف، ستبدو المنطقة المصابة لاحقًا كجُرح واحد يحتوي على سائل شفاف.
عادةً لا يصاحب الكيس تحت البطاني الأيسر عند حديثي الولادة تغير في حجم البطينين الجانبيين، ولكن في بعض الحالات قد يزداد حجمهما. نادرًا ما يُلاحظ ضغط الأنسجة المجاورة ونمو التجويف.
على مدى عدة أشهر منذ ولادة الطفل، يتناقص الورم تدريجيا حتى يختفي تماما.
الصورة السريرية للكيس تحت البطاني ليست متطابقة دائمًا، أو قد لا تكون موجودة تمامًا. يعتمد ذلك في المقام الأول على حجم الآفة وعددها وموقعها. في حالات الأمراض المركبة الأخرى، تكون الأعراض أكثر حدة ووضوحًا. غالبًا ما لا تظهر الأكياس الصغيرة الموجودة في موقع واحد بأي شكل من الأشكال، ولا تؤثر على نمو الطفل ولا تسبب مضاعفات.
العلامات الأولى لوجود كيس تحت البطاني السيء هي كما يلي:
- اضطرابات النوم، التقلبات المزاجية المفرطة، البكاء بدون سبب؛
- زيادة الاستثارة، والتهيج، أو اللامبالاة، والخمول والحالة المثبطة؛
- اضطرابات النمو الحركي عند الأطفال، وزيادة قوة العضلات، وفي الحالات الشديدة - انخفاض التوتر العضلي، وانخفاض القدرة على رد الفعل؛ [ 9 ]
- زيادة غير كافية في الوزن، وضعف منعكس المص؛
- تدهور السمع والبصر؛
- ارتعاشات خفيفة في الأطراف والذقن؛
- التجشؤ الغزير والمتكرر؛
- زيادة الضغط داخل الجمجمة (اليافوخ البارز والنابض)؛
- التشنجات.
الأعراض المذكورة أعلاه ليست واضحة دائمًا. أثناء عملية امتصاص الكيس تحت البطاني، عادةً ما تضعف الصورة السريرية، بل وتختفي. إذا استمر الورم في النمو، فقد يُلاحظ تثبيط في النمو النفسي الحركي، ونقص في النمو، ومشاكل في الكلام.
يجب مراقبة الكيس تحت البطاني عن كثب من قبل الطبيب إذا كان مصحوبًا بأي أعراض مشبوهة.
المضاعفات والنتائج
في الغالبية العظمى من الحالات، تختفي الأكياس تحت البطانية لدى حديثي الولادة من تلقاء نفسها خلال بضعة أشهر، دون أي علاج. ومع ذلك، من الضروري مراقبة الكيس، إذ في حالات نادرة، وإن كانت لا تزال، من المحتمل حدوث ديناميكيات غير مواتية ونمو وتضخم غير طبيعي للورم. في هذه الحالة، قد تحدث المضاعفات التالية:
- اضطرابات التنسيق، اضطرابات الحركة؛
- مشاكل في جهاز السمع والبصر؛
- استسقاء الرأس، مصحوبًا بتراكم مفرط للسائل النخاعي في البطينات الدماغية؛
- التهاب الدماغ.
قد يعاني الأطفال المصابون بأكياس تحت البطانية (SECs) من تأخيرات مؤقتة في النمو البدني بعد الولادة.[ 10 ]
في أغلب الأحيان، تتم إزالة الأكياس تحت البطانية الكبيرة التي تضغط على هياكل الدماغ القريبة عن طريق الجراحة.
التشخيص كيسة تحت اللمعة
يُجرى التشخيص باستخدام الموجات فوق الصوتية في الأيام الأولى بعد ولادة الطفل. ولأن منطقة اليافوخ الكبير لدى حديثي الولادة غالبًا ما تكون مفتوحة، يُتيح ذلك فحص جميع التشوهات الهيكلية دون الإضرار بالطفل. إذا كان اليافوخ مغلقًا، يُصبح التصوير بالرنين المغناطيسي الطريقة الأمثل للتصوير. تُجرى التشخيصات الآلية بانتظام، على مدار عدة أشهر، لمراقبة ديناميكية الورم.
إذا شُخِّصت إصابة المرأة بفيروس الهربس أو الفيروس المضخم للخلايا، تُوصف لها فحوصات إضافية لتوضيح التشخيص - وهذا ما يُسمى بالتشخيص المناعي. وهذا يسمح لنا بتحديد أساليب العلاج اللاحقة. [ 11 ]
الاختبارات المناعية معقدة ومكلفة، لذا غالبًا ما تكون غير متاحة للعائلات المتوسطة. إضافةً إلى ذلك، حتى الإصابة المؤكدة بفيروس الهربس لا توفر أي معلومات عن درجة تلف الدماغ لدى المولود الجديد. لهذا السبب، يعتقد معظم المتخصصين أن إجراء تخطيط صدى الدماغ هو الأنسب: إذ ستوضح نتائجه شدة وطبيعة اضطراب بنية الدماغ. هذا الإجراء ليس خطيرًا ولن يؤدي إلى عواقب وخيمة على الطفل.
تشخيص متباين
يُجرى التشخيص التفريقي بين الكيسات الولادية، والأكياس تحت البطانة العصبية، وتلين الدم المحيط بالبطين. يتمركز هذا الأخير فوق زاوية البطينين الجانبيين. يقع الكيس الولادي عند مستوى الزاوية الخارجية العلوية للقرن الأمامي وجسم البطين الجانبي أو أسفلها بقليل، أمام الثقبة بين البطينين. أما الكيس تحت البطانة العصبية، فيقع غالبًا أسفل مستوى زاوية البطينين الجانبيين وخلف الثقبة بين البطينين.
عادةً ما تكون أورام SEC المعزولة حميدة. يُعد التشخيص الدقيق أمرًا بالغ الأهمية لتمييز الأكياس تحت البطانية عن الحالات المرضية الدماغية الأخرى باستخدام مزيج من الموجات فوق الصوتية للدماغ والتصوير بالرنين المغناطيسي. [ 12 ] يساعد التصوير بالرنين المغناطيسي على تأكيد المعلومات [ 13 ] المُستقاة من الموجات فوق الصوتية، لتحديد موقع الكيس تحت البطانية، وتمييز الورم عن الأكياس الخلقية وغيرها من آفات الدماغ المحيطة بالبطين. [ 14 ]
علاج او معاملة كيسة تحت اللمعة
يُحدد نظام علاج الأكياس تحت البطانة العصبية لدى حديثي الولادة بناءً على شدة الإصابة. في حالة الكيس غير المصحوب بأعراض، لا يتطلب الأمر أي علاج: تتم مراقبة المشكلة باستمرار، ويُفحص الطفل دوريًا من قبل طبيب أعصاب، وتُجرى مراقبة بالموجات فوق الصوتية (عند انغلاق اليافوخ، يُجرى تصوير بالرنين المغناطيسي). يصف الطبيب أحيانًا أدوية منشطة للذهن وفيتامينات، مع أن العديد من المتخصصين يشككون في جدوى هذه الوصفة.
في حالات الضرر الشديد، مع أمراض الدماغ المشتركة، يتم وصف العلاج المعقد، باستخدام العلاج الطبيعي والتدليك، وبالطبع الأدوية:
- تُحسّن الأدوية المُنشّطة للذهن عمليات الأيض في أنسجة الدماغ. ومن هذه الأدوية بيراسيتام، ونيسيرغولين، وبانتوجام.
- تُحسّن مُركّبات الفيتامينات والمعادن تغذية الأنسجة وتُثبّت استقلابها. وتلعب فيتامينات المجموعة ب والعناصر التي تحتوي على المغنيسيوم دورًا خاصًا.
- تُعدّ مُدرّات البول مُناسبة عند تزايد خطر الإصابة بالوذمة الدماغية أو ارتفاع الضغط داخل الجمجمة. ويُعتبر دواء دياكارب هو المُدرّ الأمثل للبول.
- تُستخدم مضادات الاختلاج لعلاج متلازمة الاختلاج. قد يُوصف ديباكين وكاربامازيبين.
في الحالات المُعدية، يخضع الأطفال للعلاج المناعي باستخدام الغلوبولينات المناعية (بنتاغلوبين، سايتوتك)، والأدوية المضادة للفيروسات (فيرولكس). يُحدد نظام العلاج بشكل فردي.
العلاج الجراحي
يُعدّ الاستئصال الجراحي للكيس تحت البطاني العصبي نادرًا جدًا: فقط إذا كانت ديناميكيات النمو غير مواتية في ظلّ العلاج الدوائي غير الفعّال. يمكن إجراء العلاج الجراحي بإحدى الطرق التالية:
- تتضمن طريقة الالتفافية سحب السائل الدماغي الشوكي من التجويف الكيسي عبر أنبوب خاص، مما يؤدي إلى انهيار جدرانه واندماجها. هذا الإجراء فعال للغاية، ولكنه محفوف بالمخاطر نظرًا لخطر انتقال العدوى إلى الأنسجة.
- تعتبر الطريقة التنظيرية الأكثر أمانًا، ولكنها لا تناسب جميع المرضى - على سبيل المثال، لا يمكن استخدامها إذا كان المريض يعاني من ضعف البصر.
- تعتبر عملية فتح الجمجمة عملية فعالة وتستخدم في حالة التكوينات الكيسية الكبيرة.
يُجري جراح أعصاب الأطفال هذه التدخلات فقط في حالة تطور وتضخم واضح للكيس تحت البطاني العصبي، مع ارتفاع خطر حدوث مضاعفات. أثناء العملية، تُجرى مراقبة حاسوبية: تُعرض الصورة على الشاشة، ما يُتيح للطبيب متابعة جميع العمليات الجراحية المهمة، وتحليلها وتصحيحها.
الوقاية
تعتمد الإجراءات الوقائية لمنع تكوين الأكياس تحت البطانية عند الأطفال على المعايير التالية:
- التخطيط الإلزامي للحمل؛
- إجراءات التشخيص المبكر قبل الولادة؛
- الوقاية من الإصابات أثناء الولادة؛
- المراقبة العصبية والطبية للأطفال المنتمين إلى مجموعات الخطر.
بالإضافة إلى ذلك، من المهم استبعاد أي تأثيرات مشوهة للأجنة، وخاصة في المراحل المبكرة من فترة الحمل.
إذا لزم الأمر، قد يوصي الطبيب بإجراء استشارة وراثية للمرأة الحامل.
توقعات
إذا كان الكيس تحت البطاني معزولًا، أي غير مصحوب بأعراض عصبية، وغير مرتبط بأمراض أخرى، وله خصائص نموذجية، وتم اكتشافه بالموجات فوق الصوتية بالصدفة، فيمكننا الحديث عن تشخيص جيد. تختفي هذه الأورام من تلقاء نفسها في غضون بضعة أشهر. أما تشخيص الكيس تحت البطاني المعزول، فيظل غير مؤكد. [ 15 ]
يشير التشخيص السيئ إلى وجود كيس تحت البطانية في حديث الولادة مصحوبًا بتشوهات نمو أخرى.

