
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
كسور العظم الوجني والقوس الوجني: الأسباب والأعراض والتشخيص والعلاج
خبير طبي في المقال
آخر مراجعة: 05.07.2025
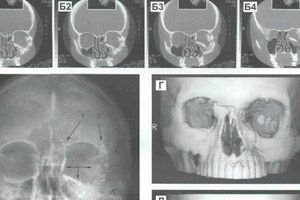
ما الذي يسبب كسر العظم الوجني والقوس الوجني؟
وفقًا للمراجع، يُشكل مرضى كسور عظم الوجنة وقوس الفك ما بين 6.5% و19.4% من إجمالي عدد مرضى إصابات عظام الوجه. ولا تُشكل هذه النسبة سوى 8.5%، إذ لا تستقبل العيادات مرضى الطوارئ فحسب، بل تستقبل أيضًا عددًا كبيرًا من المرضى المُخطط لهم والذين يحتاجون إلى جراحات ترميمية مُعقدة بعد إصابة عظام وجه أخرى. وغالبًا ما تُسبب هذه الإصابات إصابات منزلية (مثل السقوط أو اللكمة أو ضربة بجسم صلب)، أو إصابات صناعية أو إصابات النقل أو إصابات رياضية.
وفقًا للتصنيف الأكثر شيوعًا الذي تم تطويره في المعهد المركزي لأبحاث الجراحة، يتم تقسيم كسور العظم الوجني والقوس الوجني إلى المجموعات التالية:
- كسور معزولة مغلقة أو مفتوحة طازجة بدون إزاحة أو مع إزاحة طفيفة للشظايا؛
- كسور جديدة مغلقة أو مفتوحة مع إزاحة كبيرة للشظايا؛
- كسور مركبة مغلقة أو مفتوحة طازجة بدون إزاحة أو مع إزاحة الشظايا؛
- كسور مجمعة مغلقة أو مفتوحة حديثًا مع تلف متزامن لعظام الوجه الأخرى؛
- كسور قديمة وعيوب رضية في عظم الوجنة وقوس الفك مع تشوه في الوجه وضعف في حركة الفك السفلي.
يصنف يو إي. براغين مثل هذه الكسور بنفس الطريقة تقريبًا.
في بعض الحالات، بدلاً من مصطلح "عظم الوجنتين"، يتم استخدام مصطلح "القسم الأمامي من القوس الوجني"، وبدلاً من "قوس الوجنتين"، يتم استخدام مصطلح "القسم الخلفي من القوس الوجني".
يمكن تقسيم الإصابات غير الناجمة عن طلقات نارية في عظم الوجنة وقوس القدم إلى ثلاث مجموعات:
- كسور عظم الوجنة والفك العلوي (مغلقة أو مفتوحة، مع أو بدون إزاحة الشظايا)؛
- كسور القوس الوجني (مغلقة أو مفتوحة، مع أو بدون إزاحة الشظايا)؛
- كسور عظم الوجنتين والفك العلوي الملتحمة بشكل غير صحيح أو كسور القوس الوجني (مع تشوه في الوجه أو انكماش مستمر في الفك السفلي أو علامات التهاب مزمن في الجيب الفكي العلوي).
مع الأخذ بعين الاعتبار بيانات الأدبيات وخبرة عيادتنا، يمكن تقسيم جميع الإصابات في عظم الوجنة والقوس، اعتمادًا على الوقت المنقضي منذ الإصابة، إلى ثلاث مجموعات:
- الكسور الطازجة - ما يصل إلى 10 أيام بعد الإصابة؛
- الكسور القديمة - 11-30 يومًا؛
- تم دمجها بشكل غير صحيح وغير مندمج - أكثر من 30 يومًا.
يُحدد التلامس المباشر لعظام الوجه مع بعضها البعض بشكل عام، ومع العظم الوجني بشكل خاص، بالإضافة إلى تعقيد وتنوع الضفائر الوعائية والعصبية الموجودة هنا! حدوث إصابات مختلفة في هذه المنطقة، تُعرف باسم "متلازمة بورشر"، أو متلازمة اعتلال الشبكية الرضحي واعتلال الأوعية الدموية. تشمل هذه المتلازمة انخفاض حدة البصر بعد يوم أو يومين من الإصابة، وتغيرات ندبية في الشبكية، وتصبغ وضمور العصب البصري بدرجات متفاوتة، وقد يصل الأمر إلى انفصال الشبكية بعد عدة أشهر من الإصابة.
أعراض كسر عظم الوجنة وقوس الوجنة
عادة ما تترافق كسور عظام الوجنتين مع إصابة دماغية مغلقة: في أغلب الأحيان مع ارتجاج في المخ، وفي حالات أقل مع كدمة متوسطة أو شديدة.
في معظم الحالات، ينزاح العظم الوجني للأسفل وللداخل وللخلف؛ وفي حالات أقل، يكون النزوح موجهًا للأعلى وللداخل وللخلف، وفي حالات أكثر ندرة، للخارج وللخلف أو للأمام. يؤدي أي نزوح للعظم الوجني إلى تلف العصب تحت الحجاج أو فروعه السنخية العلوية الخلفية، والذي يتجلى في اضطراب حساسية جلد المنطقة تحت الحجاج والشفة العليا وجناح الأنف، واضطراب الاستثارة الكهربائية لأسنان الفك العلوي. وكقاعدة عامة، لا تحدث كسور معزولة للعظم الوجني. ويؤدي اختراق العظم الوجني المتكرر للجيب الفكي العلوي إلى امتلائه بالدم نتيجة تلف جدران العظام والغشاء المخاطي للجيب، مما يساهم بدوره في تطور التهاب الجيوب الأنفية الرضحي. يتناقص حجم الجيب الفكي، لكن هذا لا يُلاحظ في الأشعة السينية بسبب انخفاض حاد في انبساط الجيب. كما يمكن أن يكون سبب حجب ملامح الجيب الفكي هو اختراق الأنسجة الدهنية من محجر العين إليه.
كسور قديمة في عظم الوجنة. تعتمد الاضطرابات التجميلية والوظيفية في الكسور القديمة على موقع الكسر، ودرجة نزوح شظايا العظام، وانخفاض مادة العظم، ومدة الإصابة، وطبيعة العلاج المُستخدم، ومدى تكوّن الندبات، ووجود التهاب الجيوب الأنفية المزمن أو التهاب العظم والنقي في عظم الوجنة والفك العلوي، ووجود ناسور لعابي.
تشخيص كسر العظم الوجني والقوس الوجني
يعتمد تشخيص كسور عظم الوجنتين وقوسهما على بيانات التاريخ المرضي، والفحص الخارجي، وجس المنطقة المتضررة، وفحص حالة العضة، وتنظير الأنف الأمامي، والتصوير الشعاعي المحوري والسهمي (الأنفي-الذهني). يعرض الجدول 4 الأعراض الذاتية والموضوعية لكسر عظم الوجنتين وقوسهما.
في الساعات الأولى بعد الإصابة، قبل ظهور الوذمة أو التسلل أو الورم الدموي، يمكن أن يوفر الجس الكثير من البيانات الموضوعية القيمة بحيث تختفي الحاجة إلى الفحص الشعاعي في بعض الحالات.
يمكن أن يكون انزياح الشظايا بدرجات متفاوتة، وقد يصاحب عدم تناسق الوجه وانغمار مقلة العين، باعتبارهما عيبًا تجميليًا، اضطرابات وظيفية تتمثل في ازدواج الرؤية وضيق فتحة الفم. لذلك، يُلاحظ مع كل فئة من الفئات الثمانية المذكورة لكسور عظم الوجنتين الحديثة، مجموعة من أعراض الاضطرابات التجميلية والوظيفية، بدرجات متفاوتة.
علاج كسور عظم الوجنة والقوس
يعتمد علاج كسور عظم الوجنة والقوس على مدة الكسر وموقعه واتجاه ودرجة إزاحة الشظايا ووجود اضطرابات عامة مصاحبة (ارتجاج، كدمة في المخ) وتلف الأنسجة الرخوة المحيطة.
في حالة متلازمة الكدمة، تُتخذ التدابير اللازمة. تُحدد التدخلات الموضعية بشكل أساسي بناءً على عمر الكسر، ودرجة واتجاه انزياح الشظايا، ووجود أو عدم وجود تلف في الأنسجة الرخوة والعظام المجاورة.
يمكن علاج كسور عظم الوجنتين والأقواس بالعلاج المحافظ والجراحي. وينقسم العلاج الجراحي بدوره إلى علاج غير دموي (غير جراحي) وعلاج دموي (جراحي).
وتنقسم جميع طرق العلاج الجراحي أيضًا إلى داخل الفم وخارج الفم.
يُنصح بالعلاج الجراحي غير الجراحي لكسور عظم الوجنة وقوسها الوجني في حالة الكسور الحديثة المغلقة والقابلة للرد بسهولة، مع درجات متفاوتة من انزياح عظم الوجنة أو قوسها أو شظاياها. يتوفر خياران لهذا العلاج:
- يقوم الجراح بإدخال إصبع السبابة أو الإبهام في الجزء الخلفي من القبو العلوي من دهليز الفم ويعيد وضع العظم الوجني، مع مراقبة صحة وكفاية إعادة الوضع بأصابع اليد الأخرى؛
- تُدخل ملعقة أو لوح كتف بويالسكي ملفوفًا بالشاش في نفس المنطقة، ويُرفع بها عظم الوجنة أو قوسها أو شظاياهما. يُنصح بعدم إسناد الملعقة على الحافة الوجنية السنخية. قد تكون الطريقة غير الدموية فعالة للكسور الحديثة (في الأيام الثلاثة الأولى). في حال عدم نجاحها، تُستخدم إحدى الطرق الجراحية.
العلاج المحافظ لكسر عظم الوجنة وقوس الوجنة
يُعد العلاج المحافظ مناسبًا للكسور الحديثة في القوس الوجني أو العظم دون حدوث إزاحة كبيرة للشظايا.
طريقة كين داخل الفم
تُستخدم هذه الطريقة في حالة كسور الدرجة الثالثة وتتكون من إجراء شق في الجزء الخلفي العلوي من قبو دهليز الفم خلف الحافة الوجنية السنخية، حيث يتم من خلاله إدخال رافعة قصيرة وقوية، ودفعها تحت العظم النازح، وإعادة وضعها في الوضع الصحيح بحركة قوية إلى الأعلى وإلى الخارج.
طريقة الويلاج
تعتبر هذه الطريقة تعديلاً لطريقة Keen مع اختلاف وحيد هو أنها تستخدم لإعادة محاذاة كل من العظم الوجني والقوس الوجني.
لهذا الغرض، من الممكن أيضًا استخدام مبعاد AG Mamonov وAA Nesmeyanov وEA Glukina، والذي يتم تمريره بشكل غير مباشر عبر الجرح إلى منطقة الطية الانتقالية على مستوى بروز قمم جذور الأسنان، ليصل إلى سطح درنة الفك العلوي (عند تقليل العظم الوجني) أو الجزء الحرشفي من العظم الصدغي (عند تقليل القوس الوجني). يساعد الضغط على فروع المبعاد باليد على تحريك شظايا العظام وتثبيتها في الوضع الصحيح؛ باستخدام اليد الحرة، يتحكم الطبيب في حركة الشظايا. يتم تحديد التأثير العلاجي من خلال نتائج الفحص السريري والشعاعي للمريض في فترة ما بعد الجراحة.
طريقة MD دوبوف
تتضمن الطريقة تمديد شق كين-ويلاج إلى القاطع الأول لإجراء مراجعة متزامنة للجدار الأمامي الوحشي للفك العلوي والجيب الفكي العلوي. يُشار إلى ذلك في علاج كسور العظم الوجني المصحوبة بأضرار مفتتة في الجيب الفكي العلوي. في هذه الحالات، يتم تقشير رفرف الغشاء المخاطي السمحاقي، ويتم تحرير الأنسجة الرخوة المحاصرة بين الشظايا، ويتم تعديل شظايا العظام (باستخدام ملعقة أو ملعقة بويالسكي)، ويتم إزالة بقايا الأغشية المخاطية وجلطات الدم. ثم يتم رفع شظايا الجدار السفلي للمحجر بإصبع ويتم ملء التجويف بإحكام بمسحة من الشاش اليودوفي المنقوعة في الفازلين (لإبقاء الشظايا في الوضع الصحيح). يتم إخراج طرف المسحة من خلال التقاطع مع الممر الأنفي السفلي المشكل (بواسطة الجراح). في دهليز الفم، يتم خياطة الجرح بإحكام. يتم إزالة السدادة القطنية بعد 14 يومًا.
طريقة دوتشانج
يُمسك العظم الوجني ويُضبط باستخدام ملقط دوتشانج خاص، مزود بخدود وأسنان حادة. ويُعاد وضع العظم الوجني بنفس الطريقة باستخدام ملقط ش. ك. كولاريا.
طريقة AA Limberg
تُستخدم هذه الطريقة عندما يكون الكسر حديثًا نسبيًا (حتى 10 أيام). يُمسك القوس الوجني أو العظم المُزاح من الخارج (من خلال ثقب في الجلد) بخطاف خاص أحادي الشق بمقبض موضوع بشكل عرضي ويُسحب إلى الموضع الصحيح. ومع ذلك، في بعض المرضى الذين يعانون من كسر على شكل حرف V في القوس الوجني، لا يوفر الخطاف أحادي الشق الخاص بـ AA Limberg نفس مستوى إزالة الشظايا، حيث لا يمكن إحضاره إلا تحت شظية واحدة، بينما تبقى الأخرى في مكانها أو تُزاح (تُعاد ضبطها) بفارق زمني عن الأولى. وللتخلص من هذا العيب، اقترح Yu. E. Bragin خطافًا ثنائي الشق بمقبض أكثر ملاءمة، مصنوع مع مراعاة السمات التشريحية ليد الجراح، وثقب في كل سن. يتم تمرير الأربطة من خلال هذه الثقوب أسفل شظايا القوس الوجني لتثبيتها على الجبيرة الخارجية.
طريقة PV Khodorovich و VI Barinova
تتضمن هذه الطريقة استخدام ملقط محسّن، والذي يسمح، إذا لزم الأمر، بنقل شظايا العظام ليس فقط إلى الخارج، بل أيضًا في جميع الاتجاهات الأخرى.
طريقة يو. إي. براغين
يمكن استخدام هذه الطريقة حتى في الكسور القديمة جدًا (التي يزيد عمرها عن ثلاثة أسابيع)، وذلك لأن الجهاز مبني على مبدأ البرغي، مما يسمح، بأقل جهد من الجراح، بزيادة قوة التأثير على العظم الوجني تدريجيًا، وتوزيعها ونقلها إلى عظام الجمجمة عبر منصتي دعم. من المهم أيضًا تثبيت خطافات العظام للجهاز على حواف شظية العظم الوجني دون تشريح مسبق للأنسجة الرخوة.
طريقة VA Malanchuk وPV Khodorovich
يمكن استخدام الطريقة المحددة لكل من الكسور الحديثة والقديمة. ميزة الطريقة هي أن هناك حاجة إلى دعامة واحدة فقط لتثبيت الجهاز (في منطقة العظم الجداري). يسمح استخدام جهاز VA Malanchuk و P.V Khodorovich باستبعاد الطرق الجراحية الأكثر تعقيدًا لتخفيض العظم الوجني والقوس مع فرض خيوط عظمية بشكل شبه كامل. بفضل استخدام هذه الطريقة في عيادتنا، تم الحصول على نتائج جيدة في 95.2٪ من الحالات في علاج الكسور الحديثة في مجمع الوجني، ونتائج مرضية - في 4.8٪، في علاج الكسور القديمة (11-30 يومًا) - 90.9٪ و 9.1٪ على التوالي، في علاج كسور سوء الالتحام (أكثر من 30 يومًا) - 57.2٪ و 35.7٪، ونتائج غير مرضية - في 7.1٪ من الحالات. في حالة وجود تاريخ أطول للإصابة، يوصى بإجراء قطع العظم المفتوح وتثبيت العظام من الأجزاء.
يُنصح بإجراء جراحة تجميل الوجه في حالة كسور العظم الوجني، وذلك في حال الأداء الطبيعي للفك السفلي، وفي حال وجود عيوب تجميلية تستمر لأكثر من سنة إلى سنتين. أما في حالة اختلال وظيفة الفك السفلي، فتُجرى جراحات تلطيفية، مثل استئصال الناتئ الإكليلي للفك السفلي، أو قطع العظم وإعادة وضع القوس الوجني.
إذا لم يكن لدى الجرّاح أحد الأجهزة المذكورة أعلاه لردّ الكسور القديمة المصحوبة بانزياح شظايا، والتي حدثت قبل عشرة أيام أو أكثر، فغالبًا ما يكون من غير المناسب ردّ الشظايا بالطرق الجراحية وغير الدموية. في هذه الحالات، يُجرى انكسار ضوئي أحادي المرحلة، وإعادة وضع وتثبيت شظايا العظم الوجني، أو إعادة وضع الشظايا ببطء بواسطة شدها المرن (مطاطي أو زنبركي).
إذا أثبتت الطرق المذكورة عدم فعاليتها، يمكن استخدام طرق مختلفة لإجراء إعادة وضع وتثبيت جراحي في مرحلة واحدة لعظم الوجنة أو القوس أو شظاياهما: داخل الفم (تحت الوجنة وعبر الجيب)، الصدغي، تحت الصدغي، المداري، القوس الوجني.
الطريقة الزمنية جيليس، كيلنر، ستون (1927)
يُحلق شعر منطقة الصدغ، ويُجرى شق في الجلد والنسيج تحت الجلد بطول حوالي 2 سم، بعيدًا قليلًا عن حدود خط الشعر. يُدخل رافع طويل وواسع في الشق، ويُدفع أسفل القوس الوجني. يُعاد وضع العظم المُزاح باستخدام الرافع من الخارج بأصابع اليد الأخرى.
إعادة وضع العظم الوجني والجدار السفلي للمحجر من خلال الحفرة الكلبية والجيب الفكي وفقًا لطريقة كازانجيان-كونفيرس
بعد إجراء شق داخل الفم على طول الطية الانتقالية داخل الحفرة النابيّة، يتم كشفها عن طريق رفع رفرف الغشاء المخاطي السمحاقي لأعلى، والذي يتم تثبيته بخطاف منحني. يتم عمل نافذة في الجدار الأمامي الوحشي للجيب الفكي العلوي، والتي يتم من خلالها إزالة جلطات الدم منه. يتم فحص جدار الجيب الفكي العلوي بإصبع، ويتم تحديد موقع كسر الجدار السفلي للمحجر، ويتم تحديد درجة اكتئاب العظم الوجني في الجيب الفكي العلوي. يتم تقليل الجدران العظمية للجيب الفكي العلوي والعظم الوجني عن طريق سداد تجويف الجيب باستخدام أنبوب مطاطي ناعم مملوء بشرائط شاش (مبللة مسبقًا بالزيت ومحلول مضاد حيوي). يتم إدخال نهاية الأنبوب المطاطي في التجويف الأنفي (كما هو الحال في بضع تجويف الفك العلوي لكالدويل-لوك). يتم خياطة الجرح على طول الطية الانتقالية بإحكام؛ يتم إزالة السدادة القطنية بعد أسبوعين.
لتبسيط هذه الطريقة، يُمكن إجراء شق في الغشاء المخاطي بطول الطية الانتقالية على جانب الإصابة، مما يسمح برفع الأنسجة الرخوة المتقشرة على نطاق واسع وفحص السطحين الأمامي والخلفي للفك العلوي، ومنطقة الدرز الوجني الفكي، والأجزاء السفلية من العظم الوجني. بعد فتح الجيب الفكي العلوي، يتم فحص الجدران الخلفية والسفلية للمحجر وجسها. هذا يحدد ما إذا كان العظم الوجني قد اخترق الجيب الفكي العلوي، وما إذا كان الجدار السفلي للمحجر قد تعرض للكسر، وما إذا كان دهن الحجاج أو الخد قد تدلى إلى الجيب الفكي العلوي، أو ما إذا كانت شظايا عظمية صغيرة وجلطات دموية قد دخلت إليه. بعد ذلك، باستخدام مِشْقَّةٍ ضيِّقة، يُصحَّح عظم الوجنة وجدران الجيب الفكي العلوي، ثم يُغلَق بإحكام بشاش اليودوفورم، وفقًا لتوصيات بونيه، وأ. آي. كوساتشيف، وأ. ف. كليمينتوف، وب. يا. كيلمان، وآخرين. يُزال السداد، الذي يُخرَج طرفه إلى الممر الأنفي السفلي، بعد ١٢-٢٠ يومًا (حسب عمر الكسر ودرجة صعوبة تقليص شظايا العظام الناتجة عن تكوُّن الالتصاقات الليفية). يُعطي السداد طويل الأمد للجيب الفكي العلوي تأثيرًا جيدًا ولا يُسبِّب مضاعفات، من بينها ازدواج الرؤية الذي يُسبِّب إزعاجًا كبيرًا للمرضى. يُوصي بعض الباحثين باستخدام بالونات مطاطية قابلة للنفخ بدلًا من شاش اليودوفورم.
خياطة العظام
اقترح جيل أنه بعد إعادة وضع العظم الوجني باستخدام مِشْقَّة، يُجرى شقّان إضافيان في منطقة الدرز الوجني الجبهي والوجني الفكي العلوي من خلال شق صدغي أو داخل الفم، ثم يُجرى ثقب واحد باستخدام مِثقاب على جانبي موضع الكسر. يُدخل سلك فولاذي (في عيادتنا، يُستخدم خيط بولي أميد) بقطر 0.4-0.6 مم فيهما. بسحب وربط طرفي السلك الملولب أو خيط البولي أميد، تُجمع الشظايا معًا وتُلامس بإحكام.
تعليق وجذب العظم الوجني
يُجرى تعليق وشد عظم الوجنة في الحالات التي يتعذر فيها تعديله بطريقة ويلاج من خلال الوصول داخل الفم. عند التعليق بطريقة كازانجيان، يُكشف الجزء الوجني من الحافة تحت الحجاجية من خلال شق في الحافة السفلية للجفن السفلي. يُحفر ثقب في العظم، ويُمرر من خلاله سلك رفيع من الفولاذ المقاوم للصدأ. يُخرج طرف السلك ويُثنى على شكل خطاف أو حلقة، وبمساعدة ذلك يُجرى شد مرن إلى حامل قضيبي مُثبت في غطاء جبس. يمكن أيضًا الوصول إلى العظم من خلال شق كالدويل-لوك داخل الفم.
شد العظم الوجني
يُسحب عظم الوجنة للخارج وللأمام باستخدام خيط بولي أميد يُمرر عبر ثقب فيه. يُكشف عظم الوجنة بشق خارجي عند نقطة اكتئابه الأكبر. تُظهر التجربة أن خيط البولي أميد يُهيج الأنسجة الرخوة بدرجة أقل من السلك، ويُزال بسهولة بعد اكتمال الشد، وذلك باستخدام قضيب مُثبت على جانب غطاء الجبس.
يمكن إجراء تعليق عظم الوجنة مع الفك العلوي إما باستخدام جهاز الأسنان خارج الفم الخاص بـ Ya. M. Zbarzh، أو باستخدام جبيرة بلاستيكية للفك العلوي مصنوعة خصيصًا مع قضبان خارج الفم، أو بالطرق الجراحية لـ Adams أو Federspil أو Adams-TV Chernyatina.
واقترح NA Shinbirev تثبيت العظم الوجني بخطاف أحادي السن من AA Limberg (والذي قام بتعديله به) على ضمادة الجبس للرأس.
طرق العلاج للمرضى الذين يعانون من كسور معزولة في القوس الوجني
في هذه الحالات، عادةً ما يكون هناك قطعتان، متباعدتان، ونهايتاهما التقريبيتان منحنية إلى الداخل. ويتم تقليصهما بطرق مختلفة.
طريقة ليمبيرج-براجين
يُدخل خطاف أ. أ. ليمبرغ أحادي الشق أو خطاف يو. إي. براغين ثنائي الشق من خلال ثقب بطول 0.3-0.5 سم في منطقة بروز الحافة السفلية للقوس الوجني. تُضبط الشظايا بحركة خارجية، مع وضع الخطاف تحت أطرافها المنزاحة للداخل. إذا لم تتحرك الشظايا إلى الوضع الصحيح، يُخاط الجرح.
خياطة العظام
في هذه التقنية، يُوسّع الشق على طول الحافة السفلية لعظم الوجنة قليلاً (حتى 1.5-2 سم). يُعدّ هذا الإجراء ضرورياً في الحالات التي تتخذ فيها شظايا القوس العظمي موضعاً غير صحيح بعد تقليصها، مع تشكّل انفراق بين طرفيها. إذا كان القوس العظمي واسعاً بما يكفي، تُصنع ثقوب فيه باستخدام مِثقاب شقّ صغير، ويُمرّر من خلالها خيط رفيع من الكروم أو خيط بولي أميد، وتُشدّ الأطراف معاً، وبالتالي تُعطى شظايا العظم الموضع الصحيح.
تقليل حلقة السلك باستخدام طريقة ماتاس-بيريني
باستخدام إبرة باسيني كبيرة منحنية، يُمرَّر سلك رفيع في سمك وتر العضلة الصدغية، مُشكِّلاً حلقة تثبيت. بسحب حلقة السلك، تُثبَّت الشظايا في الوضع الصحيح.
اختيار طريقة إعادة وضع وتثبيت الشظايا في كسور عظم الوجنة والقوس
بما أن تكوّن أنسجة العظام في كسور عظم الوجنة يحدث تحولياً وينتهي في المتوسط خلال أسبوعين، يُنصح بتقسيمها إلى كسور حديثة (حتى ١٠ أيام من لحظة الإصابة) وكسور قديمة (أكثر من ١٠ أيام) لاختيار أساليب العلاج. يمكن تقسيم جميع طرق تقليص شظايا عظم الوجنة وفقاً لنفس المبدأ.
خلال فترة تصل إلى عشرة أيام بعد الإصابة، يمكن أن يكون العلاج إما محافظًا (غير جراحي) أو جراحيًا (جراحيًا جذريًا)، وبعد عشرة أيام، يُعتمد على الجراحة فقط. في هذه الحالة، تُحدد طبيعة التدخل الجراحي بناءً على خصائص الاضطرابات الوظيفية والتجميلية الناتجة عن التثبيت الندبيّ لشظايا العظام في وضع غير صحيح، بالإضافة إلى خبرة الجرّاح، وتوافر الأدوات والمعدات اللازمة، وما إلى ذلك. ولا يقل أهميةً عن ذلك موقف المريض من العيب التجميلي الذي نشأ، واقتراحه الخضوع للتدخل الجراحي.
يعتمد اختيار طريقة العلاج الجراحي للكسور الحديثة في عظم الوجنة أو القوس بشكل أساسي على نوع (موقع) الكسر وعدد الشظايا ودرجة إزاحتها ووجود عيب في الأنسجة.
في الكسور القديمة (التي يزيد عمرها عن عشرة أيام)، عادةً ما يكون من المستحيل تقليص شظايا العظام بأبسط الطرق (طريقة الإصبع، أو شق كين-ويلاج، أو باستخدام خطاف أحادي الشق من تصميم أ. أ. ليمبرغ، أو خطاف مزدوج الشق من تصميم يو. إي. براغين). في مثل هذه الحالات، يلزم اللجوء إلى تدخلات جراحية أكثر صرامة: إما عن طريق التقليص باستخدام أجهزة ف. أ. مالانشوك وبي. في. خودوفيتش، أو يو. إي. براغين، أو بعد كشف موقع الكسر باستخدام مدخل داخل الفم أو خارجه، لكسر الالتصاقات الندبية المتكونة، وتثبيت الشظايا المختزلة بخيط جراحي أو صفيحة صغيرة. إحدى طرق تثبيت العظم الوجني والجدار السفلي للمحجر بعد التخفيض هي طريقة السداد الضيق للجيب الفكي بسدادة من الشاش اليودوفورم وفقًا لـ VM Gnevsheva، و OD Nemsadze و LI Khirseli (1989) يستخدمون قضيبًا من عظم الطعم المحفوظ بالحجم المناسب كدعم للعظم الوجني المخفض، يتم إدخاله في الجيب: يرتكز أحد طرفيه على العظم الوجني من جانبه الداخلي، والطرف الآخر - على الجدار الجانبي للأنف.
نتائج كسور العظم الوجني والقوس الوجني
في حالات إعادة وضع وتثبيت الشظايا في الوقت المناسب وبشكل صحيح في الكسور الحديثة لعظام الوجنتين والأقواس، لا تتم ملاحظة المضاعفات.
إذا لم يتم إجراء عملية التخفيض، فقد تحدث مضاعفات مثل تشوه الوجه، انكماش مستمر في الفك السفلي، ضعف البصر، التهاب الجيوب الأنفية المزمن، التهاب العظم الوجني والفك العلوي المزمن، ضعف الحساسية، الاضطرابات العقلية، وما إلى ذلك.
يحدث تشوه الوجه بسبب إزاحة أو عيب كبير في عظم الوجنة (القوس)، والذي لم يتم تصحيحه أثناء علاج الضحية.
يقترح OD Nemsadze و MN Kiviladze و AA Bregadze (1993) أنه بعد تحديد درجة إزاحة العظم الوجني في المنطقة الجانبية (في حالة وجود كسر قديم أو ملتئم بشكل غير صحيح في العظم الوجني)، من أجل إعادة وضع شظايا العظام (بعد انكسار الشظايا)، يتم استئصال العظم المشكل حديثًا بالحجم المناسب في منطقة الجدار الجانبي للمحجر (في منطقة التماس الوجني الجبهي).
يمكن أن يحدث انكماش الفك السفلي لسببين:
- إزاحة العظم الوجني إلى الداخل والخلف مع اندماج أجزائه لاحقًا في وضع غير صحيح؛
- التنكس الندبى الخشن للأنسجة الرخوة المحيطة بالنتوء الإكليلي للفك السفلي.
يتطور الانكماش بشكل خاص في كثير من الأحيان مع الإصابات من الفئات 1، 3، 5-8.
التهاب الجيوب الأنفية الرضحي المزمن شائع جدًا: على سبيل المثال، في ما يسمى "كسور العظم الوجني الفكي" يتم ملاحظته في 15.6٪ من الضحايا (VM Gnevsheva، 1968).
تحدث جميع المضاعفات المذكورة، وخاصةً التهاب العظم والنقي الرضحي المزمن، نتيجةً لكسور مفتوحة مُلتهبة في عظم الوجنة، في حال عدم العلاج الجراحي المناسب في الوقت المناسب، أو إعادة الوضع، أو التثبيت. في هذا الصدد، يمكن أن تنتشر العدوى إلى عظم الفك العلوي، والغشاء المخاطي للجيب الفكي العلوي، والملتحمة، وأنسجة العين، والأنسجة الرخوة في الوجه.


 [
[