
تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
الورم الدموي في الحمل
خبير طبي في المقال
آخر مراجعة: 05.07.2025
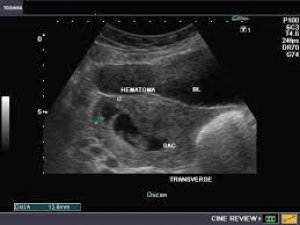
قد تشعر الحامل بأنها بخير، ولا يزعجها شيء، ولكن عند فحصها بالموجات فوق الصوتية، تكتشف إصابتها بورم دموي أثناء الحمل. يدرك الشخص العادي أن الورم الدموي هو نزيف في طبقة الأنسجة، يحدث نتيجة إصابة.
ويذكر الأطباء اليوم أسباباً أخرى لهذا المرض.
 [ 1 ]
[ 1 ]
الأسباب الورم الدموي أثناء الحمل
يواجه أطباء التوليد وأمراض النساء المعاصرون بشكل متزايد مشكلة حمل الجنين لدى امرأة مصابة بنزيف داخل الرحم. غالبًا ما يتطور هذا النزيف على خلفية ضعف الأوعية الدموية التي تغذي الرحم والمشيمة.
وفيما يلي الأسباب الرئيسية للورم الدموي أثناء الحمل:
- اضطراب في العمليات الأيضية لدى المرأة.
- الأمراض الالتهابية والمعدية التي تصيب الجهاز البولي التناسلي للأم الحامل.
- درجة شديدة من التسمم، وهي خطيرة بشكل خاص في المراحل المتأخرة من الحمل.
- ارتفاع حاد في ضغط الدم. الأرقام المرتفعة خطيرة بشكل خاص.
- مواقف مرهقة قوية.
- قد يكون سبب ظهور الورم الدموي أثناء الحمل أيضًا وجود خلل في نمو البويضة المخصبة.
- اختلال التوازن الهرموني.
- مشاكل تلاحظ أثناء تخثر الدم، وتغيرات مرضية في جدران أوعية المشيمة وجسم المرأة بأكمله.
- تعاطي الكحول والتدخين أثناء فترة الحمل.
- أمراض خلقية أو مكتسبة في تطور الرحم.
الأعراض الورم الدموي أثناء الحمل
انتظار ولادة طفل هو سعادة غامرة، ولحظة أمل، وواحدة من أجمل لحظات حياة أي امرأة. لكنه في الوقت نفسه مصدر قلق وتوتر بشأن صحة الجنين. يُعدّ وجود ورم دموي في الرحم أثناء الحمل اختبارًا صعبًا للمرأة الحامل. فبوجوده، تبدأ البويضة المخصبة بالانفصال عن سطح بطانة الرحم، ويتراكم الدم تدريجيًا في هذا المكان، مُشكّلًا كدمة.
يُشكل الورم الدموي في الرحم أثناء الحمل خطرًا جسيمًا على الحمل، إذ قد يُسبب إجهاضًا تلقائيًا ، خاصةً في الحالات الشديدة من المرض. في الحالات الخفيفة، قد لا تُلاحظ المرأة وجوده حتى بعد ولادة ناجحة.
يُشكل تطور الورم الدموي الحاد أثناء الحمل خطرًا ليس فقط على الجنين، بل على الأم أيضًا. يُسبب النزيف تدهورًا في صحة الأم العامة، ويُصاب بفقر الدم التالي للنزيف. ونتيجةً لضعف الدورة الدموية، يتلقى الجنين كمية أقل من الأكسجين، مما يُسبب "نقص الأكسجين"، وهذا بدوره يُبطئ نمو الطفل جسديًا ونفسيًا.
الورم الدموي في بداية الحمل
بالنسبة للكثيرين، ترتبط كلمة "ورم دموي" ارتباطًا مباشرًا بإصابة خطيرة. لذلك، بعد سماع هذا التشخيص وعدم فهم جوهره تمامًا، تبدأ المرأة الحامل بالتوتر. وهذا أمر مفهوم. ففي نهاية المطاف، قد يشير الورم الدموي في المراحل المبكرة من الحمل إلى بداية رفض البويضة المخصبة، مما يؤدي إلى الإجهاض (إنهاء الحمل). بالمناسبة، هذه الحالة المرضية ليست نادرة جدًا، وتظهر أعلى نسبة ظهور لها في الأسبوع الخامس إلى الثامن من الحمل.
هناك أسباب عديدة لهذا المرض: اختلال التوازن الهرموني، تاريخ وراثي مثقل، الجماع، الإجهاد العصبي أو البدني الشديد.
لكن تشخيص الورم الدموي في المراحل المبكرة من الحمل يسمح بالخضوع لدورة علاجية في أقرب وقت ممكن، مما يضمن النمو الطبيعي للجنين والولادة الناجحة.
في كثير من الأحيان، لا تشكّ الأم الحامل في وجود ورم دموي داخلي، وتكون المفاجأة الكبرى بالنسبة لها هي وجوده، الذي يُكتشف أثناء فحص روتيني بالموجات فوق الصوتية. تعتمد أعراض الورم الدموي أثناء الحمل بشكل أساسي على شدة المرض وموقعه.
- شدة خفيفة. في هذه الحالة، تشعر الحامل بحالة طبيعية، ولا تظهر عليها أي أعراض جسدية تشير إلى نزيف داخلي. يُشخَّص الورم الدموي أثناء الحمل فقط بالموجات فوق الصوتية أو بعد انتهاء الولادة الطبيعية بنجاح، لأنه يترك آثاره على المشيمة.
- متوسطة الشدة. في هذه الحالة، تشعر المرأة بألم شديد ومؤلم في أسفل البطن. قد تظهر إفرازات حمراء أو بنية اللون من الجهاز التناسلي. في حال ظهور هذه الأعراض، يجب استشارة طبيب أمراض النساء والتوليد الذي يراقب الحمل فورًا. يعتمد وجود الإفرازات بشكل كبير على حجم الورم الدموي وموقعه. في حالة وجود حالة مرضية متوسطة الشدة، يُسمع نبض قلب غير منتظم لدى الجنين.
- ورم دموي شديد أثناء الحمل. تزداد شدة النزيف، ويزداد الألم في أسفل البطن، ويتحول إلى تقلصات. على خلفية النزيف، ينخفض ضغط دم الحامل، وقد تفقد وعيها.
يعرف أي طبيب ممارس أنه في حالة تشخيص الإصابة بالورم الدموي خلف المشيمة، فهذا يعني أن هناك تهديدًا مباشرًا بإنهاء الحمل.
إفرازات من الورم الدموي أثناء الحمل
إذا لاحظت المرأة خلال الأشهر الثلاثة الأولى من الحمل إفرازات مهبلية بنية فاتحة اللون، ولكنها لا تشعر بأي إزعاج أو تدهور في الصحة، فلا داعي للقلق بشكل خاص، حتى لو كشف الفحص بالموجات فوق الصوتية (الذي تخضع له كل امرأة حامل بشكل روتيني) عن وجود ورم دموي أثناء الحمل.
سؤال آخر: هل لون الإفرازات أحمر فاتح؟ هذا يدل على استمرار النزيف. في هذه الحالة، من الضروري اتخاذ إجراءات طارئة عاجلة، وإلا فقد يحدث رفض مبكر للجنين، وستفقد المرأة الطفل.
 [ 7 ]
[ 7 ]
إستمارات
اعتدنا رؤية أنواع مختلفة من النزيف على سطح الجلد، لكن الكثيرين لم يخطر ببالهم وجود أورام دموية رحمية تظهر على الرحم أثناء فترة حمل المرأة. هناك تصنيف لهذه الحالة المرضية. تُميّز الأنواع التالية من الأورام الدموية أثناء الحمل:
- العيادة وفترة تطور المرض:
- انصباب خلف المشيمة. يُشخَّص هذا النوع من الانصباب في المراحل المبكرة من الحمل (حتى الأسبوع السادس عشر)، وهو انفصال البويضة المخصبة عن المشيمة (الغشاء الجنيني الخارجي).
- المشيمة الخلفية. بحلول الأسبوع السادس عشر من الحمل، ومع نمو الجنين الطبيعي، تكون المشيمة قد اكتملت. إذا ظهر ورم دموي لاحقًا، فإنه يُسبب انفصال المشيمة قبل الموعد المحدد، مما قد يؤدي إلى إنهاء الحمل تلقائيًا، أي أن تفقد المرأة جنينها.
- حسب شدة المرض:
- أمراض خفيفة.
- درجة متوسطة من ظهور المرض.
- ورم دموي حاد وشديد أثناء الحمل.
إن وجود ورم دموي خفيف أو متوسط أثناء الحمل هو مؤشر لإجراء عملية قيصرية، ويتم تحديد موعد العملية في وقت أبكر من الوقت المحدد للولادة الطبيعية.
ورم دموي خلف المشيمة أثناء الحمل
المشيماء هو الغشاء الجنيني الخارجي الذي يحيط بالجنين، ويتكون في المراحل الأولى من الحمل، كونه سلف المشيمة. ومن هنا جاء اسم الورم الدموي خلف المشيمة أثناء الحمل، وذلك لتوقيت نشأته وموقعه. يتطور هذا المرض نتيجة انفصال البويضة عن المشيمة. يُلاحظ في الثلث الأول من الحمل، قبل الانتقال إلى الثلث الثاني. يبدأ الدم بالتراكم تدريجيًا في موقع الرفض، مما يؤدي إلى تكوين ورم دموي، وهو علامة واضحة على خطر الإجهاض التلقائي.
يصاحب هذا المرض إفرازات مهبلية ذات لون بني فاتح. في الوقت نفسه، تشعر المرأة بألم مزعج في أسفل البطن. إذا كان الورم الدموي موضعيًا في أسفل الرحم، فقد لا تظهر أي أعراض واضحة للمرض. عندها، لا يمكن اكتشاف النزيف إلا باستخدام الموجات فوق الصوتية.
عند ظهور إفرازات بنية اللون، تبدأ المرأة بالقلق بشأن مصير حملها، ولا يعتبر أطباء التوليد وأمراض النساء هذا عرضًا سيئًا. وبما أن الدم يتراكم في التجويف بين أغشية المشيمة والجنين، ويتخثر هناك، مكتسبًا لونًا بنيًا، فإن الإفرازات بهذا اللون، على العكس، قد تشير إلى بدء ظهور جلطات دموية تدريجيًا، مما يُسهم في "شفاء" الورم الدموي.
عندما يكون الإفراز قرمزيًا، يكون ذلك ضروريًا للغاية. فهذه علامة واضحة على استمرار النزيف، واستمرار نمو الورم الدموي، واستمرار انفصال البويضة المخصبة، وإذا لم تُتخذ إجراءات طارئة، فقد تفقد المرأة أثناء المخاض الجنين، إذ في مثل هذه الحالة، يحدث إجهاض مبكر. في هذه الحالة، لتقييم نمو الورم الدموي أثناء الحمل، لا يصف الطبيب الموجات فوق الصوتية فحسب، بل يُلزم أيضًا بمراقبة مستوى الفيبرينوجين في بلازما الدم.
ورم دموي خلف المشيمة أثناء الحمل
في حالة رفض البويضة الملقحة من المشيمة، والذي يحدث عادةً في الثلث الأول من الحمل، يتطور ورم دموي خلف المشيمة. إذا بدأت هذه العملية لاحقًا (بعد 22 أسبوعًا من الحمل)، عندما يتحلل المشيمة إلى المشيمة، تُسمى عملية رفض الجنين نفسها ورمًا دمويًا خلف المشيمة. ويحدث ذلك وفقًا لنفس سيناريو الحالة الأولى، عندما يُشكل ظهور النزيف تهديدًا حقيقيًا بإنهاء الحمل.
وبالمثل، يُعدّ الورم الدموي خلف المشيمة أثناء الحمل العرض الرئيسي الذي يُشير إلى خطر الإجهاض. تتمثل الصورة السريرية لهذا المرض في: ألم مُزعج في أسفل البطن، وإفرازات دموية، وزيادة في توتر الرحم... يتغير سلوك الجنين نفسه: يزداد نشاطه الحركي، وتحدث تغيرات سلبية في إيقاع القلب (يُسمع في البداية تسرع القلب، ثم بطء القلب)، مما يُشير إلى خلل في نموه الطبيعي. يُفسر طبيب التوليد وأمراض النساء هذه العلامات على أنها رفض مُبكر لأنسجة المشيمة، مما قد يؤدي إلى الإجهاض.
في هذه الحالة، يساعد الفحص بالموجات فوق الصوتية في التشخيص المبكر للورم الدموي خلف المشيمة أثناء الحمل، مما يسمح باتخاذ التدابير المناسبة في الوقت المناسب لإنقاذ الجنين والأم نفسها.
ورم دموي تحت المشيمة أثناء الحمل
الورم الدموي تحت المشيمة هو الأكثر شيوعًا أثناء الحمل. وهو نوع خطير من النزيف، ويتطلب عناية طبية فورية. في حال تشخيص هذه الحالة المرضية، يجب مراقبة حجم الورم الدموي بدقة.
ورم دموي خلف السلى أثناء الحمل
يتم تشخيص الورم الدموي خلف السلى أثناء الحمل بالفعل في أول فحص بالموجات فوق الصوتية (حوالي 12 أسبوعًا من الحمل)، وغالبًا لا يكون هناك أي إفرازات دموية، ولكن مع ذلك، من أجل الجانب الآمن، يمكن لطبيب التوليد وأمراض النساء الذي يراقب الحمل إدخال الأم الحامل إلى قسم التوليد وأمراض النساء من أجل مراقبة نمو الورم الدموي في هذه العملية.
ورم دموي تحت السلى أثناء الحمل
لا يُشكل خطرًا على النمو الطبيعي للطفل في المستقبل. في المستقبل، قد يذوب الورم الدموي، خاصةً إذا كان موقعه في عنق الرحم، تلقائيًا أو يخرج على شكل جلطات.
ورم دموي داخل الرحم أثناء الحمل
هذا مرض خطير إلى حد ما. تؤدي أسباب خارجية أو داخلية إلى انفصال البويضة المخصبة، مما يُسبب نزيفًا، ثم يتشكل ورم دموي في موقع الرفض. إذا لم تزد منطقة النزيف، وشعرت الحامل بالرضا، وتطور الجنين بشكل طبيعي، فلا داعي للقلق. إذا لاحظ طبيب النساء والتوليد تطور المرض، يُطرح سؤال إدخال المرأة أثناء المخاض إلى المستشفى وتلقي العلاج.
المضاعفات والنتائج
ولادة شخص جديد هي أعظم لغز منحته الطبيعة للإنسان. ولكن ما مقدار القلق الذي يجب على الأم الحامل أن تقلق بشأنه قبل لحظة ولادة طفلها. النزيف في مواقع مختلفة. ما مدى خطورته؟ ما هي عواقب الورم الدموي أثناء الحمل؟ بطبيعة الحال، يمكن أن تظهر المضاعفات نفسها، أو يمكن أن يسير كل شيء على ما يرام. يعتمد الكثير في هذه المشكلة على معايير الورم الدموي. أخطرها هو الورم الدموي الذي يشغل ما لا يقل عن 40٪ من المساحة الكلية للغشاء الجنيني وحجمه يتجاوز 20 مل. يمكن أن يبطئ هذا الورم الدموي نمو الجنين وتطوره الكامل، ويسبب إنهاء الحمل تلقائيًا. يشير تثبيط نمو CTE (حجم العصعص الجداري) لأكثر من عشرة أيام إلى زيادة خطر حدوث نتيجة غير مواتية للحمل.
قد تكون أخطر عواقب هذه الحالة هي "رحم كوفيلر". يؤدي انفصال المشيمة المبكر إلى امتلاء بطانة الرحم بالدم، وظهور بؤر نخرية فيها، وهو ما يُنذر باستئصال الرحم بالكامل. وهذا بمثابة حكم بالإعدام - لن تتمكن المرأة أبدًا من أن تصبح أمًا.
بالإضافة إلى ذلك، مع وجود ورم دموي أثناء الحمل، هناك احتمال كبير لحدوث نزيف حاد، ومن الصعب للغاية التنبؤ بعواقبه، لأنه قد يؤدي إلى نتيجة قاتلة، سواء بالنسبة للطفل أو للأم نفسها.
ولكن إذا خضعت المرأة الحامل لعلاج فعال في الوقت المناسب، فإن فرص ولادة طفل سليم من تلقاء نفسها وفي الوقت المناسب تزداد بشكل كبير.
لماذا يعتبر الورم الدموي خطيرًا أثناء الحمل؟
أول سؤال تطرحه المرأة بعد سماع هذا التشخيص (بعد إجراء فحص بالموجات فوق الصوتية): "ما خطر الورم الدموي أثناء الحمل؟". تعتمد إجابة هذا السؤال بشكل كبير على حجم الورم الدموي، ووقت ظهوره، وموقعه. إذا شُخِّص الورم الدموي في الأشهر الثلاثة الأولى من الحمل، فإن ذلك قد يؤدي إلى إنهاء الحمل تلقائيًا. أما إذا ظهر المرض في مرحلة متأخرة، فقد تؤثر عواقبه على نمو الجنين (تأخر النمو البدني، نقص الأكسجين (نقص كمية الأكسجين اللازمة لنمو الطفل الكامل)).
أخطر هذه الحالات هي الانصبابات التي يبلغ حجمها 20 مل أو أكثر، أي ما يعادل حوالي 40% من حجم البويضة. بالإضافة إلى تثبيط نمو الجنين نفسه، يزداد خطر انفصال المشيمة. إذا تأخر نمو الجنين (طول التاج-المؤخرة) لأكثر من عشرة أيام، فهذه علامة سيئة، مما يشير إلى احتمال كبير لنتيجة حمل غير مواتية. على الرغم من أن الجنين يستمر في النمو بشكل طبيعي مع العلاج المناسب، إلا أنه في هذه الحالة، يُنصح بإجراء عملية قيصرية.
التشخيص الورم الدموي أثناء الحمل
يُنصح بتشخيص أي مرض في المراحل المبكرة من ظهوره، قبل ظهور أي تغيرات سلبية جوهرية لا يمكن تصحيحها. لذلك، ولإنهاء الحمل بولادة طبيعية، يُجرى تشخيص الورم الدموي أثناء الحمل.
المصدر الرئيسي للمعلومات خلال هذه الفترة هو فحص الموجات فوق الصوتية (US)، وهو طريقة فحص حديثة وغنية بالمعلومات. بالإضافة إلى ذلك، يصف طبيب النساء والتوليد فحوصات أخرى.
- فحص الدم السريري الكامل
- تحليل البول العام.
- يتم إجراء اختبارات الدم للكشف عن RW وفيروس نقص المناعة البشرية.
- تخطيط تخثر الدم. تحديد مؤشر البروثرومبين (PTI)، الذي يُظهر مدى فعالية تخثر الدم، بالإضافة إلى زمن الثرومبوبلاستين الجزئي النشط (APTT).
- مسحة من البكتيريا الدقيقة المأخوذة من المهبل.
- فحص الدم الكيميائي الحيوي.
- فحص مختلف الأمراض المنقولة جنسيا.
- - دوبلروميتري (أحد أنواع الموجات فوق الصوتية، يستخدم لتقييم طبيعة وسرعة تدفق الدم في الأوعية، في هذه الحالة في الطفل وفي المشيمة).
- إذا لزم الأمر، يوصى بإجراء فحص دم للهرمونات.
الورم الدموي أثناء الحمل على الموجات فوق الصوتية
يحدث النزيف أثناء الحمل عندما تبدأ البويضة المخصبة، بالصدفة، بالانفصال عن موقع التصاقها. يؤدي ذلك إلى نزيف. يُلاحظ هذا المرض بكثرة خلال هذه الفترة، وقد يُسبب الإجهاض، حسب شدته. يُمكن اكتشاف الورم الدموي أثناء الحمل بسهولة باستخدام الموجات فوق الصوتية، وهي من أكثر الطرق دقةً وفائدةً لتحديده. يُشير وجود نزيف في الرحم إلى:
- زيادة سمك أحد الجدران.
- تغيرات في معايير البويضة المخصبة.
- وجود جلطة دموية في الفجوة بين المشيمة والرحم.
- تشوه شكل الرحم.
من الاتصال؟
علاج او معاملة الورم الدموي أثناء الحمل
عند تشخيص نزيف الرحم، تُوصف للأم الحامل الراحة التامة (راحة بدنية ونفسية). في الوقت نفسه، لا يقتصر علاج الورم الدموي أثناء الحمل على مجموعة دوائية فحسب، بل يشمل أيضًا تعديلات على نظامها الغذائي. تُستبعد من النظام الغذائي المنتجات التي تُحفز حركة الأمعاء.
ولإيقاف النزيف أو منعه، قد يصف الطبيب المعالج، إذا لزم الأمر، أدوية مثل فيكاسول، دايسينون، وفيتامين سي.
فيكاسول. يُعطى هذا الدواء عن طريق الحقن العضلي لمدة ثلاثة إلى أربعة أيام مع استراحة لمدة أربعة أيام. الجرعة اليومية تتراوح بين ١ و١.٥ ملغ، مقسمة على حقنتين أو ثلاث حقن. الحد الأقصى للجرعة اليومية هو ٣٠ ملغ، والجرعة الواحدة ١٥ ملغ. عند الحاجة، يُكرر العلاج بعد استراحة.
هذا الدواء له أيضًا آثار جانبية: ظهور تشنجات في الشعب الهوائية، الانصمام الخثاري (انسداد حاد في أحد الأوعية الدموية بواسطة جلطة)، طفح جلدي وحكة في الجلد، فقر الدم الانحلالي (زيادة تدمير خلايا الدم الحمراء)، الشرى، واحمرار الجلد.
يُمنع استعمال الدواء المذكور بشكل صارم في حالات ارتفاع تخثر الدم وعدم تحمل الفرد لمكونات الدواء.
دايسينون. لمنع النزيف، يصف الطبيب عادةً أمبولة أو أمبولتين من الدواء، تُحقن في العضل أو الوريد، ثم بعد أربع إلى ست ساعات تُحقن المرأة بأمبولة واحدة أو تتناول قرصين من الدواء.
يسبب دايسينون أيضًا آثارًا جانبية، والتي تشمل: الصداع، وثقل في المعدة، وحرقة المعدة، وانخفاض ضغط الدم، وخدر الأطراف السفلية، واحتقان الوجه.
موانع استعمال دايسينون:
- الانصمام الخثاري الوعائي.
- الخثار الوريدي.
- نزف.
- عدم تحمل الفرد لمكونات الدواء.
فيتامين ج. تناول قرص الفيتامين فمويًا، مع مضغه مع قليل من الماء مباشرةً بعد الأكل. الجرعة اليومية هي ٢٥٠ ملغ. مدة العلاج ١٠-١٥ يومًا. يمكن مضاعفة الجرعة عند الحاجة.
حمض الأسكوربيك عادة ما يتم تحمله بشكل جيد، ولكن هناك استثناءات عندما تبدأ الآثار الجانبية في الظهور: الإسهال، والغثيان والقيء، وإثارة الجهاز العصبي المركزي، وتكوين حصوات الكلى، وظهور رد فعل تحسسي للدواء.
هناك أيضًا موانع: التهاب الوريد الخثاري، الاستعداد للإصابة بالجلطات، فرط الحساسية لحامض الأسكوربيك.
علاج الورم الدموي الرحمي أثناء الحمل
في حالة تشخيص النزيف في المراحل المبكرة، يتم إجراء علاج الورم الدموي الرحمي أثناء الحمل باستخدام الأدوية الأكثر شيوعًا مثل البابافيرين والنو-شبا.
ولكن إذا كان الورم الدموي يشغل مساحة صغيرة، فقد لا يكون العلاج ضروريًا؛ سيقوم الطبيب المعالج فقط بمراقبة معاييره عن كثب، وإذا زاد حجمه، سيبدأ العلاج.
بابافيرين. يُعطى هذا الدواء عن طريق الحقن العضلي والوريدي بجرعة 40-60 ملغ، ثلاث إلى خمس مرات يوميًا.
يجب على النساء المعرضات للإمساك، واللواتي لديهن تاريخ من عدم تحمل فردي لمكونات الدواء، وفشل الكبد، والزرق وأمراض أخرى، أن يأخذن هذا الدواء بحذر.
هناك أيضًا آثار جانبية: النعاس، وانخفاض ضغط الدم الشرياني، وانقباض البطين وبعض المظاهر الأخرى.
نو-شبا. جرعة هذا الدواء تتراوح بين 40 و80 ملغ مرة واحدة. يُؤخذ ثلاث مرات يوميًا.
يمنع استعمال هذا الدواء للمرضى الذين يعانون من فرط الحساسية لمكونات الدواء، وكذلك ضعف الأداء الطبيعي للكلى والكبد، وانخفاض ضغط الدم الشرياني، وتصلب الشرايين التاجية، وما إلى ذلك.
وهناك أيضًا آثار جانبية:
- زيادة معدل ضربات القلب.
- زيادة نشاط الغدد العرقية.
- دوخة.
- انخفاض في ضغط الدم.
- طفح جلدي ذو طبيعة تحسسية.
- و اخرين.
لإيقاف النزيف، يصف الطبيب أدوية توقف النزيف (فيكاسول، أسكوروتين، دايسينون)، وهي لن تسمح للورم الدموي بالتقدم أثناء الحمل.
أسكوروتين. يُؤخذ هذا الدواء قرصًا واحدًا ثلاث مرات يوميًا. مدة العلاج حسب الحاجة، ولكن لمدة تتراوح بين ثلاثة وأربعة أسابيع تقريبًا. يُمنع استخدام هذا الدواء للمرضى الذين يعانون من فرط الحساسية لمكوناته، بالإضافة إلى مرضى النقرس، وداء السكري، والتهاب الوريد الخثاري، وبعض الأمراض الأخرى.
لتخفيف التوتر، من المفيد تناول أقراص أو قطرات من حشيشة الهر، وكذلك الشاي مع أوراق بلسم الليمون.
سيكون من الجيد تناول فيتامينات ب في هذه الحالة:
- فيتامين ب1 أو الثيامين. يُعزز عملية تكوين الطاقة من الدهون والبروتينات والكربوهيدرات. يُمكن تعويض نقصه بتناول منتجات مثل الكبد، ولحم الخنزير والبقر، والسبانخ، والخميرة، والحبوب، والمكسرات.
- فيتامين ب2 أو الريبوفلافين. له أهمية بالغة للحفاظ على البصر، ووظائف الجلد والأغشية المخاطية الطبيعية، وكذلك لتكوين الهيموغلوبين. يُعد الهليون ومنتجات الألبان والبيض واللحوم والأسماك غنية به.
- فيتامين ب3 أو حمض النيكوتين (النياسين). يُعزز إزالة السموم من الجسم. يوجد في منتجات مثل: الكبد، ولحم العجل والدجاج، والكلى، والقلب، والحليب، وغيرها.
- فيتامين ب6 أو البيريدوكسين. يشارك هذا الفيتامين في أيض الكربوهيدرات، وتكوين الهيموغلوبين، وغيرها. يوجد بكميات كبيرة في الفاصوليا، ونخالة الأرز، والخميرة، وجنين القمح...
- فيتامين ب١٢ أو سيانوكوبالامين. يُساهم في تكوين خلايا الدم الحمراء، وله تأثير إيجابي على الجهاز العصبي. يوجد في المأكولات البحرية والكبد ومنتجات الألبان.
ينبغي على المرأة التي تعاني من ورم دموي أثناء الحمل تجنب تناول منتجات ذات خصائص قابضة ومُلَيِّنة واضحة في نظامها الغذائي. خلال هذه الفترة، يُنصح بتجنب المشروبات الغازية، وشرب القهوة والشاي القوي جدًا، وكذلك المكملات الغذائية.
لدعم الجهاز المناعي للمرأة الحامل، يتم وصف البروجسترون.
دوفاستون. في حالة خطر الإجهاض، يُعطى الدواء عن طريق الفم مرة واحدة بجرعة 40 ملغ. ثم، كل ثماني ساعات، تُعطى المريضة 10 ملغ من الدواء حتى تختفي الأعراض تمامًا. حتى الآن، لا توجد بيانات عن موانع استخدام الدواء المذكور، باستثناء عدم تحمل بعض مكوناته.
أوتروجستان. تُوضع كبسولة من هذا الدواء في المهبل في حال وجود خطر الإجهاض. الجرعة اليومية ٢٠٠-٤٠٠ ملغ، تُؤخذ صباحًا ومساءً (خلال الثلثين الأول والثاني من الحمل).
يمنع استعمال هذا الدواء للأشخاص الذين يعانون من فرط الحساسية لمكوناته، التهاب الوريد الخثاري، الانصمام الخثاري، النزيف ذو السبب غير المعروف، إلخ.
كما يتم وصف الأدوية المضادة للتقلصات الرحمية للمساعدة في تخفيف تقلصات الرحم.
كبريتات المغنيسيوم. يُعطى الدواء عضليًا بمحلول ٢٠٪ أو ٢٥٪. يُحدد التركيز والجرعة من قِبل طبيب أمراض النساء المُعالج بشكل فردي. تتراوح الجرعة الموصوفة بين ٥ و٢٠ مل.
علاج الورم الدموي خلف المشيمة أثناء الحمل
يتشكل الورم الدموي خلف المشيمة عند رفض البويضة المخصبة من المشيمة، وهي مقدمة المشيمة. يُشخَّص هذا المرض بكثرة، ومع اتباع نهج مناسب وعلاج في الوقت المناسب، لا يؤدي إلى عواقب وخيمة. يُعالَج الورم الدموي خلف المشيمة أثناء الحمل فقط في المستشفى تحت إشراف مستمر من طبيب أمراض النساء والتوليد.
خلال هذه الفترة، تحتاج الحامل إلى تقليل النشاط البدني، والحصول على مزيد من الراحة، ويُنصح بالراحة التامة في الفراش عند الحاجة. يجب أن يكون النظام الغذائي متوازنًا وشاملًا.
لا يقتصر علاج الورم الدموي خلف المشيمة أثناء الحمل على تعديل النظام الغذائي ونمط الحياة فحسب، بل يشمل أيضًا العلاج الدوائي. خلال هذه الفترة، تُوصف للمرأة أدوية مُرقئة للنزيف (فيكاسول، دايسينون، أسكوروتين). لتخفيف الألم والتشنجات، ينبغي على المرأة الحامل تناول مضادات التشنج (بارافيرين، نو-شبا). كما يُوصف مُركب فيتامينات ومعادن مُجهز لدعم جسم الأم الحامل. بالإضافة إلى فيتامين هـ (توكوفيرول)، وهو مُضاد للأكسدة مُصمم لحماية الخلايا من تأثير البكتيريا المُمرضة؛ وحمض الفوليك، وهو إنزيم فيتاميني ضروري لنمو وتطور الجهازين الدوري والمناعي.
لزيادة تدفق الدم من منطقة الأعضاء التناسلية الأنثوية، يجب على المرأة الاستلقاء بحيث يكون حوضها مرتفعًا قليلًا. يمكن تحقيق ذلك بسهولة بوضع بطانية أو وسادة ملفوفة تحت المؤخرة. خلال هذه الفترة، يُنصح بإيقاف أي علاقات جنسية.
لتخفيف تشنجات الرحم وإرخاء العضلات، يُوصف للنساء الحوامل ماغني ب6، والذي يُؤخذ قرصين مرتين إلى ثلاث مرات يوميًا. يُشرب الدواء مع كمية كبيرة من الماء. تشمل موانع استخدام هذا الدواء أمراض الكلى وفرط الحساسية لمكوناته. كما تم تحديد آثار جانبية: اعتلال الأعصاب الطرفية، والإسهال، وخدر في الأطراف، وآلام في البطن.
لتحسين نوعية تغذية الجنين ومنع تطور نقص الأكسجين، يصف الطبيب دواء actovegin و curantil.
أكتوفيجين. لمنع الدورة الدموية الطبيعية وعمليات الأيض في دماغ الأم وطفلها، تُعطى الجرعة الأولية من الدواء عن طريق الوريد - 10 مل يوميًا لمدة أسبوعين. لاحقًا، في حال وجود دواعي طبية، تُعدل هذه الجرعة - 5-10 مل عدة مرات أسبوعيًا (حسب وصف الطبيب) لمدة شهر. لا يُستخدم هذا الدواء في حالات انقطاع البول (انقطاع تام لتدفق البول من الكلى إلى المثانة)، والوذمة الرئوية، وفشل القلب، بالإضافة إلى عدم تحمل الفرد لمكونات الدواء.
كورانتيل. يُوصف الدواء بجرعة تتراوح بين 75 و225 ملغ يوميًا، مقسمة على ثلاث إلى ست جرعات. يمكن بعد ذلك تخفيض الجرعة إلى 25-50 ملغ. في الحالات المرضية الحادة فقط، يمكن أن تصل الجرعة اليومية إلى 600 ملغ.
يُمنع استخدام الدواء المذكور للأشخاص الذين يعانون من عدم تحمل أي من المواد المكونة له، وكذلك لأمراض مثل الانهيار، واحتشاء عضلة القلب، والنزيف من سبب غير معروف، وغيرها.
نصيحة للنساء اللاتي تم تشخيص إصابتهن بالورم الدموي خلف المشيمة أثناء الحمل: لا تهملي توصيات الطبيب المعالج، لأن مثل هذه الحالة المرضية هي حالة خطيرة إلى حد ما.
ترانيكسام لعلاج الورم الدموي أثناء الحمل
في حالة النزيف أو خطر حدوثه، غالبًا ما يصف أطباء التوليد وأمراض النساء دواءً مُرقئًا مُثبطًا لتحلل الفيبرين. وقد أثبت ترانيكسام فاعليته في حالات الورم الدموي أثناء الحمل. في هذه الحالة، يُوصف هذا الدواء بجرعة تتراوح بين 250 و500 ملغ ثلاث إلى أربع مرات يوميًا. مدة العلاج سبعة أيام.
موانع استعمال هذا الدواء:
- عدم تحمل الفرد لمكونات الدواء.
- التهاب الوريد الخثاري العميق.
- نزيف تحت العنكبوتية.
- خلل في وظائف الكلى.
- و اخرين.
كما لوحظت أيضًا آثار جانبية:
- انخفاض التوتر العام والنعاس والدوخة.
- حرقة المعدة والإسهال.
- الغثيان والقيء.
- تجلط الدم.
- تسرع القلب (نبضات القلب السريعة).
- طفح جلدي وأسنان.
- الشرى.
- ألم صدر.
- ضعف البصر.
الوقاية
يقدم الطب الحديث اليوم تدابير تساعد على منع تطور الأمراض. تشمل الوقاية من الورم الدموي أثناء الحمل ما يلي:
- فحص كامل للمرأة لتحديد عوامل الخطر قبل الحمل المخطط له أو في أسابيعه الأولى.
- الكشف عن الأمراض الوراثية.
- العلاج المناسب والفعال للأمراض المعدية في الجهاز البولي والتناسلي.
- العلاج أو العلاج الداعم لاضطرابات الأوعية الدموية.
توقعات
يُعد تشخيص الورم الدموي أثناء الحمل حالة شائعة نسبيًا. ويعتمد تشخيص الورم الدموي أثناء الحمل على مدى سرعة التشخيص ومكان الإصابة.
إذا تم تشخيص الحالة مبكرًا ولم يتجاوز حجم الورم الدموي 20 مل، وتم العلاج المناسب وفي الوقت المناسب، فلا يوجد خطر إنهاء الحمل في المستقبل. في حالات نادرة، عندما يؤثر المرض على مناطق واسعة من الرفض ويصاحبه نزيف غزير، يكون هناك خطر حقيقي على حياة المرأة الحامل. في هذه الحالة، يُطرح سؤال إنهاء الحمل في حالات الطوارئ. إذا لم يُجرَ العلاج (وكان مُشارًا إليه)، فإن تشخيص الورم الدموي أثناء الحمل يكون غير مُواتٍ - فهناك احتمال كبير للإجهاض التلقائي، بينما يؤدي العلاج في الوقت المناسب إلى ولادة طبيعية وولادة طفل سليم.
يمكن الاستنتاج أن الورم الدموي أثناء الحمل مرض شائع التشخيص، ويحدث في مراحل مختلفة من نمو الجنين. وتعتمد أعراضه أيضًا على ذلك. إذا شُخِّصت المرأة الحامل بهذا المرض، فلا داعي للقلق، ولكن لا ينبغي إهمال نصيحة الطبيب أيضًا. فالاعتناء بنفسكِ وبصحتكِ سيساعد ليس فقط على إنقاذ حياتكِ، بل أيضًا على ولادة طفل سليم وقوي.

